Актуальность. Геморрой — одно из самых распространенных заболеваний дистального отдела прямой кишки. По данным различных авторов, его распространенность достаточно высока и составляет от 118 до 120 на 1000 населения, занимая лидирующие позиции в проктологии (34–80 %), из них от 10 до 50 % — нуждаются в лечении, причем 75 % в хирургическом [1, 4, 7, 8].
В. Л. Ривкин и соавт. считают, что геморрой следует оперировать в следующих случаях — когда проводимое в полном объеме консервативное лечение не приводит к успеху; если болезнь прогрессирует и резко снижает трудоспособность; при постоянном выпадении внутренних узлов во время каждой дефекации; обильные приводящие к анемизации кровотечения, представляющие угрозу для жизни больного [1, 8].
Единственным радикальным методом лечения хронического геморроя является операция Миллигана — Моргана в различных модификациях. Только недостатками хирургического лечения рассматриваемого заболевания является выраженный послеоперационный болевой синдром, риск возникновения кровотечения, возможность развития парапроктита, стриктур анального канала, необходимость выполнения болезненных перевязок, длительный период нетрудоспособности. Кроме того, в отдаленные сроки после операции остается опасность развития таких осложнений, как недостаточность анального сфинктера и рецидив заболевания, их число до настоящего времени остается стабильным и составляет 2–4 % [4, 7 ,8].
Операция Миллигана — Моргана в классическом варианте имеет ряд недостатков, т. к. после иссечения геморроидальных узлов в просвет кишки выходят культи геморроидальных узлов, а на стенке анального канала остаются поверхностные раны, это грозит развитием в послеоперационном периоде таких осложнений, как кровотечение, выраженный болевой синдром. Высока вероятность инфицирования послеоперационной раны и как следствие — развитие острого парапроктита, деформирующих рубцов анального канала, стриктуры заднего прохода [2, 3, 5, 6].
Развитие такого количества осложнений побудило к поиску новых модификаций геморроидэктомии по Миллигану — Моргану, направленных на сокращение размеров раневой поверхности, снижение опасности инфицирования раны кишечной микрофлорой.
После геморроидэктомии в 1 и 2 модификациях ГНЦ колопроктологии МЗ РФ — через 5–6 лет боли беспокоили 12–17 % и 2,5–3,3 % больных соответственно. Недостаточность анального сфинктера вследствие его стриктуры наблюдалась при первой модификации в 1,9- 2,2 % и до 0,5 % во второй. Острые анальные трещины возникали у 2–3 % больных.
Цель. Улучшить результаты закрытой геморроидэктомии с полным восстановлением слизистой оболочки анального канала при лечении больных с хроническим геморроем 3–4 стадией.
Материалы иметоды. За период 2012г. по 2014 год на базе хирургического отделения № 2 Ошской городской клинической больницы пролечились по поводу геморроя 296 больных, из них 158 (53,4 %) больных с диагнозом хронический геморрой 3–4 степени, 138 (46,6 %) больных с диагнозом кровоточащий геморрой. Мужчин было 208(70,3 %), женщин 88(29,7 %). В возрастном аспекте до 20 лет 63(21,3 %) больных, до 30 лет 91 (30,7 %) больных, до 40 лет 68(23 %) больных, до 50 лет 25(8,4 %) больных, 60 и старше 49(16,6 %) больных. Все больные оперировались по нашей методике. Средние сроки пребывание больных в стационаре у больных с диагнозом хронический геморрой с кровотечением 11,9 койка дней, а у больных с диагнозом хронический геморрой с выпадением внутренних геморроидальных узлов 10,7 койка дней.
В послеоперационном периоде кровотечение и воспалительные осложнения не наблюдались, послеоперационная стриктура анального канала отмечена у 6 (2,02 %) больных, стриктура ликвидирована под местной анестезией с пальцевым бужированием. Недостаточности анального жома и рецидивов заболевания не выявлено.
В нашей клинике применяем методику геморроидэктомию по Миллигану — Моргану во 2 модификации НИИ проктологии России с некоторыми видоизменениями. Операцию желательно выполнять под сакральной анестезией. Операцию начинают с дивульсией мышц наружного сфинктера анального канала с помощью браншей ректального зеркала, постепенно по обеим косым линиям в горизонтальном направлении. Задний проход в 4-х симметричных точках (12,3,6,9 часах) растягивают кольцом расширителем Меньшинина с помощью шелковых нитей. На гипертрофированный внутренний геморроидальный узел, расположенный на 11 часах, накладывают зажим Люэра и слегка подтягивают его к наружи, по направлению к противоположной стенке так, чтобы обозначить сосудистую ножку геморроидального узла, располагающуюся несколько выше зубчатой линии. Над верхней частью сосудистой ножки геморроидального узла делается вкол круглой иглой с викрилом № 2–0. Иглу в подслизистом слое проводят под основанием ножки узла, делая выкол у ее противоположной стенки. Этой же нитью через первоначальное место вкола слизистая оболочка гофрируется над сосудистой ножкой и выкол у ее противоположной стенки, затем лигатуру затягивают и узел завязывается. Таким образом, лигатура охватывает весь сосудистый пучок ножки узла. После этого отходя на 0,5 см наружу от наложенного шва отсекается основания геморроидального узла по направлению к наружу, после ее отсечения культя сосудистой ножки геморроидального узла плотно прилегает к ране слизистой оболочки, не выступая в анальный канал. Самое главное при оттягивании удаляемого геморроидального узла наружу слизистая оболочка сосудистой ножки узла не соскальзывает из перевязанного узла за счет наличие гофрирующего шва слизистой оболочки. Это предотвращает кровотечению во время и в послеоперационном периоде. После этого со стороны сосудистой ножки по направлению к наружу поэтапно и по частям иссекается геморроидальный узел, тщательно удаляя подслизисто расположенных кавернозных вен под визуальным контролем. Рана анального канала восстанавливается поэтапно после каждого иссечения слизистой оболочки анального канала с кавернозными венами Х-образными швами викрила (№ 2–0), захватывая в шов края слизистой оболочки и дно раны. При таком методе кровотечение из раны незначительное. Аналогично удаляются внутренние геморроидальные узлы на 7 и 3 часах. После этого снимается кольцо расширитель, и удаляют соответствующих наружных геморроидальных узлов, обычно как продолжение внутренних узлов. После обработки ушитых ран в анальный канал вводят тонкую турунду, пропитанную мазью левомеколя.
Наш метод операции геморроидэктомии. (схема)
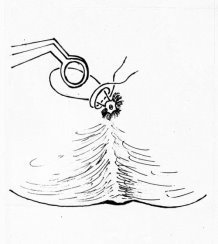
Рис. 1. Ушивание ножки узла
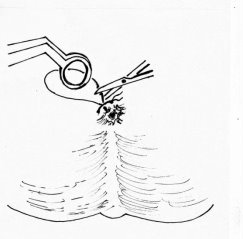
Рис. 2. Иссечение узла изнутри кнаружи
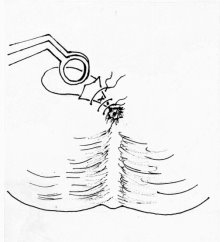
Рис. 3. Ушивание раны анального канала
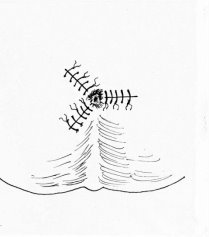
Рис. 4. Конец операции с Х-образным швом

Рис. 5. Х-образный шов. (уд. рац. предл. № 685 от 09. 12.96.КГМА).
Выводы:
- Культя сосудистой ножки геморроидального узла не выступает в анальный канал за счет наложенного гофрирующего шва на слизистую оболочку сосудистой ножки узла, «Х» образный шов создает желаемую герметичность в ране предотвращая попаданию кишечной слизи в рану, это уменьшает послеоперационную боль и кровотечению.
- При иссечении слизистой оболочки анального канала вместе геморроидальным узлом, визуально, тщательно удаляются подслизисто-расплывчато расположенные геморроидальные узлы.
- «пилящие» свойства Х-образного шва минимизированы;
- Операция проходить с минимальным кровотечением, так как иссечение геморроидального узла изнутри кнаружи производиться по частям и поэтапным ушиванием раны анального канала с Х-образными викриловыми швами № 2–0. Гемостатическая способность и создание герметичности в ране Х-образного шва более выражена чем узловой шов.
- При наложении Х-образного шва одномоментно образуется 2 стежка, это экономит расход шовного материала.
Литература:
- Аминев А. М. Руководство по проктологии. — Куйбышев: Кн. из-во, 1971. Т. 2.-532 с.
- Алиев Ф. Ш., СавельевН.Н., Котельников А. С. Инновационная технология в лечение больных геморроидальной болезнью. // Колопроктология. — Смоленск, 2014.- № 3(49) с.13
- Бичурин Н. Р.. Добровольский А. А., Кузнецов Е. В. Современные подходы к хирургическому лечению пациентов с хроническим геморрроем. // Колопроктология. — Смоленск, 2014.- № 3(49) с.13
- Воробьев Г. И., Шелыгин Ю. А., Благодарный Л. А. Геморрой.-М.: «Литтера», 2010.-193с.
- Загрядский Е. А. Отдаленные результаты трансанальной допплер-контролируемой дезартеризации с мукопексией в лечении 3 и 4 стадии геморроя. // Колопроктология. –Смоленск, 2014. -№ 3(49) — с.20
- Мирзоев Л. А., Черкасов М. Ф., Грошилин В. С. Пути улучшения результатов лечения хронического геморроя при использовании малоинвазивных методов. // Колопроктология. -–Смоленск, 2014. -№ 3(49) с.26–27
- Ривкин В. Л., Дульцев Ю. В., Капуллер Л. Л. Геморрой и другие заболевания заднепроходного канала. –М.: Медицина, 1994. — 239с.
- Федоров В. Д., Дульцев Ю. В. Проктология.- М.: Медицина, 1984.- 383с.

