Доброкачественная гиперплазия предстательной железы (ДГПЖ) — одно из наиболее частых заболеваний мочевыделительной системы стареющих мужчин, что может привести к симптомам нижних мочевыводящих тракта (СНМП). Как правило, при наличии СНМТ, без выраженной обструкции используют медикаментозное лечение. При рефрактерности к медикаментозной терапии выполняют оперативное вмешательство с целью удаления ДГПЖ [1].
Хирургическое лечение ДГПЖ претерпело значительные изменения за последние годы. Несмотря на то, что на смену открытой аденомэктомии пришли малоинвазивные методы, она до сих пор является одним из методов лечения больных с ДГПЖ в развивающихся странах. Причиной подобной ситуации в этих странах является ограниченные возможности использования и широкого применения новых методов из-за нехватки или отсутствия оборудования, отсутствием соответствующего опыта владения малоинвазивными методами у врачей. Таким образом, открытая простатэктомия остается одним из основных вариантов лечения в этих странах [2]. Freyer P. J. впервые сообщил результаты хирургической энуклеации ДГПЖ в 1919 г. [3]. Затем открытую простатэктомию или энуклеацию предстательной железы предложил W. T. Bellfield [3]. Возможно, он сделал только частичную простатэктомию, тогда как британский хирург A. F. McGill выполнил аналогичную операцию, однако в конечном итоге признал первенство W. T. Bellfield. Следует указать, что на сегодняшний день трансуретральная резекция простаты (ТУРП) является «золотым стандартом» при лечении пациентов, которым требуется оперативное вмешательство по поводу ДГПЖ. Однако примерно от 5 % до 10 % из них подвергаются тому или иному типу открытой простатэктомии [2]. Есть много других вариантов ликвидации инфравезикальной обструкции, таких как применение гольмиевого лазера и лазерная вапоризация, которые выполняют все больше урологов. Метод гольмиевой лазерной энуклеации предстательной железы (HoLEP)- новый эндоскопический способ лечения больных с ДГПЖ, впервые предложенный Gilling в 1996 г. [4]. В дополнение к минимально инвазивному характеру, этот метод может быть использован, не зависимо от объема предстательной железы, с удовлетворительными результатами по сравнению со стандартными методами.
Цель исследования - выполнить сравнительную оценку результатов оперативного лечения больных с ДГПЖ, которым применяли чрезпузырную открытую аденомэктомию и HoLEP.
Материалы и методы. За период с 2018 по 2020 гг. оперативное вмешательство выполнено у 120 больных с ДГПЖ. Больные разделены на две группы: 1 группа -40 мужчин, которым выполнена лазерная энуклеация ДГПЖ (HoLEP); 2 группа -80 пациентов, которым выполнена чрезпузырная аденомэктомия. При обследовании пациентов использован опросник- шкала IPSS (International Prostate Symptom Score, IPSS), который позволяет оценить выраженность и динамику изменения симптомов у пациентов с нарушением мочеиспускания. Всем больным выполнены рутинные клинико-биохимические анализы, в том числе определяли уровень простато-специфического антигена. Для определения массы ДГПЖ выполняли трансректальную сонография. Также всем больным осуществляли определение уродинамики нижнего мочевого тракта с помощью урофлоуметрии, с выявлением количества остаточной мочи. Энуклеацию ДГПЖ выполняли с помощью высоко-энерегетической твердотельной лазерной системы (Ho:YAG) (MultiPulse Ho), работающую на длине волны 2,12 мкм в импульсном режиме с генерацией высокоэнергетичных длинных импульсов (порядка 100–250 мкс).
Результаты. В первой группе средний возраст больных был 66,1±7,9 лет, объем простаты составил 135,4±43,2 см³, показатель IPSS был 22,1±1,2 балла и качества жизни — 4,0±0,9 балла, во второй группе эти показатели существенно не отличались и были следующими 67,8±7,1 лет, 148,4±38,9 см³, 24,6±3,3 и 4,2±0,8 соответственно (р<0,001). Также не было существенного различия нарушения уродинамики в двух группах. Средний максимальный объемный поток мочи (Qmax, мл/с) составил 7,7 ± 1,8 мл/с в первой группе, тогда как во второй –этот показатель был 7,9 ± 2,8 мл/с (р<0,001).. Средний объем остаточной мочи также существенно не отличался в группах, в первой был 72,2±31,8 мл, во второй — 95,7±19,5 (р<0,05). Уровень ПСА в обеих группах существенно не отличался.
Как показано на рисунке, длительность оперативного вмешательства при выполнении чрезпузырной аденомэктомии составила в среднем 65,7±5,6 мин, тогда как при трансуретральной энуклеации с помощью гольмиевого лазера этот показатель был существенно больше и составил 180 мин (р<0,001). Следует отметить, что во второй группе больных масса удаленной ткани была несколько больше и составила 98,4±8,6 г, тогда как в первой -этот показатель был 102,6±7,4 г (однако разница была не достоверной, р>0,05). Также выявлена существенная разница в величине кровопотери в двух группах. При выполнении лазерной энуклеации кровопотеря составила 220,6±30,4 мл, тогда как при выполнении аденомэктомии этот показатель составил 340,5±34,4 мл (р<0,001). Более того, существенно меньше была необходимость дренирования мочевого пузыря после операции в группе больных, которым для удаления ДГПЖ использовали лазер и уретральный катетер удаляли в среднем на 5,2±0,4 сутки, тогда как после традиционной аденомэктомии эту манипуляцию выполняли на 11,7±0,6 день (р<0,05). Длительность пребывания пациента в стационаре была почти в два раза меньше после HoLEP и составила 6,3±0,4 дня, по сравнению с больными, которым выполнена традиционная операции, соответственно 14,7±0,6 дней (р<0,001).
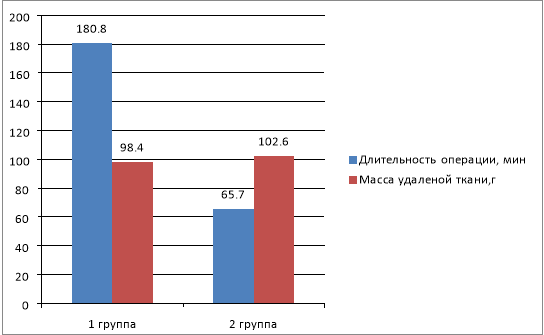
Рис. Сравнительная оценка длительности оперативного вмешательства и массы удаленной ткани простаты в двух группах (n=120)
Повторное вмешательство в группе больных, которым была применена трансвезикальная аденомэктомия, выполнено в трех (3,8 %) случаях. Причиной операции явилось то, что лопнул баллон, расположенный на конце катетера, установленного в ложе удаленной железы с гемостатической целью. В данном случае выполнена повторная установка гемостатического катетера. Коагуляция кровоточащих сосудов ложа удаленной железы сделана в одном (2,5 %) случае, в группе больных, которым выполнен HoLEP из-за отсутствия эффективности консервативной терапии. Обострение инфекции мочевого тракта, сопровождающееся гипертермией, без признаков сепсиса, наблюдали как в группе больных, которым выполнена традиционная операция, так и у пациентов, которым произведено малоинвазивное вмешательство, соответственно в двух (5 %) и в 6 (7,5 %) случаях. Всем больным усилена антибактериальная терапия, что позволило купировать обострение инфекции.
Несмотря на то, что функциональные показатели после малоинвазивной операции и традиционного вмешательства практически одинаковые, существенная разница выявлена при наблюдение в отдаленные сроки. Так пиурия в течение длительного времени после HoLEP была только в 8 (20 %) случаях, тогда как после чрезпузырной аденомэктомии у 58 (72,5 %) пациентов, что связано с особенностями оперативного вмешательства. Склероз шейки мочевого пузыря выявлен в 4 (5 %) случаях после традиционной операции, что потребовало выполнение трансуретральной резекции рубцовой ткани.
Дискуссия. Несмотря на то, что малоинвазиные методы вытесняют традиционные операции, многие авторы по-прежнему считают, что аденомэктомия сопровождается низкой частотой повторных вмешательств и при этом более полно удаляется ткань предстательной железы любого размера. Kuntz R.M сравнил результаты чрезпузырной адномэктомии и HoLEP [5] и отметил, что СНМТ и уроднамика нижнего мочевого тракта после традиционной операции и малоинвазивной операции улучшились практически одинаково. Однако автор отмечает, что в группе больных, которым была выполнена HoLEP, масса аденомы была несколько меньше. Kuntz R.M считает, что причиной подобного обстоятельства является частичное испарение ткани предстательной железы во время операции. По нашим данным средний показатель IPSS снизился в группе больных после аденомэктомии до 14,6 ± 3,3 балла (исходный показатель был 24,6 ± 3,3 балла), а после HoLEP этот показатель был 12,1±1,2 баллов (исходный показатель был 22,1±1,2 балла)(р<0,001). В том числе выявлено улучшение уродинамики нижнего мочевого тракта в обеих группах. Так в группе больных, которым выполнен HoLEP до операции Qmax был 7,7±1,8 мл/с, после операции этот показатель составил 16,9±2,8 мл/с. Подобные изменения произошли у больных после традиционной операции, 7,9±2,8 мл/с и 17,6±1,8 мл/с соответственно.
Заключение.
HoLEP и традиционная аденомэктомия позволяют одинаково эффективно устранять инфравезикальную обструкцию, обусловленную гиперплазией простаты, и снижают выраженность СНМП. Средняя продолжительность HoLEP,при сравнимых объемах ДГПЖ, существенно больше по сравнению с традиционным вмешательством, однако реабилитация больных происходит быстрее ввиду более короткого срока дренирования мочевого тракта и пребывания в стационаре. Применение HoLEP или трансвезикальной аденомэктомии у больных с ДГПЖ в одинаковой степени сопровождается пиурией, которая требует длительного антибактериального лечения, однако после традиционного вмешательства наблюдаются случаи формирования склероза шейки мочевого пузыря.
Литература:
- Berry S. J., Coffey D. S., Walsh P. C., et al. The development of human benign prostatic hyperplasia with age. J Urol. 1984;132(3):474–479.
- Abdikarim H. M., Hussein A. M. Open prostatectomy: the safety and efficacy of this procedure in developing countries. Urology & Nephrology Open Access Journal. 2020; V8 (2); 53–55.
- Freyer P. J. Total enucleation of the prostate: a further series of 550 cases of the operation. Br Med J. 1919; 1: 121–120.122.
- Gilling P. J., Cass C. B., Cresswell M. D., Fraundorfer M. R.: Holmium laser resection of the prostate: preliminary results of a new method for the treatment of benign prostatic hyperplasia. Urology 1996;47:48–51.
- Kuntz R. M., Lehrich K., Ahyai S. A. Holmium laser enucleation of the prostate versus open prostatectomy for prostates greater than 100 grams: 5-year follow-up results of a randomised clinical trial. Eur Urol. 2008; 53: 160–168.

