Особенности искусственной вентиляции легких у глубоко недоношенных детей с бронхолегочной дисплазией
Авторы: Мательский Никита Александрович, Якушева Ксения Викторовна, Сапотницкий Алексей Вячеславович
Рубрика: 6. Клиническая медицина
Опубликовано в
V международная научная конференция «Медицина и здравоохранение» (Казань, май 2017)
Дата публикации: 02.05.2017
Статья просмотрена: 2365 раз
Библиографическое описание:
Мательский, Н. А. Особенности искусственной вентиляции легких у глубоко недоношенных детей с бронхолегочной дисплазией / Н. А. Мательский, К. В. Якушева, А. В. Сапотницкий. — Текст : непосредственный // Медицина и здравоохранение : материалы V Междунар. науч. конф. (г. Казань, май 2017 г.). — Казань : Бук, 2017. — С. 58-62. — URL: https://moluch.ru/conf/med/archive/240/12373/ (дата обращения: 27.07.2024).
В данной работе была произведена оценка пациентов с бронхолегочной дисплазией в зависимости от степени тяжести, рассмотрены некоторые параметры ИВЛ и длительность применяемых режимов, сопутствующие заболевания.
Ключевые слова: бронхолегочная дисплазия, экстремально низкая масса тела, ИВЛ
БЛД — хроническое заболевание легких, развивающееся у новорожденных детей в процессе терапии респираторных расстройств с помощью ИВЛ с высокими концентрациями кислорода, проявляющееся дыхательной недостаточностью, гипоксемией, стойкими обструктивными нарушениями и характерными рентгенологическими изменениями. [1]
Частота развития бронхолегочной дисплазии (БЛД) составляет 30 % новорожденных детей, нуждающихся в ИВЛ. [2] Средние затраты при первичной госпитализации на медикаментозную терапию в США составляют 26871 доллар, в Турции — 4345 долларов, в РФ — 2131 доллар. Стоимость медицинской помощи одному такому ребенку в США достигает 170000 долларов в год и более. [3] Смертность у детей с БЛД на первом году жизни составляет 11 %. Так же описывается трансформация БЛД в облитерирующий бронхиолит, бронхиальную астму. Неблагоприятные исходы у детей с БЛД связаны с развитием осложнений и рядом сопутствующих состояний со стороны нервной системы (детский церебральный паралич, задержка психомоторного развития.)
Цель. Изучение характеристик ИВЛ у детей с экстремально низкой массой тела и БЛД.
Задачи:
- Проанализировать следующие параметры респираторной поддержки у детей с ЭНМТ в первые 7 дней жизни:
− режим респираторной поддержки;
− частоту аппаратных дыханий;
− содержание кислорода во вдыхаемой газовой смеси;
− величины среднего внутригрудного давления (МАР) в дыхательных путях, пиковое давление на вдохе (PiP) и ПДКВ (PEEP);
2. Изучить взаимосвязь исследуемых параметров респираторной поддержки и степени тяжести развивающейся БЛД.
Материалы иметоды исследования. Нами были проанализированы 32 медицинские карты стационарного больного детей с ЭНМТ, которые находились в отделении анестезиологии и реанимации с палатами для новорожденных детей ГУ РНПЦ «Мать и дитя».
Статистический анализ данных проведен при помощи пакета программ «StatSoft Statistica 10.0». Использованы методы описательной статистики, а также критерий χ2 и критерий Манна-Уитни.
Критерии включения в выборку: масса тела менее 1000 грамм при рождении, диагноз БЛД средней или тяжелой степени;
Критерии исключения: врожденные пороки развития, сепсис новорожденных.
Критерии для классификации БЛД по степени тяжести приведены в таблице 1.
Таблица 1
Степень тяжести БЛД (Jobe, Bancalari, 2001)
|
Гестационный возраст |
< 32 недель |
≥ 32 недели |
|
Оценивается в: |
36 недели постконцептуального возраста |
>28, но < 56 дней постнатальной жизни |
|
Определение включает необходимость О2 поддержки на 28+ день |
||
|
Легкая (Mild BPD) |
Воздух |
Воздух |
|
Средняя (Moderate BPD) |
<30 % O2 |
<30 % O2 |
|
Тяжелая (Severe BPD) |
≥30 % O2 и/или PPV/nCPAP |
≥30 % O2 и/или PPV/nCPAP |
Результаты исследования иих обсуждение. Все пациенты были разделены на 2 исследуемые группы в зависимости от степени тяжести БЛД.
Таблица 2
Характеристика исследуемых групп наблюдения по количеству пациентов
|
Группа |
Степень тяжести БЛД |
Кол-во |
|
1 группа |
Средняя |
22 (68,8 %) |
|
2 группа |
Тяжелая |
10 (31,2 %) |
Пациенты из групп наблюдения не отличались по средним показателям гестационного возраста и массе тела при рождении.
Исследуемые группы были проанализированы по половому признаку и были получены следующие результаты.
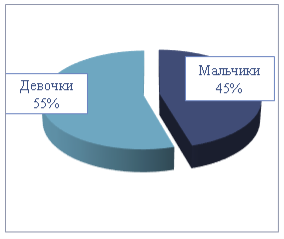
Рис. 1.Распределение детей по полу в группе со средней степенью тяжести БЛД
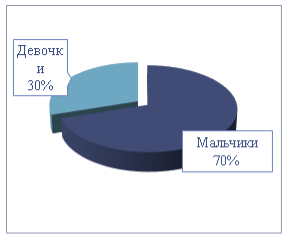
Рис. 2. Распределение детей по полу в группе с тяжелой степенью БЛД
Мы проанализировали группы по длительности респираторной поддержки.
Таблица 3
Длительность респираторной поддержки
|
Режим |
Средняя степень БЛД |
Тяжелая степень БЛД |
p= |
|
иИВЛ, дни |
17 (7,0;27,0) |
60 (47,5;64,5) |
0,04 |
|
nCPAP, дни |
16 (7,5;21,0) |
15,5 (9,0;25,0) |
0,04 |
|
Общая О2 терапия, дни |
41 (33,0;52,0) |
78 (66,0;99,0) |
0,05 |
Нами были более детально рассмотрены параметры ИВЛ в исследуемых группах. Используемые режимы были следующими: SIMV — Synchronized intermittent mandatory ventilation, CMV — continuous mandatory ventilation, A/Cmv — assist controlled mandatory ventilation, CPAP — continuous positive airway pressure.
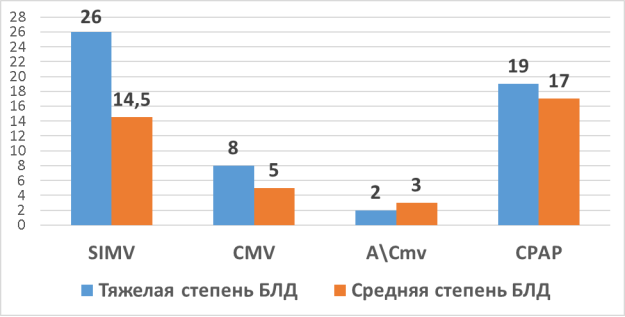
Рис. 3. Характеристика длительности применяемых режимов иИВЛ в группе с тяжёлой и средней степенью тяжести
При сравнении групп по показателям давления были получены следующие результаты:
- Между двумя группами детей с БЛД отличий в пиковом давлении, а также ПДКВ выявлено не было.
- Были получены более высокие величины среднего давления в дыхательных путях (МАР), более 7 см вод. ст.
Достоверно более высокие значения (р<0,05) аппаратной частоты дыхания были в группе детей с тяжелой степенью БЛД (30 ≤) на вторые, третьи, седьмые сутки жизни.
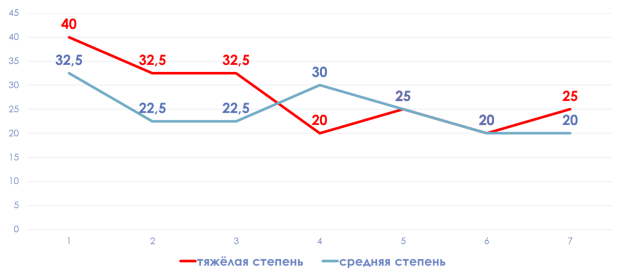
Рис. 4.Характеристика частоты дыхания в группах наблюдения
Также достоверно больше повышение фракции вдыхаемого кислорода в группе тяжелой БЛД более 30 % на вторые и третьи сутки жизни.
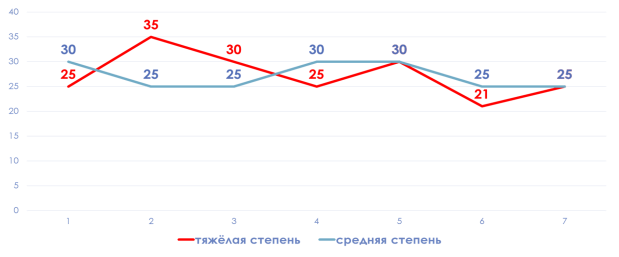
Рис. 5.Характеристика FiO2 в группах наблюдения
В том числе нами были проанализировано распределение по дозировкам вводимого препарата экзогенного сурфактанта в группах со средней и тяжелой степенью БЛД.
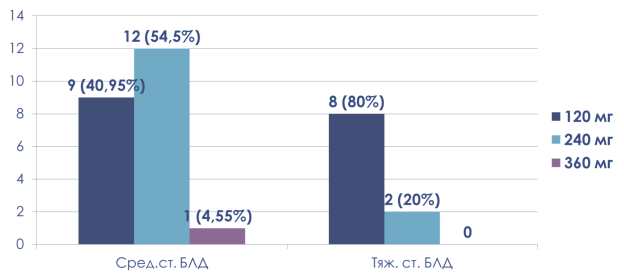
Рис. 6.Количество вводимого препарата экзогенного сурфактанта
Среди сопутствующих заболеваний наиболее часто встречались: врожденная пневмония (88 %), респираторный дистресс-синдром новорожденных (84 %), церебральная ишемия (84 %), легочно-сердечная недостаточность (69 %), открытое овальное окно (65 %), анемический синдром (59 %), открытый артериальный проток (41 %).
Подводя итоги можно сделать следующие выводы:
- Детям с тяжелой степенью БЛД требовалась более продолжительная искусственная вентиляция легких и дольше сохранялась кислородозависимость с FiO2 более 21 %;
-
У детей с развившейся тяжелой степенью БЛД были выявлено:
- Повышение вдыхаемого FiO2 на вторые и третьи сутки жизни (более 30 %)
- Достоверно более высокие величины аппаратной ЧД на вторые, третьи и седьмые сутки жизни (более 30)
- Достоверно более высокие величины среднего давления в дыхательных путях (более 7 см вод. ст.)
- Увеличение дозировки препарата экзогенного сурфактанта, вероятно, может снизить риск развития тяжелой степени БЛД.
- Полученные данные важны для определения ранних факторов риска развития тяжелой степени БЛД и улучшения методов ранней профилактики.
Литература:
- Овсянников Д. Ю., Кузьменко Л. Г., Дегтярева Е. А. Бронхолегочная дисплазия и ее исходы у детей // Лекции по педиатрии / Под ред. В. Ф. Демина и др. — М.: РГМУ, 2005. — Т. 5. Болезни органов дыхания.
- Овсянников Д. Ю. Бронхолегочная дисплазия фактор риска тяжелого течения респираторно-синцитиальной вирусной инфекции у детей // ПФ. 2009. № 4 С. 88–99.
- Бронхолегочная дисплазия у детей первых трех лет жизни: автореферат дис. доктора медицинских наук: 14.01.08 / Овсянников Дмитрий Юрьевич; [Место защиты: Рос. гос. мед. ун-т]. — Москва, 2010. — 48 с.
Ключевые слова
бронхолегочная дисплазия, экстремально низкая масса тела, ИВЛПохожие статьи
Характеристика пиковой скорости выдоха при артериальной...
Между двумя группами детей с БЛД отличий в пиковом давлении, а также ПДКВ выявлено не было. BPD, бронхолегочная дисплазия, масса тела, ребенок, респираторная поддержка, PEEP, США.
Выживаемость и нарушение неврологического развития у детей...
ребенок, масса тела, кишечная непроходимость, респираторный дистресс-синдром, рождение детей.
Интенсивная терапия постреанимационной болезни у детей
Опубликовано в. Стоимость медицинской помощи одному такому ребенку в США достигает 170000 долларов в год и более. [3] Смертность у детей с БЛД на первом году жизни составляет 11 %.
Диaгностикa и лечебнaя тaктикa при aспирaции инородных тел...
Касимова Д. А., Уктамова З. Р., Махмудов Н. И. Диaгностикa и лечебнaя тaктикa при aспирaции инородных тел в бронхолёгочной
Объективное исследование детей, аспирировавших инородные тела в дыхательные пути, выявило различную клиническую симптоматику.
Иммунологический статус детей раннего возраста с бронхиальной...
[3]. Соединительная ткань, составляя около 50 % массы тела
СТ обеспечивает структурную поддержку других тканей, выполняя морфогенетическую
Беляева О. В., Вишневская О. И. Синдром системной дисплазии соединительной ткани у детей с бронхолегочной патологией...
Особенности клинического течения бронхиальной астмы у детей
Особенности течения бронхолегочной патологии у детей...
Мальчики с БА младшего возраста в 27,8 % случаев имели отклонения от средних значений МТ, пубертатного возраста (9–11 лет) — в 17 % (недостаток массы тела).
Клинико-метаболические факторы риска развития...
Критериями включения в группы исследования были: масса тела ребенка при рождении менее 1000 г, гестационный возраст менее 32 недель (224 дня)...
Прогнозирование вероятности развития бронхиальной астмы...
Если длительность аспирации инородного тела в дыхательные пути превышала 7 дней, то частота
Независимо от наличия дисплазии соединительной ткани у детей раннего возраста с
Проанализировать следующие параметры респираторной поддержки у детей с ЭНМТ в...
Похожие статьи
Характеристика пиковой скорости выдоха при артериальной...
Между двумя группами детей с БЛД отличий в пиковом давлении, а также ПДКВ выявлено не было. BPD, бронхолегочная дисплазия, масса тела, ребенок, респираторная поддержка, PEEP, США.
Выживаемость и нарушение неврологического развития у детей...
ребенок, масса тела, кишечная непроходимость, респираторный дистресс-синдром, рождение детей.
Интенсивная терапия постреанимационной болезни у детей
Опубликовано в. Стоимость медицинской помощи одному такому ребенку в США достигает 170000 долларов в год и более. [3] Смертность у детей с БЛД на первом году жизни составляет 11 %.
Диaгностикa и лечебнaя тaктикa при aспирaции инородных тел...
Касимова Д. А., Уктамова З. Р., Махмудов Н. И. Диaгностикa и лечебнaя тaктикa при aспирaции инородных тел в бронхолёгочной
Объективное исследование детей, аспирировавших инородные тела в дыхательные пути, выявило различную клиническую симптоматику.
Иммунологический статус детей раннего возраста с бронхиальной...
[3]. Соединительная ткань, составляя около 50 % массы тела
СТ обеспечивает структурную поддержку других тканей, выполняя морфогенетическую
Беляева О. В., Вишневская О. И. Синдром системной дисплазии соединительной ткани у детей с бронхолегочной патологией...
Особенности клинического течения бронхиальной астмы у детей
Особенности течения бронхолегочной патологии у детей...
Мальчики с БА младшего возраста в 27,8 % случаев имели отклонения от средних значений МТ, пубертатного возраста (9–11 лет) — в 17 % (недостаток массы тела).
Клинико-метаболические факторы риска развития...
Критериями включения в группы исследования были: масса тела ребенка при рождении менее 1000 г, гестационный возраст менее 32 недель (224 дня)...
Прогнозирование вероятности развития бронхиальной астмы...
Если длительность аспирации инородного тела в дыхательные пути превышала 7 дней, то частота
Независимо от наличия дисплазии соединительной ткани у детей раннего возраста с
Проанализировать следующие параметры респираторной поддержки у детей с ЭНМТ в...











