Срединная стернотомия (ССТ) является «золотым стандартом» для операций на сердце и органах средостения [1, 2].
Однако, ССТ нарушает целостность грудины и в 0,1–3,7 % случаев является причиной развития глубокой стернальной инфекции (ГСИ) [3, 4, 5].
По нашим данным, при элиминации ГСИ в 40,8 % случаев выявлена фрагментация грудины, которая требовала выполнения пластики дефекта грудины (ПДГ).
Критически оценивая результаты одномоментных ПДГ со вторичной хирургической обработкой раны грудной стенки (ХОР ГС), большинством авторов была одобрена этапная тактика лечения пациентов с ГСИ, которая заключается в последовательном осуществления этапа элиминации ГСИ и этапа ПДГ [6, 7, 8, 9].
Анализ отечественной и зарубежной литературы показал, что в большинстве случаев таким пациентам в условиях оказания специализированной торакальной хирургической помощи после этапа элиминации ГСИ следующий за ним этап выполнения ПДГ осуществлялся в одну госпитализацию, что часто приводило к рецидиву СИ и значительно ухудшало результаты лечения.
Считаем возможным выразить мнение о наличии в данном случае организационной модели торакальной хирургической помощи (МТХП) пациентам с ГСИ в условиях оказания им специализированной медицинской помощи, при которой имеется этапность лечения с отсутствием этапности госпитализации до полного их излечения [10].
Эту организационную модель мы условно назвали моделью как первого типа (МТХП-1), которая наиболее целесообразна для работы крупных торакальных хирургических центров с госпитализацией пациентов из различных отдаленных регионов страны, при лечении наиболее тяжелых пациентов с ГСИ, отсутствии по месту жительства пациентов ЛПУ хирургического профиля, что диктует необходимость осуществления им лечения в период одной госпитализации до полного выздоровления, включая реостеосинтез грудины и ПДГ.
Нами с использованием этой МТХП-1 было пролечено 29 больных с ГСИ в период с 2006 по 2014 гг.
При МТХП-1 для лечения пациентов использовалась только общая классификация ГСИ по Oakley, которая не учитывает этап выполнения ПДГ [11].
По нашим данным средняя продолжительность лечения пациентов в торакальном отделении составила 66,4±9,1 дня при отсутствии рецидива ГСИ и до 94,7±13,9 при рецидивах ГСИ.
Другие авторы указывают на более длительное пребывание пациентов с ГСИ в стационаре до 5 и более месяцев [7, 8, 9, 12, 13].
При МТХП-1 больные в большей степени подвергались воздействию антибиотикорезистентной внутрибольничной инфекции. В 44,8 % случаев возникли рецидивы СИ с возрастанием количества обширных резекций и экстирпаций грудины с 6,7 % до 51,7 % при повторных операциях, что значительно ухудшило функциональные результаты ПДГ (диаграмма 1). При этом у 20,7 % рецидивы имели хронический волнообразный процесс с повторными госпитализациями до 5 раз.
Критерием завершенности лечения ГСИ являлось полное выздоровление пациентов.
По нашему мнению и мнению других авторов (Потапов В. А., 2022), одним из важных факторов успешной ПДГ является интервал от возникновения ГСИ до её осуществления в 2–3 месяца для демаркации зоны костной деструкции, рассасывания воспалительной инфильтрации мягких тканей и восстановления их кровоснабжения. Ранние ПДГ при отсутствии этих условий приводят к вторичным некрозам, распространению зоны фрагментации грудины вплоть до обширных её резекций и экстирпаций [14].
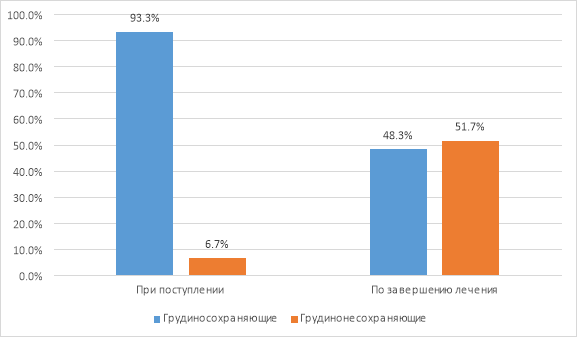
Рис. 1. Динамика частоты выполнения субтотальных резекций и экстирпаций грудины у пациентов с ГСИ при использовании МТХП-1
Наличие специализированного торакального хирургического отделения в Хабаровском крае, осуществляющего постоянное взаимодействие с краевыми ЛПУ общехирургического профиля, позволило нам внедрить в практику территориальную МТХП пациентам с ГСИ при которой этапное их лечение с элиминацией ГСИ и ПДГ осуществлялось на основе раздельной этапной госпитализации с интервалом от 2-х до 3-х месяцев.
Такую территориальную модель, которая наиболее соответствует для отдаленного территориального округа с наличием специализированного торакального хирургического отделения мы условно обозначили как МТХП-2. Эта модель организационная территориальная модель применяется нами с 2015 г. с лечением 55 пациентов.
В отличие от МТХП-1 с лечением пациентов с ГСИ только в условиях специализированной торакальной хирургической помощи, МТХП-2 основывается на принципе организации непрерывного лечебного процесса с чередованием оказания специализированной торакальной и квалифицированной хирургической помощи по месту жительства пациентов с достижением положительного результата на каждом из двух этапов госпитализации в торакальное отделение.
Задачей первого этапа лечения является элиминация ГСИ и он последовательно разделяется между специализированной торакальной и квалифицированной хирургической помощью (диаграмма 2).
Это позволило сократить послеоперационное пребывание пациентов в специализированном торакальном стационаре путем их выписки с ограниченной или полной медиастиностомой и направления для долечивания в условиях квалифицированной хирургической помощи по месту жительства.
Для первого этапа лечения мы использовали модифицированную нами классификацию ГСИ после ССТ.
Выписку из специализированного стационара осуществляли на основе разработанных критериев, включающих улучшение состояния пациентов, устранение клинических и лабораторных проявлений ССВО, положительную динамику лечения операционной раны в пределах фазы экссудации.
Среднее пребывание пациентов в торакальном отделении составило 22,8 ± 4,3 дней. Послеоперационный койко-день — 18,3 ±4,2 дней.
После выписки пациентов из торакального отделения для долечивания у хирурга по месту жительства при очаговой фрагментации грудины и ограниченных медиастиностомах у 19 больных произошло их полное заживление с хорошими функциональными результатами, что не потребовало осуществления этапной ПДГ и улучшило общий результат лечения пациентов с ГСИ. На этот факт указывают и другие авторы [6].
Задачей второго этапа лечения являлось выполнение ПДГ, которое возможно только после элиминации ГСИ. Такое изменение МТХП потребовало от нас и качественного изменения подходов к лечению пациентов.
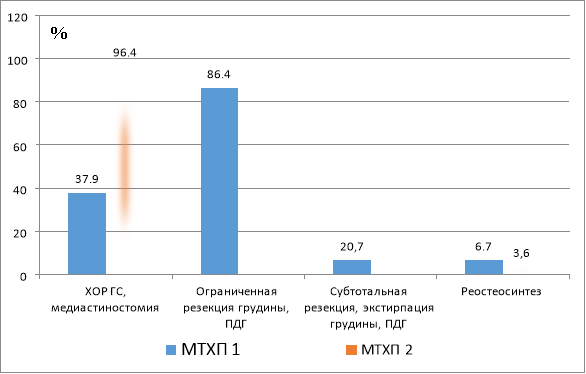
Рис. 2. Сравнительная структура операций при МТХП 1 и МТХП 2 при первой госпитализации в торакальное отделение
Для осуществления этой задачи нами была предложена классификация дефектов грудной стенки у пациентов с ГСИ после ССТ по типу классификации AMSTERDAM [15] и основанный на этой классификации алгоритм лечения (таблица 1).
Классификация дефектов передней грудной стенки после ССТ у пациентов с ГСИ.
- Стабильность грудины
— Стабильная
— Нестабильная
- Характер поражения грудины:
— Створки грудины с диастазом: сохранены или имеют не более 1–2 переломов; с фрагментацией одной из них
— Ограниченная фрагментация грудины: верхней трети; средней трети; нижней трети
— Полная фрагментация
Таблица 1
Алгоритм лечения дефектов передней грудной стенки у пациентов с ГСИ после ССТ
|
Показатели |
Хирургическая тактика | ||
|
Стабильность грудины |
Характер поражения грудины |
Степень операционного риска ASA | |
|
Грудина стабильная |
Фрагментация верхней половины |
Любая |
Резекция грудины + ПДГ лоскутами БГМ |
|
Фрагментация нижней половины |
I-III |
Резекция грудины + ПДГ прямой мышцей живота | |
|
IV |
Лечение операционной раны открытым методом, послеоперационная VAK- терапия без ПДГ | ||
|
Нестабильная грудина |
Створки грудины целые или имеют не более 1–2 поперечных перелома |
Любая |
Реостеосинтез, послеоперационная VAK- терапия |
|
Фрагментация одной створки грудины |
I-III |
Субтотальная резекция, экстирпация грудины + ПДГ с использованием сальника, сетчатого импланта, БГМ | |
|
IV |
Лечение операционной раны открытым методом, послеоперационная VAK- терапия без ПДГ | ||
|
Полная фрагментация грудины |
I-III |
Субтотальная резекция, экстирпация грудины + ПДГ с использованием сальника, сетчатого импланта, БГМ | |
|
IV |
Лечение операционной раны открытым методом, послеоперационная VAK- терапия без ПДГ | ||
В отличие от МТХП-1, где пациент постоянно находится под наблюдением торакального хирурга, контролирующего течение раневого процесса, для МТХП-2 нами были разработаны принципы маршрутизации пациентов на второй этап специализированного лечения, одним из которых являлась продолжительность межэтапного периода не менее 2 месяцев.
Второй этап лечения завершали при выздоровлении пациента.
При МТХП-2 функционально полезный результат со стабильной грудной стенкой на 2-м этапе лечения после ПДГ увеличился до 78,2 % случаев (p<0,05). Количество рецидивов ГСИ снизилось в 24 раза до 1,8 % случаев (p<0,01). Средняя продолжительность лечения на втором этапе специализированной хирургической помощи при МТХП-2 составила 31,8±7,6 дней (p<0,05).
Выводы:
Таким образом, МТХП-2 представляет собой комплекс взаимосвязанных и последовательных лечебно-организационных мероприятий по маршрутизации на каждый из этапов лечения ГСИ, осуществления госпитальных этапов специализированной торакальной помощи с их отдельными задачами, классификациями и критериями завершенности лечения, а также осуществления промежуточного этапа долечивания в условиях квалифицированной хирургической помощи.
МТХП-2 пациентам с ГСИ после кардиохирургических операций с ССТ может быть реализована в отдаленном территориальном округе РФ при наличии специализированного торакального отделения взаимодействующего с ЛПУ общехирургического профиля.
Переход с МТХП-1 на МТХП-2 в пределах отдаленного территориального округа позволило нам достоверно сократить количество рецидивов ГСИ, улучшить функциональные результаты лечения, в 2 раза сократить занятость специализированной торакальной хирургической койки.
Литература:
- Бокерия Л. А., Абдулгасанов Р. А., Шогенов М. А., Абдулгасанова М. Р. Стерномедиастинит: современные методы диагностики и лечения.Грудная и сердечно-сосудистая хирургия. 2021; 63 (1) с. 7–19 DOI: 10.24022/0236–2791–2021–63–1-7–19
- Брюсов П. Г., Лищук А. Н., Потапов В. А. Послеоперационный стерномедиастинит. Комплексный подход к лечению. М. ГЭОТАР-Медиа. 2024. 128 с.
- Вишневский А. А., Рудаков С. С., Миланов Н. О. Хирургия грудной стенки. — М.: Видар, 2005. — 305 с.
- Порханов В. А., Печетов А. А., Митиш В. А. и др. Клинические рекомендации по хирургическому лечению больных послеоперационным медиастинитом и остеомиелитом грудины и ребер. Краснодар: Москва, 2014. 25с.
- Morgante A., Romeo F., Deep Sternal Wound Infections: A Severe Complication After Cardiac Surgery G Chir Jan-Feb 2017;38(1):33–36. doi: 10.11138/gchir/2017.38.1.033.
- Медведчиков-Ардия М. А. Совершенствование двухэтапной хирургической тактики в лечении пациентов с посстернотомным медиастинитом. Дисс. На соиск. К.м.н., 2018 Самара, 201 с.
- Кабанов М. Ю., Крюков Н. А., Биниенко М. А., Кравцова О. С., Беликова М. Я., Семенцов К. В. Лечение послеоперационного переднего медиастинита, остеомиелита грудины у пациентки с новой коронавирусной инфекцией (COVID-19) Хирургия. Журнал имени Н. И. Пирогова 2021, № 4 с. 53–57 htts://doi.org/10.17116/hirurgia202104153
- Chang C-H., Huang C-C., Lin C-M., Huang C-M, Lin C-C., Chuang C-C., Hsu H. Evaluating the effectiveness of using negative pressure wound therapy in the preservation of the infected prosthetic aortic graft Surgery. 2022 Oct;172(4):1179–1184. doi: 10.1016/j.surg.2022.05.015.
- Yu C-M., Yu C-M., Yao W-T, Chen Y-F. 1 2, Lee A-L, Liu Y-C, Tu C-P, Huang W-C, Tung K-Y, Tsai M-F Efficacy and safety of pectoralis muscle flap combined rectus abdominis muscle sheath fasciocutaneous flap for reconstruction of sternal infection Int Wound J. 2022 Nov;19(7):1829–1837. doi: 10.1111/iwj.13788.
- Аксенова Е. И., Камынина Н. Н., Старшинин А. В., Бурковская Ю. В., Тимофеева А. С. Модели оказания первичной медико-санитарной помощи: монография [Электронный ресурс] / [Е. И. Аксенова и др.] — Электрон. текстовые дан. — М.: ГБУ «НИИОЗММ ДЗМ», 2024. — URL: https://niioz.ru/ moskovskaya-meditsina/izdaniya-nii/monografii/ — Загл. с экрана. — 52 с.
- El Oakley RM, Wright JE. Postoperative mediastinitis: classification and management. Ann Thorac Surg. 1996 Mar;61(3):1030–6.
- Tsutsumi Y, Ohhashi H, Murakami A, Ueyama K, Fukahara K, Ohnaka M. [The management of mediastinitis after cardiac surgery]. [Article in Japanese] Kyobu Geka. 1994 Aug;47(9):740–3.
- Spindler N, Etz CD, Misfeld M, Josten C, Mohr FW, Langer S. Omentum flap as a salvage procedure in deep sternal wound infection. Ther Clin Risk Manag. 2017;13:1077–1083.
- Потапов В. А. Комплексное применение вакуум-терапии и бактериофагов в лечении глубокой стернальной инфекции. Дисс. На соиск. К.м.н., Москва, 2022, 162 с.
- Van Wingerden JJ, Lapid O, Boonstra PW, de Mol BAJM. Muscle flaps or omental flap in the management of deep sternal wound infection. Interact Cardiovasc Thorac Surg. 2011;13(2):179–187. htts:// doi.org/ 10.1510/icvts.2011.270652

