Данная статья посвящена изучению риска, причин и частоты возникновения луночковых кровотечений при операции удаления зуба у пациентов с COVID-19, принимающих антикоагулянты. Данная проблема получила свое распространение из-за пандемии и широкого назначения антикоагулянтов для профилактики тромбоэмболических осложнений новой коронавируснрой инфекции.
Ключевые слова: луночковое кровотечение, COVID-19, антикоагулянты, антитромботическая терапия.
Введение : Луночковое кровотечение — это постэкстракционное осложнение после операции удаления зуба, которое возникает в 0,25 % случаях. Выделение крови из лунки удаленного зуба является физиологической реакцией организма. Вытекшая кровь необходима для формирования в лунке кровяного сгустка, который выполняет защитную функцию, предотвращая попадания болезнетворных микроорганизмов в рану и также является матрицей для роста нового эпителия. Однако иногда кровотечение самостоятельно не останавливается и продолжается длительное время. Также существует вариант, при котором кровотечение останавливается в обычные сроки, но возникает снова через некоторое время.
По длительности луночковых кровотечений выделяют:
— Первой степени — кровотечение продолжается более 20 минут, кровь окрашивает слюну и пропитывает марлевые тампоны.
— Второй степени — кровотечение длится более 40 минут, слюна обильно смешивается с кровью.
— Третьей степени — выделение крови продолжается на протяжении одного часа и более, в полости рта находится свободная кровь.
По срокам развития:
— Первичные- развиваются сразу после удаления зуба
— Вторичные- развиваются через определенное время после удаления зуба
Причины луночковых кровотечений могут быть:
— Местные: травматическое удаление зуба, воспалительный процесс или механическое повреждение окружающих тканей.
— Общие: артериальная гипертензия, заболевания и состояния, сопровождающиеся нарушением функции свертывающей системы организма- в частности прием антикоагулянтов.
Во всем мире наблюдается возрастание числа пациентов с COVID-19, у которых развиваются нарушения коагуляции и высокая распространенность тромбоэмболических осложнений. Венозные тромбозы и тромбоэмболия легочной артерии (ТЭЛА) являются частыми осложнениями при COVID-19. Кроме тромбоза глубоких вен голеней и ТЭЛА описаны случаи артериальных тромбозов и тромбозов в экстракорпоральных контурах [1]. При летальных исходах COVID-19 отмечается выраженное повышение концентрации D-димера и продуктов деградации фибриногена. Таким образом, степень выраженности нарушений гемостаза имеет важное прогностическое значение. Антикоагулянтная терапия внесена в перечень всех рекомендаций как эффективное средство снижения летальности от COVID-19. По-прежнему открытыми остаются вопросы рекомендуемых групп и доз антикоагулянтных препаратов. Подход к выбору антикоагулянта должен быть основан не только на факторах риска, особенностях течения заболевания, анамнеза, но и на пожеланиях пациента при длительной терапии на постгоспитальном этапе [2]. Чаще всего при COVID-19 для профилактики тромбоэмболических осложнений принимают следующие лекарственные препараты: эноксапарин, надропарин, гепарин, далтепарин натрия.
При выполнении оперативных вмешательств у пациентов, находящихся на терапии пероральными антикоагулянтами степень геморрагического риска будет зависеть не только от характера выполняемой процедуры, но также и от времени приема последней дозы антикоагулянта. Данные факторы определяют тактику выполнения оперативных вмешательств у данной категории пациентов.
Единственным способом контроля терапии антикоагулянтами является протромбиновый тест с представлением результатов в виде Международного нормализованного отношения (МНО), утвержденного ВОЗ для стандартизации протромбинового теста, позволяющего учесть характеристики различных тромбопластинов, выраженных в виде международного индекса чувствительности тромбопластина. Величина МНО в норме равна 0,8–1,15. При проведении терапии антикоагулянтами для большинства клинических ситуаций терапевтический диапазон МНО 2,0–3,0 [5, 6]. Общеизвестным является тот факт, что наиболее распространенным и опасным осложнением лечения непрямыми антикоагулянтами является возникновение кровотечений. При этом риск кровотечения повышается, если значения МНО повышаются более 3,0 и удваиваются примерно на каждую единицу МНО [3].
Цель исследования: Оценка рисков причин и частоты возникновения луночковых кровотечений у пациентов, после операции удаления зуба с COVID-19, находящихся на антитромботической терапии, обратившихся за неотложной помощью в хирургическое отделение Стоматологической поликлиники ФГБОУ ВО СОГМА Минздрава России, г. Владикавказ, Республики Северная Осетия-Алания.
Материалы и методы: Проведено клиническое наблюдение пациентов, обратившихся по поводу кровотечения из лунки зуба после удаления и произведен ретроспективный анализ первичных медицинских документов. Исследование выполнено в хирургическом отделении Стоматологической поликлиники ФГБОУ ВО СОГМА Минздрава России, г. Владикавказ.
Критерии включения в исследование: лица, обратившиеся в приемное отделение по причине кровотечения после операции удаления зуба, информированное добровольное согласие пациентов на проведение исследования. Критерии не включения пациентов в исследование: кровотечения другой этиологии (не связанных с удалением зуба). Критерии исключения пациентов из данного исследования: отказ пациента от проведения исследования.
В исследуемый период с января по декабрь 2021 г. за неотложной помощью по поводу луночкового кровотечения обратилось 86 пациентов. При последующем анализе пациенты были разделены на 3 группы, которые дополнительно разделены по причине возникновения луночкового кровотечения на подгруппы:
1 группа- пациенты, с луночковым кровотечением без диагноза COVID-19:
— Подгруппа 1a — пациенты, у которых кровотечение вызвано местными факторами
— Подгруппа 1b — пациенты, у которых кровотечение вызвано общими факторами
2 группа- пациенты, с луночковым кровотечением, с диагнозом Covid-19, не находящиеся на антитромботической терапии:
— Подгруппа 2a — пациенты, у которых кровотечение вызвано местными факторами
— Подгруппа 2b — пациенты, у которых кровотечение вызвано общими факторами
3 группа — пациенты, с луночковым кровотечением, с диагнозом COVID-19, находящееся на антитромботической терапии:
— Подгруппа 3a — пациенты, у которых кровотечение вызвано местными факторами
— Подгруппа 3b — пациенты, у которых кровотечение вызвано общими факторами
Проводились клинико-лабораторные исследования пациентов. Проводилось исследование общего анализа крови с определением уровня эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, для оценки состояния свертывающей системы крови применялись исследования: коагулограмма, особое внимание уделялось таким показателям как: международное нормализованное соотношение (МНО), активированное частичное тромбопластиновое время (АЧТВ). Также производили контроль АД.
Результаты и обсуждение : По результатам исследования из 86 пациентов в 1 группе оказалось 34 человека (40 %) из которых в подгруппе 1a — 27 человек (79 %), у них кровотечение вызвано местными факторами: у 13 пациентов, травма окружающих тканей, у 4 пациентов, повреждения альвеолы, межкорневой перегородки — у 10 пациентов патологические грануляции на дне лунки. В подгруппе 1b — 7 человек (21 %), у них кровотечение вызвано общими факторами: у 6 артериальная гипертензия, у 1 тромбоцитопеническая пурпура (болезнь Верльгофа). В хирургическом отделении Стоматологической поликлиники ФГБОУ ВО СОГМА применены локальные и общие способы гемостаза. После проведенного лечения кровотечение было остановлено, пациенты были направлены в дальнейшем на амбулаторное лечение по месту жительства.
Во 2 группе 21 пациент (24 %) из них в подгруппе 2a — 17 человек (81 %), у них кровотечение вызвано местными факторами: у 8 пациентов травма окружающих тканей, у 9 механическое повреждение тромба. В подгруппе 2b — 4 человека (19 %), у них кровотечение вызвано общими факторами: у 2 пациентов, кровотечение развилось в следствии интенсивной физической нагрузки, у 2 пациентов артериальная гипертензия. В хирургическом отделении Стоматологической поликлиники ФГБОУ ВО СОГМА применены локальные и общие способы гемостаза. После проведенного лечения кровотечение было остановлено, пациенты были направлены в дальнейшем на амбулаторное лечение по месту жительства.
В 3 группе 31 пациент (36 %) из них в подгруппе 3a — 12 человек (39 %), у них кровотечение вызвано местными факторами: у 7 пациентов, патологические грануляции на дне лунки, у 2 механическое повреждение тромба, у 2 воспалительный процесс в окружающих тканях, у 1 повреждение альвеолы. В подгруппе 3b — 19 человек (61 %) у них кровотечение вызвано общими факторами: у всех пациентов в данной группе кровотечение было вызвано приемом антикоагулянтов: 10 пациентов принимали надропарин, 5 пациентов принимали гепарин, 2 пациента принимали эноксапарин, 2 пациента принимали далтепарин натрия. В хирургическом отделении Стоматологической поликлиники ФГБОУ ВО СОГМА применены локальные и общие способы гемостаза. После проведенного лечения кровотечение было остановлено, пациенты были направлены в дальнейшем на амбулаторное лечение по месту жительства, а также направлены к терапевту по месту жительства с целью коррекции лечения сопутствующей патологии.
По итогам исследования можно сказать, что чаще всего причиной постэкстракицонного кровотечения являются местные факторы, о чем говорят исследования в 1 и 2 группах: в подгруппах 1a и 2a — 44 пациента, в подгруппах 1b и 2b — 11 пациентов. Однако исследования в 3 группе показали, что если пациенты находятся на антитромботической терапии (в частности в данной группе пациенты принимали антикоагулянты на фоне COVID-19 для профилактики тромбоэмболических осложнений этого заболевания) то чаще причиной луночкового кровотечения становятся нарушения гемостаза, вызванные приемом этих препаратов: в подгруппе 3a — 12 пациентов, в подгруппе 3b — 19 пациентов. (Рисунок 1.)
По клинико-лабораторным данным было выявлено, что у пациентов 1a, 2a, 3a подгрупп все показатели были в пределах нормы, а у пациентов подгрупп 1b, 2b, 3b были выявлены нарушения: в подгруппе 1b — у 6 пациентов было выявлено повышение АД (среднее АД >160 мм рт.ст), у 1 пациента имелось снижение количества тромбоцитов (50х10 9 /л), АЧТВ 40 (удлиненно) в следствии болезни Верльгофа. В подгруппе 2b — у 2 пациентов выявлено повышение АД (>150 мм рт.ст.), у 2 пациентов все показатели были в норме, т.к. кровотечение возникло из-за физической нагрузки. В подгруппе 3b — у всех пациентов МНО повышено (2,8–3,6) что вызвано приемом антикоагулянтов, АЧТВ 26 (норма).
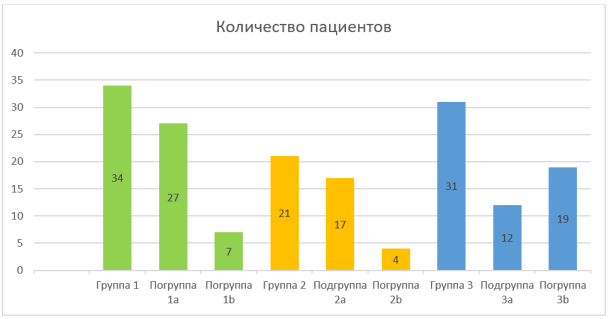
Рис. 1. Количество пациентов с луночковым кровотечением по группам и подгруппам
Заключение: На фоне пандемии COVID-19 из-за сосудистых нарушений, которые он вызывает, для профилактики широко назначают антитромботические препараты, из-за которых число пациентов, обращающихся за неотложной помощью с постэкстракционным кровотечением выросло.
При оказании помощи пациентам данной категории, необходимо клинически оценить состояние пациента. Необходимо собрать общий анамнез, в том числе какие препараты пациент принимает, по поводу какого заболевания, выяснить длительность приема и дозу. Кроме анамнеза, необходим также тщательный осмотр всей полости рта, лица и шеи пациента. Бледность покровов лица часто свидетельствует об анемизации, что бывает при повторных кровотечениях. В полости рта могут наблюдаться кровоизлияния, различные пятна, язвы, «разрыхление» десен, кровяные «ниточки» по их краю. Эти данные должны заставить стоматолога углубить обследование и направить пациента к врачу-специалисту. При луночковом кровотечении после удаления зуба, необходимо применить местные гемостатические лекарственные средства, при продолжающемся кровотечении направить пациента в стационар. В данной ситуации, риск возникновения у пациента осложнений, например, тромбоэмболии намного выше, чем осложнения от луночкового кровотечения [4].
Вмешательство в систему свертывания крови — это всегда риск геморрагических осложнений. Наиболее частыми побочными эффектами антитромботической терапии являются: 1) кровотечения; 2) тромбоцитопении; 3) тромбоэмболические осложнения. Причины возникновения кровотечений на фоне антитромботической терапии: 1) неадекватная дозировка препаратов; 2) неучтенная патология гемостаза (чаще всего это приобретенные нарушения гемостаза — дефицит витамина К, синдром диссеминированного внутрисосудистого свертывания,, печеночная коагулопатия, уремическая коагулопатия и другие нарушения коагуляции, тромбоцитопении и/или тромбоцитопатии; 3) наличие и тяжесть почечной недостаточности при хронической болезни почек, которая не всегда учитывается; 4) наличие наследственного дефицита отдельных факторов свертывания [4].
Литература:
1. Анаев Э. Х., Княжеская Н. П.. «Коагулопатия при COVID-19: фокус на антикоагулянтную терапию» Практическая пульмонология, no. 1, 2020, pp. 3–13.
2. Влияние различных видов антикоагулянтной терапии на снижение летальности при COVID-19 / А. Д. Макацария, Е. В. Слуханчук, В. О. Бицадзе [и др.] // Вестник Российской академии медицинских наук. — 2021. — Т. 76. — № 3. — С. 268–278.
3. Особенности проведения хирургических манипуляций в стоматологической практике у пациентов, принимающих оральные антикоагулянты / Н. М. Хелминская, А. В. Гончарова, В. А. Бельченко [и др.] // Стоматология для всех. — 2012. — № 1. — С. 42–45.
4. Михайлова Зинаида Дмитриевна, Черепанова Валентина Васильевна, and Михайлова Юлия Васильевна. «Тромбоэмболические осложнения на фоне антитромботической терапии: взгляд кардиолога и гематолога» Кардиология: Новости. Мнения. Обучение, no. 1 (16), 2018, pp. 65–73.

