Актуальность. Внебольничные инфекции дыхательных путей – широко распространенные заболевания, нередко с серьезным прогнозом, являющиеся основной причиной смерти в ряду инфекционных болезней. Об остроте проблемы говорит и тот факт, что согласно данным экспертов Всемирной организации здравоохранения, смертность при ВП на протяжении последних десятилетий уступает таковой только при сердечно-сосудистых и цереброваскулярных заболеваниях [8, с. 7].
Согласно официальной статистике, в 2015 г. в Узбекистане было зарегистрировано 581,21 на 100 тыс. населения случаев пневмонии (П) и 806,4 на 100 тыс. населения случаев хронических обструктивных заболеваний легких (ХОЗЛ), более двух третий из которых в периоды обострений использовали антибактериальные препараты.
Инфекции дыхательных путей (ИДП) являются самой частой причиной назначения антибиотиков. Согласно современным фармакоэпидемиологическим исследованиям около 2/3 всех выписываемых антибактериальных препаратов приходится на лечение инфекций дыхательных путей [5, с. 2].
Огромное медико-социальное значение проблемы ИДП ставит перед практическим здравоохранением важные вопросы: «Чем определяется качество оказания медицинской помощи при данном заболевании?» и «Что является залогом сокращения времени пребывания больного в стационаре и снижения затрат на лечение?». Не будет преувеличением сказать, что оно, в первую очередь, определяется антибактериальной терапией (АБТ), своевременно начатой и адекватной.
Для оценки качества медицинской помощи при лечении ИДП в последние годы стали активно анализироваться индикаторы реальной клинической практики: адекватный выбор стартовой АБТ; использование ступенчатой АБТ; соответствие стартового режима АБТ национальным рекомендациям [1, с. 75; 2, с. 14; 3, с. 75; 9, с. 172; 10, с. 740; 11, с. 589]. Однако немаловажным фактом, способствующим сокращению сроков лечения, снижению затрат и летальности, является внедрение в практику современных рекомендаций, подготовленных ведущими медицинскими экспертами на основе современных доказательных данных, и контроль качества оказания медицинской помощи и приверженности врачей современным рекомендациям [4, с. 155; 6, с. 798; 7, с. 300].
Цель исследования: изучить реальную клиническую практику антибактериальной терапии внебольничной пневмонии и хронической обструктивной болезни легких и оценку ее соответствия национальным рекомендациям.
Материалы и методы исследования. В ретроспективном когортном исследовании объектом для изучения являлись истории болезни и листы врачебных назначений на 381 больного респираторной патологией в различных лечебно-профилактических учреждениях в период с января по декабрь 2015 г. Критерии включения: возраст больного >16 лет, наличие клинических и рентгенологических признаков ИДП. Критерии исключения: наличие других не респираторных заболеваний, требовавших АБТ на момент госпитализации.
В ходе исследования оценивались: первоначальный выбор АМП на догоспитальном этапе и в стационаре; соответствие выбора стартовой АБТ национальным рекомендациям по лечению ИНДП; пути введения АМП; длительность лечения; частота коррекции АБТ; использование ступенчатой АБТ.
Статистическая обработка данных проводилась с помощью пакета прикладных программ STATISTICA for Windows (версия 6.0). Описательная статистика выполнялась для всех анализируемых показателей в зависимости от типа переменной (качественный, количественный). Количественные признаки, соответствующие нормальному распределению, описывались в виде среднего значения (М), стандартного отклонения (SD), признаки, отличающиеся от нормального распределения, – в виде медианы (Ме), 25%-го и 75%-го квартилей (Q25, Q75). Качественные признаки – в виде долей (%) и абсолютных чисел.
Результаты исследования и обсуждение. Экспертная оценка использования антибактериальных препаратов по изучению материалов медицинской документации на 381 больного ИНДП в различных лечебно-профилактических учреждениях Республики показала, что на момент сбора информации 67,2% (256 пациентов) в течение последних 12 месяцев получали хоть один курс антибактериальной терапии (АМТ) по поводу обострения бронхолегочной патологии: 1 раз за анализируемый период – 40,9% (159 человек), 2 раза – 22,6% (86 человек), 3 раза – 2,4% (9 человек) и 4 и более – 2,6% больных.
Показания к назначению антибактериальных препаратов либо их смене обосновывались клинико-лабораторными и рентгенологическими показаниями (80,6%), факторами риска неэффективности антибактериальной терапии (22,3%) и на этиотропной диагностики с определением спектра лекарственной чувствительности возбудителя (3,7%).
По назначениям антимикробного препарата (АМП) установлено, что в 97,9% случаях назначаются бета-лактамные антибиотики класса цефалоспоринов. Лидирующие позиции по классам АМП в назначениях имеют цефалоспорины III поколения, фторхинолоны III поколения и макролиды.
Таблица 1
Процент назначаемости антибактериальных препаратов, % (n=381)
|
Класс |
|
группа |
%
|
|
Β -лактамные антибиотики |
Пенициллины |
Ингибиторзащищенные |
8 (2,1) |
|
Цефалоспорины |
I поколение |
9 (2,4) | |
|
II поколение |
1 (0,26) | ||
|
III поколение |
172 (45,1) | ||
|
IV поколение |
19 (5,) | ||
|
итого |
373 (97,9) | ||
|
Макролиды |
14-членные макролиды |
70 (18,4) | |
|
Нитроимидазолы |
Метронидазол |
7 (1,8) | |
|
Хинолоны |
II поколение |
8 (2,1) | |
|
III поколение |
162 (42,5) | ||
|
IV поколение |
26 (6,8) |
В шестерку лидирующих позиций наиболее часто назначаемых препаратов вошли левофлоксацин (42,5%), цефтриаксон (32,0%), азитромицин (15,7%), моксифлоксацин (6,8%), цефепим (5,0%), цефперазон/сульбактам (3,1%).
Экспертная оценка по назначению АМП пациентам с ИНДП отразила моменты необоснованного их применения и не соблюдение существующих подходов к терапии в соответствии с национальными рекомендациями (табл. 2).
Таблица 2
Процент назначаемости антибактериальных препаратов пациентам с различными респираторными нозологиями, %
|
Класс |
группа |
Нозологии | ||
|
|
|
ВП (n=129) |
ХОБЛ (n=154) |
ХБ (n=35) |
|
Пенициллины |
Ингибиторо-защищенные |
3 (2,3) |
- |
1(2,9) |
|
Цефалоспорины |
I поколение |
- |
2 (1,3) |
1 (2,9) |
|
II поколение |
- |
1 (0,6) |
- | |
|
III поколение |
81 (62,8) |
40 (26,0) |
7(20,0) | |
|
IV поколение |
15 (11,6) |
4 (2,6) |
- | |
|
Макролиды |
14-членные |
11 (8,5) |
16 (10,4) |
20 (57,1) |
|
Нитроимидазолы |
Метронидазол |
6 (4,6) |
1 (0,6) |
- |
|
Хинолоны |
II поколение |
- |
3 (1,9) |
3 (8,6) |
|
III поколение |
87 (67,4) |
65 (42,2) |
3 (8,6) | |
|
IV поколение |
3 (2,3) |
23 (14,9) |
- - | |
Назначения АМП в зависимости от статуса «предшествующей терапии» показал, что грубо нарушается стратегия назначения антибиотиков. Так, пациентам, которые за анализируемый период в течение года принимали АМП, вновь назначаемая терапия проводится в режиме моно- и чаще с повторным назначением ранее используемого антибиотика (табл. 3). Установлено, что цефазолин в статус «новый» АМТ назначается у 20,4%, цефтриаксон – в 33,9%, азитромицин – в 82,1%, левофлоксацин – 90,3%.
Такие подходы назначения могут быть причиной развития антибиотикоустойчивости.
Таблица 3
Стратегия назначения антибактериальной терапии, %
|
Статус «предшествующей» АМТ |
Статус «новой» АМТ | |
|
Моно АМТ |
Комбинированная АМТ | |
|
«наивный», n=125 |
89 (71,2) |
36(28,8) |
|
Цефтриаксон, n=115 |
86 (74,8) |
29 (25,2) |
|
Цефазолин, n=44 |
26 (59,1) |
18(40,9) |
|
Азитромицин n=56 |
54 (96,4) |
2 (3,6) |
|
Лефофлоксацин, n=31 |
31 (100) |
- |
Оценка использования антибактериальных препаратов при лечении внебольничной пневмонии в зависимости от амбулаторного или стационарного подхода представлена на рисунке 1.
 Рис. 1. Частота использования различных классов АМП в лечении ВП на амбулаторном и стационарном этапе
Рис. 1. Частота использования различных классов АМП в лечении ВП на амбулаторном и стационарном этапе
На амбулаторном этапе отмечено необоснованное использование определенных классов АМП: низкое использование антибиотиков класса ингибиторзащищенных пенициллинов (ИЗП) и макролидов и высокое – АМП класса фторхинолонов III, IV поколения и цефалоспоринов III поколения. Данные классы АМП должны иметь ограниченное использование в лечении ВП на амбулаторном этапе.
Оценка использования АМП в период обострения ХОБЛ показало, что есть моменты необоснованного использования антибиотиков класса цефалоспоринов I и III поколения при амбулаторном этапе лечения (рис. 2).
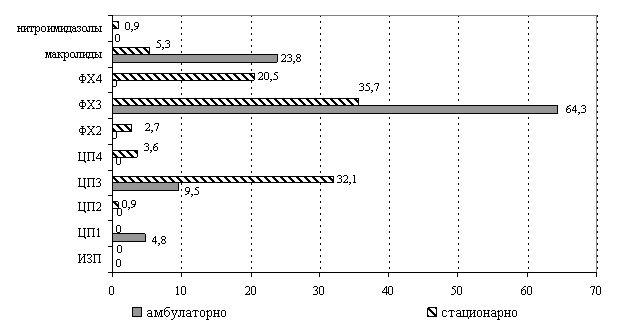 Рис. 2. Частота использования различных классов АМП в лечении ХОБЛ на амбулаторном и стационарном этапе
Рис. 2. Частота использования различных классов АМП в лечении ХОБЛ на амбулаторном и стационарном этапе
Экспертная оценка соответствия режимов АМТ клиническим протоколам показала, что соответствие режима составляло лишь 58,3% от общего числа просмотренных медицинских документов. Несоответствие режимов АМТ клиническим протоколам проявлялось в необоснованной монотерапии (70,0%), парентеральном использовании антибиотиков (23,9%) и использование АМП без учета эмпирического подхода к назначению антибиотиков (40,2%). Несоответствие режимов АМТ клиническим протоколам было установлено при ведении 34,1% больных ВП, 30,5% больных ХОБЛ и 65,7% больных ХБ.
Рассматривая, в общем, соответствие доз, кратности ведения препарата и длительности терапии клиническим протоколом было отмечено, что соответствие дозировки стартовой АМТ составляло 96,6%, кратность введения препарата – 93,4% и длительность – 63,0%. Необходимо заметить, что длительность АМТ остается крайне нерешенным моментом и при различных нозологиях ИНДП от 34 до 40% больных не привержены к назначениям по длительности приема препарата.
Изменение режима АМТ зарегистрированы в 13,6% случаев, которые определялись либо добавлением АМП, либо его отменой. Установлено, что изменение режима АМТ в 92,3% была по причине отсутствия клинического эффекта и в 7,7% – по полученным результатам теста лекарственной чувствительности.
Отмечено, что чаще в режимы АМТ добавлялись левофлоксацин, азитромицин, метронидазол, цефтриаксон и ципрофлоксацин и практически, наоборот, наиболее часто отменялись цефтриаксон (на 5,9 сутки приема АМП), цефазолин (на 5,1 сутки), азитромицин (на 4 сутки), левофлоксацин (на 7,4 сутки) и цефтазидим (на 5 сутки) (табл. 4)
Таблица 4
Изменение режима антибактериальной терапии, %
|
Препараты |
Изменение режима | |
|
Добавление АМП (n=52) |
Отмена АМП (n=42) | |
|
Амоксициллин |
1 (1,9) |
- |
|
Амо/клавуланат |
3 (5,8) |
1 (2,4) |
|
цефазолин |
- |
7 (16,7) |
|
Цефотаксим |
1 (1,9) |
- |
|
Цефтазидим |
1 (1,9) |
3 (7,1) |
|
Цефтриаксон |
6 (11,5) |
16 (38,1) |
|
Цефперазон |
- |
1 (2,4) |
|
Цефперазон/сульбак |
3 (5,8) |
- |
|
Цефепим |
2 (3,8) |
1 (2,4) |
|
Кларитромицин |
2 (3,8) |
- |
|
Азитромицин |
10 (19,2) |
7 (16,7) |
|
Ципрофлоксацин |
6 (11,5) |
1 (2,4) |
|
Левофлоксацин |
19 (36,5) |
5 (11,9) |
|
Моксифлоксацин |
4 (7,7) |
- |
|
Амикацин |
1 (1,9) |
- |
|
Метронидазол |
7 (13,5) |
- |
День смены АМП является одним из ведущих критериев, базирующейся на подходах оценки эффективности АМП. Однако, результатами нашего исследования установлено, что смена АМП не соответствовала протоколам и у подавляющего большинства больных (78,8%) затягивалась на более длительные сроки. Как видно, из рисунка 3 при установленной 100% клинической неэффективности АМТ в первые 3 дня смена АМП проведена лишь в 21,4% случаев, а при 60% клинической неэффективности АМТ на 8 сутки смена АМП отмечена в 9,6%.
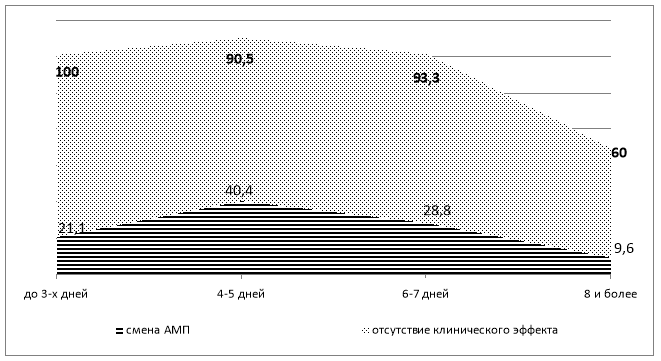 Рис. 3. Смена АМП и % отсутствия клинического эффекта в различные временные интервалы
Рис. 3. Смена АМП и % отсутствия клинического эффекта в различные временные интервалы
Выводы:
Высокий уровень нерационального использования АМП на всех уровнях оказания медицинской помощи пациентам с инфекцией респираторной системы, определяемый значительными изменениями доз, кратности и длительности приема антибиотиков обуславливает необходимость строго административного контроля за использованием антимикробных препаратов.
Низкий уровень соблюдение стандартов антибактериальной терапии врачами при инфекциях респираторной системы диктуют необходимость усиления информационно-образовательной работы с врачами по вопросам АМТ на всех уровнях.
Литература:
- Козлов С. Н., Рачина С. А., Домникова Н. П. и др. Фармакоэпидемиологический анализ лечения внебольничной пневмонии в амбулаторных условиях //Клин Микробиол.Антимикроб. Химиотер. – 2000. – 2(3). – С. 74-81.
- Рачина С. А. Фармакоэпидемиологические, фармакоэкономические и фармакотерапевтические подходы к ведению пациентов с внебольничной пневмонией в стационаре// Дисс д.м.н. Смоленск, 2010.
- Рачина С. А., Козлов С. Н., Шаль Е. П. и др. Анализ антибактериальной терапии госпитализированных пациентов с внебольничной пневмонией в различных регионах РФ: уроки многоцентрового фармакоэпидемиологического исследования //Клин Микробиол.Антимикроб. Химиотер. – 2009. –11(1). – С. 66-78.
- Трифанова Н. М. Внебольничная пневмония: факторы риска неблагоприятного исхода и результаты внедрения территориального стандарта в Свердловской области// Дисс. к.м.н. 2009.
- Синопальников А. И., Романовских А. Г. Внебольничные инфекции нижних дыхательных путей у взрослых: рекомендации для практикующих врачей// Дыхание. Пульмонология и оториноларингология. – 2012. – С. 2-14.
- Dean N. C., Bateman K. A., Donnelly S. M. et al. Improved clinical outcomes with utilization of a community-acquired pneumonia guideline //Chest. – 2006. – 130. – Р. 794-799.
- Englert J., Davis K.V., Koch K.E. Using clinical practice analysis to improve care// //Jt Comm J Qual Improv. – 2001. – 27. –Р. 291-301.
- http://www.who.int/gho/mortality_burden_disease/causes_death_2008/en/index.html (от 16/06/2012)
- Metersky M. L. Community-acquired pneumonia: process of care studies// Curr. Opin.InfectDis. – 2002. – 15. – Р. 169-174.
- Rhew D. C. Quality indicators for the management of pneumonia in vulnerable elders// Ann Inter Med. – 2001. – 135. – Р. 736-743.
- Rhew D. C., Goetz M. B., Shekelle P.G. Evaluating quality indicators for patients with community-acquired pneumonia//Jt Comm J Qual Improv. – 2001. – 27. – Р. 575-590.

