Бронхиальная астма является глобальной проблемой здравоохранения. Люди всех возрастов во всем мире страдают этим хроническим заболеванием дыхательных путей, которое при недостаточно эффективном лечении может значительно ограничивать повседневную жизнь пациентов и даже приводить к смерти. (Глобальная стратегия лечения и профилактики бронхиальной астмы Пересмотр 2011 г.).
Тенденция к росту заболеваемости бронхиальной астмой детей отмечена с 50-х годов двадцатого столетия. По данным Всемирной организации здравоохранения в мире бронхиальной астмой страдает около 300 млн человек.
Диагностика бронхиальной астмы у детей раннего возраста затруднена, что обусловлено вариабельностью клинических проявлений.
Цель исследования: изучить особенности клинического течения БА у детей.
Нами проведен анализ 112 историй болезни пациентов с бронхиальной астмой в возрасте от 3 до 14 лет, которые находились на стационарном лечении в аллергологическом отделении ДГКБ № 2 в 2012 году.
Распределение пациентов по полу и возрасту.
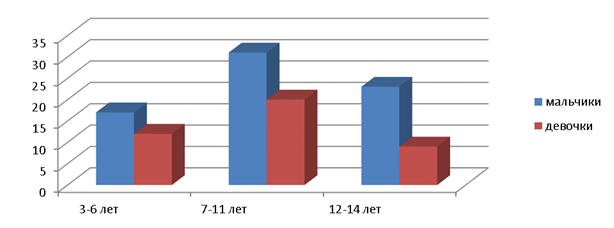
Анализируя распределение по полу у детей с бронхиальной астмой нами отмечено, что преобладание мальчиков отмечается во всех возрастных группах. Всего мальчиков среди детей с бронхиальной астмой было 63,5 %. Максимальный показатель госпитализации отмечен у детей в младшем школьном возрасте, в возрасте от 3 до 6 лет он значительно ниже.
В 25 % случаев дети были доставлены бригадой скорой медицинской помощи, в 64 % — по направлению врача поликлиники и в 11 % самообращение.
У матерей детей с бронхиальной астмой имели место такие факторы неблагоприятного течения беременности как анемия, хроническая гипоксия плода, длительный безводный период. Помимо этого оперативное родоразрешение и преждевременное излитие околоплодных вод отмечалось в 29 % случаев.
Таблица 1
|
Функциональное состояние дыхательной системы |
3–6 лет |
7–11 лет |
12–14 лет |
Всего |
||||
|
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Status asthmaticus |
2 |
1,8 |
5 |
4,5 |
3 |
2,7 |
10 |
8,9 |
|
Дыхательная недостаточность I степени |
17 |
15,1 |
26 |
23,2 |
18 |
16,0 |
61 |
54,6 |
|
Дыхательная недостаточность II степени |
10 |
8,9 |
20 |
17,9 |
11 |
9,8 |
41 |
36,5 |
Анализируя состояние при поступлении выявлено, что 54,6 % детей с бронхиальной астмой поступали в проявлениями дыхательной недостаточности первой степени. В астматическом статусе поступили 10 детей, преимущественно дети младшего среднего возраста 5 (4,5 %). При поступлении у всех детей отмечались жалобы на кашель, одышку, затруднение дыхания.
Субфебрильная температура не более 3 дней была у 14 (12,5 %) детей с сопутствующей пневмонией или ОРВИ.
При осмотре эмфизематозная деформация грудной клетки была только у 17 (15,1 %) детей. У большинства пациентов аускультативно на фоне ослабленного дыхания выслушивалось множество сухих свистящих хрипов, часто вместе с влажными мелко- и среднепузырчатыми.
У детей в возрасте от 3 до 6 лет чаще чем в других возрастных группах при аускультации выслушивались влажные хрипы. В данной возрастной группе отмечались нетипичные приступы удушья (эквиваленты в виде приступов кашля). Одышка в покое и сухой приступообразный кашель, дистантные хрипы наблюдались чаще у детей младшего школьного возраста (7–11 лет).
Клинические проявления у детей младшего школьного возраста практически не отличались от данных детей старшего школьного возраста. В этих возрастных группах реже выслушивались влажные хрипы, ослабленное дыхание.
В анализах крови у 7,5 % детей в возрасте от 3 до 6 лет наблюдалась гипохромная анемия. Уровень лейкоцитов в 20 % случаев был выше возрастных показателей. Эозинофилия имела место у 65,4 % и нейтрофилез у 29 % детей. У большинства детей (71,1 %) скорость оседания эритроцитов не превышала 10 мм/ч.
У детей младшего школьного возраста гипохромная анемия встречалась только у 2,6 % (3 ребенка). Лейкоцитоза не было, при этом лимфоцитоз отмечен у 37,2 % детей.
Показатели лейкоцитарной формулы и СОЭ у детей в возрасте 12–14 лет были в пределах возрастной нормы. Эозинофилия наблюдалась у 27,2 % детей.
Цитологическое исследование мокроты проведено 73 пациентам, которое выявило превалирование нейтрофилов, а у 21,7 % детей встречались эозинофилы.
При рентгенологическом исследовании органов грудной клетки имело место повышение прозрачности легочных полей, усиление легочного рисунка, расширение и деформация корней легких.
У детей старше 6 лет проводилось исследование функции внешнего дыхания после купирования приступа удушья и стабилизации состояния. Чаще наблюдался смешанный тип нарушения дыхания, с превалированием обструктивных изменений. Значительно снижался объем форсированного выдоха в 1-ю секунду (ОФВ1). Индекс Тиффно (ЖЕЛ/ОФВ1) снижался в среднем на 20 %.
Исключительно грудное вскармливание у детей с бронхиальной астмой было в 31,7 % случаев, 42 % детей переведены на искусственное вскармливание в 3 месяца.
Отягощенный аллергологический семейный анамнез среди обследованных нами детей встречался в 39,5 % случаев. При этом чаще всего аллергические заболевания встречались у матери или у ближайших родственников по материнской линии.
Таким образом, среди факторов риска развития бронхиальной астмы у детей выявлен отягощенный аллергологический анамнез по линии матери, осложненное течение беременности у матерей, ранний перевод на искусственное вскармливание.
Изучение возрастно-половой структуры пациентов с бронхиальной астмой выявило, что мальчики болеют БА чаще, чем девочки. Преобладающий показатель госпитализации отмечен в младшем школьном возрасте.
Для клинических проявлений бронхиальной астмы у детей дошкольного возраста характерны свистящие дистантные хрипы и/или сухой приступообразный кашель.







