Актуальность. Переломы дистального метаэпифиза лучевой кости (ДМЛК) составляют до 16 % от общего количества всех травм костей скелета [1], 90 % от переломов костей предплечья [2], до 51,7 % переломов происходит в возрасте от 40 до 60 лет и 43,8 % составляют лица старше 60 лет [3,4].Переломы ДМЛК являются уделом преимущественно лиц пожилого и старческого возраста, чаще всего женщин, что связано с физиологической перестройкой костной ткани вследствие гормональных нарушений в пред- и постклимактерическом периодах. В последнее время этот диагноз нередок и у лиц работоспособного возраста. Неудовлетворительные результаты лечения приводят к нетрудоспособности пациентов, а у пожилых людей — к снижению качества жизни и способности их к самообслуживанию [5].
Цель — Сравнить эффективность консервативного и оперативного методов лечения переломов ДМЛК
Материалы иметоды. Исследование проводилось на базе отделения микрохирургии кисти ОБУЗ «Ивановский областной госпиталь для ветеранов войн» г. Иваново.Проведен ретроспективный анализ 245 историй болезней с переломом ДМЛК за 3,5 летний период (2015–2018 гг.) 245 пациентов, из них 50 мужчин, 195 женщин. Средний возраст — 60 лет. Из них 145 проводилось оперативное, 100 — консервативное лечение. Просмотрены рентгенограммы 245 пациентов. Отдалённые результаты оценены у 39 пациентов после оперативного (19 случаев остеосинтеза Т-образной пластиной и 20 пластиной с угловой стабильностью) и у 38 после консервативного лечения. В большинстве случаев показаниями к операции являлись наличие неустраняемого смещения и неэффективной закрытой репозиции. Оценивались: жалобы (боль, слабость кисти), наличие деформации, отёка, окружность запястья, объём движений в сравнении со здоровой рукой, наличие осложнений, относительная длина предплечья, оценка динамометрии. Следует отметить, что результаты, полученные при оценке данного критерия, не следует считать объективными ввиду того, что сила доминантной руки изначально выше противоположной, а в выборке присутствовали пациенты с переломами как доминантной так и недоминантных рук. Проводилось анкетирование по опроснику DASH и по шкале Мейо. У части пациентов были сделаны повторные рентгенограммы лучезапястных суставов.
Результаты. За период с 1 января 2015 по 30 июня 2018, (то есть за 3,5 года) в Иванове амбулаторно по поводу травм обратилось 115 436 взрослых пациентов (69 706 — травмпункт № 1 + 45 730 — травмпункт № 2). Из них 5 245 с переломами лучевой кости (3 298 — травмпункт№ 1 + 1 947 — травмпункт № 2), что составило 4,5 %.
За этот же период в стационаре госпиталя прооперировано 145 человек с переломом лучевой кости. Из них осложнения возникли у 2 человек (несращение лучевой кости), по поводу чего выполнен реостеосинтез, что составило 1,4 %.
Отдалённые результаты прослежены в среднем через 2,5 года у 77 человек, преимущественно у женщин. Средний возраст составил 61 год.
Выделены 2 группы пациентов: I группа — после консервативного и II группа — после остеосинтеза лучевой кости пластиной. В группе I было осмотрено 38 пациентов, во II группе — 39 (средний возраст в I группе — 59,4 л, во II — 63,6 г; гендерный состав в I группе 74 % женщин и 26 % мужчин, во II — 92 % женщин и 8 % мужчин). Оценивался временной промежуток с февраля 2016 года по апрель 2018 года. По результатам опроса, боли при движении в лучезапястном суставе испытывают 48 % пациентов из I группы и 16 % из II группы; боли при нагрузке беспокоят 73 % из I группы и 22 % из II группы, в покое боль появляется у 16 % и у 11 % пациентов из I и II групп соответственно. Слабость кисти отмечают 53 % и 38 % пациентов из I и II групп соответственно. Деформация наблюдалась у 31,5 % пациентов I группы и у 27 % II группы, видимый отёк у 43 % и 5 % пациентов I и II групп соответственно. Разница окружностей на уровне запястья в I группе наблюдалась у 67 % пациентов, и в среднем составила 0,75 см; во II группе наблюдалась у 61 %, и в среднем составила 0,7 см. По результатам динамометрии уменьшение силы повреждённого сегмента в I группе отмечалась у 84,5 % пациентов, Δ силы кистей составила в среднем 3,75кг, во II группе уменьшение силы отмечалась у 66 % пациентов, Δ силы кистей составила в среднем 2,6 кг. Дефицит при движении: сгибание — на 11,5° и 13,75°; разгибание — на 10,5° и 20°; супинация — на 6° и 20°; пронация — на 0,25° и 0° в I и II группах соответственно. При оценке разницы длинны предплечий изменения в I группе наблюдалось у 40 % пациентов, данная разница составила 0,25 см; во II группе наблюдалась у 44 % и составила 0,8см. По результатам шкалы DASH в I группе отличный результат наблюдался у 74,5 % пациентов, хороший результат у 25,5 %. Средний балл по шкале DASH составил 19,4 баллов. Во II группе отличный результат наблюдался у 88 % пациентов, хороший результат у 11 %. Средний балл по шкале DASH составил 10 баллов. Отличный результат по шкале Мейо в I группе показали 5 % пациентов, хороший результат у 15 %. Средний балл по шкале Мейо составил 59,75 баллов. Во II группе отличный результат у 33 % пациентов, хороший результат у 27 %. Средний балл по шкале Мейо составил 84,8 баллов.
Оценив получившиеся результаты, можно сказать о том, что в группе оперативного лечения жалоб на боль встречалось в 2 раза больше. Однако, наличие деформации в лучезапястном суставе превалировали в группе консервативного лечения. При оценке функции кисти выявлено, что наибольшее снижение амплитуды движений наблюдалось у пациентов в группе консервативного лечения. И по данным динамометрии наибольшее уменьшение силы наблюдалось так же в первой группе. По результатам опросников DASH и Мейо и в первой и второй группах получены только хорошие и отличные результаты, приблизительно с одинаковой частотой. Выхода на инвалидность не встречалось ни в одной группе. Однако, при оценке трудоспособности в группе консервативного лечения 22,0 % пациента не вернулись к прежней работе, а в группе оперативного лечения — только 5,0 %
Приведём пару клинических примеров, демонстрирующих эффективность как оперативного, так и консервативного методов лечения переломов дистального метаэпифиза лучевой кости:
Пациентка К, в марте 2017 года на улице упала с упором на правую кисть, в тот же день обратилась в травмпункт № 1 г Иванова. Диагностирован перелом дисталного метаэпифиза лучевой кости правого предплечья со смещением (рис. 1).
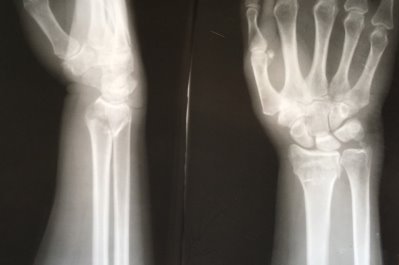
Рис. 1. Рентгенограмма правого лучезапястного сустава пациентки К. в день травмы. Перелом дистального метаэпифиза правой лучевой кости со смещением отломков
Была проведена закрытая репозиция, гипсовая иммобилизация (рис. 2).
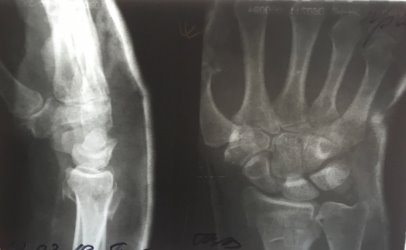
Рис. 2. Рентгенограмма правого лучезапястного сустава пациентки К. после проведения закрытой репозиции и гипсовой иммобилизации
Однако, после спадения отёка произошло вторичное смещение отломков, всвязи с чем пациентка была направлена на оперативное лечение. Вскоре, в стационаре, выполена открытая репозиция и остеосинтез пластиной (рис. 3).
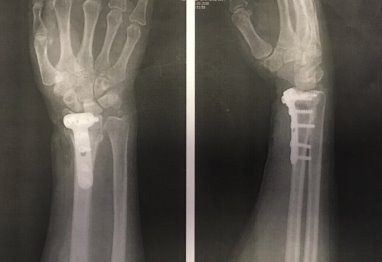
Рис. 3. Рентгенограмма правого лучезапястного сустава пациентки К. после проведения открытой репозиции и остеосинтеза пластиной
Пациентка осмотрена нами через 2 года (рис. 4). Жалоб не предъявляет, движения в лучезапястном суставе в полном объеме, трудоспособность восстановлена, по опросникам DASH и Мейо получены отличные результаты.
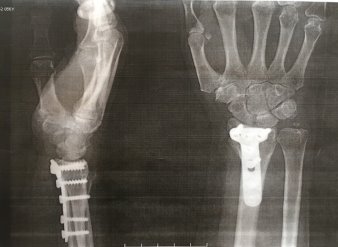
Рис. 4. Рентгенограмма правого лучезапястного сустава пациентки К. через 2 года после травмы
Пациентка М, в феврале 2017 года дома упала с упором на левую кисть, в тот же день обратилась в травмпункт № 1 г Иванова. Диагностирован перелом дистального метаэпифиза лучевой кости левого предплечья со смещением (рис. 5).
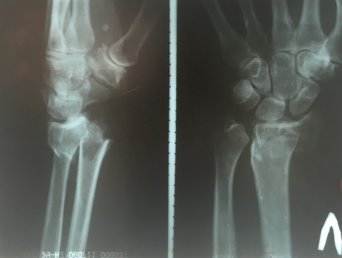
Рис. 5. Рентгенограмма левого лучезапястного сустава пациентки М. в день травмы. Перелом дистального метаэпифиза левой лучевой кости со смещением отломков
Была проведена закрытая репозиция, гипсовая иммобилизация. В дальнейшем наблюдалась амбулаторно в травмпункте № 1. Общий срок иммобилизации составил 6 недель, после снятия гипса проводилась лечебная физкультура, назначено физиолечение. Пациентка осмотрена нами через 2 года (рис. 6) Жалоб не предъявляет, движения в лучезапястном суставе в полном объеме, трудоспособность восстановлена, по опросникам DASH и Мейо получены отличные результаты.
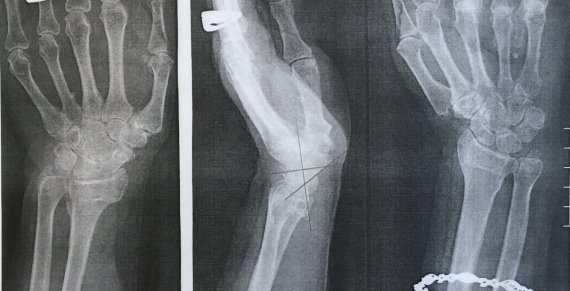
Рис. 6. Рентгенограмма левого лучезапястного сустава пациентки М. через 2 года после травмы
Выводы. По результатам проведенного научного исследования можно сделать следующие выводы:
- Частота встречаемости переломов дистального метаэпифиза лучевой кости в Иванове составила 4,5 % в структуре общего травматизма.
- Подтвердилась статистика по возрастному и гендерному составу среди случаев переломов дистального метаэпифиза лучевой кости.
- У пациентов после консервативного лечения выявлено наибольшее снижение амплитуды движений в лучезапястном суставе.
- Недостатком оперативного лечения явилось сохранение более ярко выраженного болевого синдрома. А по всем остальным критериям оперативное лечение превосходит консервативное.
С учётом того, что оперированы наиболее сложные случаи переломов лучевой кости, полученные результаты свидетельствуют о том, что приоритет должен отдаваться оперативному лечению с применением остеосинтеза.
Таким образом, при переломе дистального метаэпифиза лучевой кости со смещением, требующим репозиции, оперативное лечение оказалось эффективнее.
Литература:
- Chung KC, Spilson SV. The frequency and epidemiology of hand and forearm fractures in United States. Rev J Hand Surg Am. 2012; 26:29–33.
- Ключевский В. В. Хирургия повреждений: Руководство для фельдшеров, хирургов и травматологов районных больниц.— Ярославль: ДИА-пресс, 2010.—С. 382.
- Bartl C., Stengel D., Bruckner T., Gebhard F. The treatment of displaced intra-articular distal radius fractures in elderly patients. Dtsch Arztebl Int. 2014; 111(46):779–787.
- Garcia-Elias M., Mathoulin C. L. Intra-articular fractures of the distal radius (AO types C3, with special focus in C3.3), open approach. In: Articular injury of the wrist. Stuttgart: Thieme; 2014. p. 105–117.
- Frykman G. Fractures of the distal radius // Acta Orthop. Scand.— 2013.—Vol. 108 (Supl. I).—P. 151–153







