В статье представлен клинический случай туберкулеза кожи у пациентов 5 и 17 лет. Приводятся литературные данные о частоте встречаемости и особенностях туберкулеза кожи, данные истории болезни, включая анамнез, иллюстративный материал. Особенностью данного случая является редкость клинической формы данного заболевания.
Ключевые слова: туберкулез кожи, поддерживающая фаза, интенсивная фаза, язвенно-некротическая форма, папуло-некротическая форма.
Актуальность:Туберкулезное заболевание кожи — редкая форма туберкулеза, к которой относятся различные по клинической картине, патоморфологии и патогенезу поражение, вызванные Mycobacterium tuberculosis (МБТ). [3]
Заболеваемость туберкулезом кожи в России ежегодно выявляется в среднем 0,43 больных туберкулезом кожи на 100 000 населения (в зонах курации СПБНИИФ от 0–0,6), что составляет 5,6 % всего внелегочного туберкулеза. Поражения кожи наблюдаются у 7 % больных туберкулезом.
Туберкулезом кожи чаще заболевают женщины (порядка 70 % больных) в возрасте от 20 до 40 лет. В группу риска входят, прежде всего лица, находящиеся в контакте с больными туберкулезом, мясники и фермеры, больные диабетом, контактирующие с больными животными, ВИЧ-инфицированные, наркозависимые, злоупотребляющие алкоголем, бездомные, заключенные, сезонные рабочие, иммигранты. У детей, как и у подростков чаще встречается склерофулодерма. У грудных детей чаще развивается первичный и милиарный туберкулез кожи. Преимущественное развитие туберкулезно-аллергических васкулитов происходит у лиц среднего возраста при наличии высокой специфической реактивности сосудистой стенки. [1,4]
Туберкулез кожи в подавляющем большинстве случаев (почти 70 %) является вторичным туберкулезом и развивается только у отдельных больных активным туберкулезом лимфатических узлов, костей, внутренних органов. МБТ попадают в кожу гематогенным, реже лимфогенным путем. Но возможен и непосредственный путь распространения в кожу контактом. [4]
Классификация туберкулеза кожи:
I. Хронически текущий первичный туберкулез:
1) колликвативный туберкулез: скрофулодерма первичная, скрофулодерма вторичная, фунгозный туберкулез;
2) рассеянные формы туберкулеза кожи: папулонекротический туберкулез, уплотненная эритема, лишай золотушный.
II. Вторичный туберкулез:
1) туберкулезная волчанка (плоская, язвенная, гипертрофическая, папилломатозная);
2) бородавчатый туберкулез кожи;
3) милиарно-язвенный туберкулез кожи. [2,3]
В связи с редкостью встречаемости данного заболевания и трудностью дифференциальной диагностики, приводим нами описанные клинические случаи туберкулеза кожи язвенно-некротической и папуло-некротической формы у детей Б. и К., в возрасте 5 и 17лет находившихся, в детско-подростковом отделении КГП «Областной противотуберкулёзный диспансер» (ОПТД) г.Караганды.
Клинический случай №1
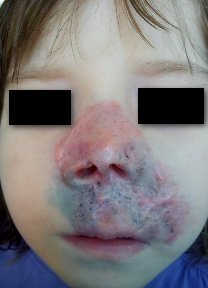
Рис.1. Ребенок Б. Туберкулез кожи. Язвенно-некротическая форма
Жалобы при поступлении: на высыпания на коже в виде гнойных корочек, покраснение и раздражение кожи вокруг высыпаний.
Анамнез заболевания: Выявлен при обращении. Направлена ДО№ 3. Туберкулезный контакт с мамой, у которой туберкулез с множественной лекарственной устойчивостью с июля 2014г. Бацилла Кальмета-Жерена (БЦЖ) рубчик 5 мм. Реакция Манту с 2 ТЕ от 09.01.2015г. — 15 мм. Диаскин-тест от 03.02.2015г. — 8мм. Впервые ребенок перенес туберкулез в 2012г. Находилась на стационарном лечении в детском отделении с 28.05.2012г. по 27.09.2012г. 04.09.2012г. операция — лимфаденэктомия шейных лимфоузлов с обеих сторон. Гистологическое заключение от 04.09.2012г. № 1778–85 — туберкулезный лимфаденит. Альтернативно-продуктивная тканевая реакция. Лечение получала по 1 категории. Исход — лечение завершено. Жалобы на высыпания на коже под крыльями носа появились в апреле 2014г. неоднократно получала лечение у дерматолога, ЛОР-врача, без эффекта. После результата гистологического исследования в национальном центре проблем туберкулёза Республики Казахстан (НЦПТ РК) от 01.07.2015г. № 1821(26.06.2015г.– открытая биопсия кожи лица) — туберкулезное воспаление кожи, язвенно-некротическая форма, ребенок был направлен в детско-подростковое отделение ОПТД.
Центральная врачебно-контрольная комиссия (ЦВКК) от 24.07.2015г. д/зТуберкулез кожи. Язвенно-некротическая форма. Активная стадия. Микобактерии туберкулеза (МБТ) — Тип Д (Рецидив МБТ-). 4 категория из туб. контакта с МЛУ ТБ. Интенсивная фаза по 4 категории 180 доз с 24.07.2015г. по 19.01.2016г. ЦВКК от 20.01.2016г.- диагноз тот же. Учитывая положительную динамику, переведена на поддерживающую фазу в течение 12 месяцев. Поддерживающая фаза по 4 категории с 20.01.2016г.
Анамнез жизни: 2-й ребенок в семье. Привит по календарю. На диспансерном учете у специалистов не состоит. Питание полноценное. В 3-комнатной квартире проживают 7 человек. Аллергологический анамнез:спокоен.
Общее состояние при поступлении: Состояние средней степени тяжести за счет симптомов интоксикации. Самочувствие нарушено. Сознание ясное. Телосложение астеническое. Питания пониженного. Тургор мягких тканей снижен. Кожа бледно-розовая, на коже лица очаг поражения расположен носовой, подносовой, верхнегубной областях и щечной области слева, очаг гиперемирован, так же имеются обширная язвенная поверхность, язвочки до 0,4 мм с неровным дном покрытых гнойными корочками, края язв приподняты в виде валика. В носовой области участки минус ткань, в щечной области участки плюс ткань.
Видимые слизистые чистые, физиологической окраски, суховаты. Периферические лимфатические узлы: подчелюстные, паховые, подмышечные до 1 размера, плотно-эластичные, подвижные, безболезненные, неспаянные. Носовое дыхание свободное. Зев спокоен. Аускультативно дыхание в легких везикулярное, хрипов нет. Тоны сердца громкие, ритмичные. Живот при пальпации мягкий, безболезненный. Печень не увеличена. Селезенка не увеличена. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное. Стул оформленный, 1 раза в день.
Рентгенография легких: Легочные поля чистые, корни структурны. Купол диафрагмы ровный. Синусы плевры свободные. Границы сердца в норме. Заключение: данных за активный туберкулез в легких нет.
Противотуберкулезное лечение: Интенсивная фаза по 4 категории с 24.07.2015г. по 19.01.2016г.- Левофлоксацин -0,125 Капреомицин -0.4 Pro — 0.25 Циклосерин -0,75 Пиразинамид -0.5 Этамбутол -1,2 Pas-1,0 Поддерживающая фаза с 20.01.2016г. по 24.01.2016г. Левофлоксацин -0,125 Pro — 0.25 Циклосерин -0,75 Этамбутол -1,2 Pas-1,0
Патогенетическое исимптоматическое лечение: витамины В1, В6, гепадиф, дезинтоксикационная терапия.
Результаты иобсуждения: После результата гистологического исследования в НЦПТ РК от 01.07.2015г. № 1821(26.06.2015г.– открытая биопсия кожи лица) был установлен следующий клинический диагноз: Туберкулез кожи. Язвенно-некротическая форма. Активная стадия. МБТ- Тип Д (Рецидив МБТ-). 4 категория из туб. контакта с МЛУ ТБ.
Клинический случай №2
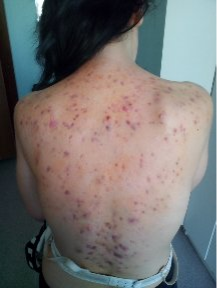
Рис.2. Подросток К.Туберкулез кожи. Папуло-некротическая форма
Жалобы при поступлении на высыпания на коже спины.
Анамнез заболевания: Пациентка выявлена при обращении. Туберкулезный контакт не установлен. БЦЖ рубчики 5 и 6 мм. Проба Манту с 2 ТЕ от 22.06.2015г. — 14 мм. Впервые высыпания в виде узелков без зуда на коже спины появились в 2014 г. К врачу не обращалась, занимались самолечением. В июне 2015 г. обратились к дерматологу, который направил пациентку к фтизиатру. В амбулаторных условиях пациентке 29.06.2015г. проведена биопсия кожи и подкожной клетчатки. Проведено гистологическое исследование в ОПТД г. Караганды — Заключение №1384–85 от 07.07.2015г.: В присланном материале ткань кожа, под эпидермисом участки лимфоидной инфильтрации с примесью эпителиоидных клеток и клетками Пирогова-Лангханса. Специфическое воспаление кожи туберкулезной этиологии, экссудативная тканевая реакция. 27.07.2015г. стеклопрепараты были переданы вг. Алматы вНЦПТ РК для подтверждения гистологического заключения. Выдано было заключение — туберкулез кожи и подкожной ткани. Девочка направлена на стационарное лечение в детско-подростковое отделение Областного противотуберкулезного диспансера г. Караганды, где находилась на лечении с 17.07.2015г. ЦВКК от 18.07.2015г. выставлен клинический диагноз — Туберкулез кожи. Папуло-некротическая форма. Активная стадия. МБТ- I категория. Новый случай 1А группа Д-учета. Получала препараты первого ряда: интенсивная фаза с 18.07.2015г. по 15.09.2015г. 60 доз — изониазид 0,3, рифампицин 0,6, пиразинамид 2,0, этамбутол 1,2. Поддерживающая фаза закончена 20.04.2016г. получала изониазид 0,3 и рафампицин 0,6.
Анамнез жизни: 2 ребенок в семье.Росла и развивалась соответственно возрасту. На Д-учете не состоит. Социально-бытовые условия удовлетворительные. Родители и старший брат ежегодно проходят флюорографию. Аллергологический анамнез: со слов мамы без особенностей.
Общее состояние при поступлении: средней степени тяжести за счет симптомов интоксикации. Сон спокоен, аппетит снижен. На коже спины и частично на груди распространенные высыпания в виде узелков синюшно-красного цвета, местами сливающиеся в сплошные очаги с изъязвлениями, рубцовыми изменениями. Зуд умеренный. Видимые слизистые чистые, бледные. Периферические лимфатические узлы: подмышечные до 1–2 размера, плотно- эластичной консистенции, безболезненные, подвижные. Носовое дыхание свободное. Перкуторно-легочный тон. Аускультативно дыхание в легких везикулярное, хрипов нет. Тоны сердца громкие, ритмичные. Живот мягкий, безболезненный при пальпации, не вздут. Печень и селезенка не увеличены. Стул и диурез в норме.
Рентгенография легких: Легочные поля чистые, корни структурны. Купол диафрагмы ровный. Синусы плевры свободные. Границы сердца в норме. Заключение: данных за активный туберкулез в легких нет.
Противотуберкулезное лечение: Получала препараты первого ряда: интенсивная фаза с 18.07.2015г. по 15.09.2015г. 60 доз — изониазид 0,3, рифампицин 0,6, пиразинамид 2,0, этамбутол 1,2.
Поддерживающая фаза с 16.09.2015г. по 20.04.2016г., получала изониазид 0,3 и рафампицин 0,6(получила 153 дозы). Патогенетическое исимптоматическое лечение: Витамины В1 и В6, дезинтоксикационная терапия, ферменты.
Результаты иобсуждения: После результата гистологического исследования в НЦПТ РК № 1384–85 от 07.07.2015г. был установлен следующий клинический диагноз: Туберкулез кожи. Папуло-некротическая форма. Стадия рассасывания. МБТ- I категория. Новый случай. 1А группа Д-учета.
Оба пациента были выписаны в удовлетворительном состоянии. С положительной клинической динамикой, под наблюдение участкового фтизиатра.
Выводы:
- Туберкулез кожи редкая форма заболевания, является одним из проявлений туберкулезной инфекции и нередко сопутствует туберкулезу легких, лимфатических узлов и других органов, что послужило для обсуждения данных клинических случаев.
- Причиной позднего выявления туберкулеза кожи является трудность диагностики, нужна настороженность для врачей общей лечебной сети, чтобы вовремя диагностировать данное заболевание.
- Диагноз подтверждается гистологическими и бактериологическими исследованиями биоптата из пораженного участка кожи.
- Тщательное исследование эпидемического анамнеза, инфицированности, вакцинации детей БЦЖ, проведение рентгенологического обследования детям и подросткам, поможет снизить позднюю диагностику внелегочного туберкулеза кожи.
Литература:
- Туберкулез кожи / М. К. Егизбаев // Вестник Южно-Казахстанской медицинской академии. — 2006. — N2(28). — С.266.
- Журнал «Медицина неотложных состояний» 2012 Туберкулез кожи- Авторы: Потейко П. И., Крутько В. С., Ходош Э. М. — Харьковская медицинская академия последипломного образования; Шевченко О. С. — Харьковский национальный медицинский университет
- Фтизиатрия: Учебник. — 3-е изд, перераб. И доп. / Под редакцией: Перельман М. И., Корякин В. А., Богадельникова И. В. — М.: ОАО «Издательство «Медицина», 2004. — 384с
- Руководство по легочному и внелегочному туберкулезу. Под редакцией чл. корр. РАМН, проф. Ю. Н. Левашева, проф. Ю. М. Репина.- СПб.: ЭЛБИ-СПб. — 2008. — 544с.

