Сравнительно недавно было введено понятие «канальной кардиомиопатии» (кардиомиопатия ионных каналов или, кратко, каналопатия), которое также является собирательным и отражает общую суть нескольких специфических, ранее неясных расстройств сердечной деятельности. В отличие от многочисленных нарушений «механики» миокарда (различные растяжения, сужения, аномальные сообщения между внутренними структурами), каналопатии обусловлены нарушениями «электроснабжения» на клеточном или, вернее, молекулярном уровне. Отсюда еще одно синонимическое название каналопатий: электрические болезни миокарда. Ионные каналы — белковые каналы, встроенные в мембрану клетки, все белковые структуры кодируются генами в следствие этого — каналопатии являются генетически обусловленными заболеваниями. Но отстутвие мутации генетический не отрицает возможность развития приобретенной каналопатии. Почему болеют каналы? При наследственной каналопатии отмечается мутации в белках, рецепторах, ферментах. В основе приобретенной каналопатии лежит аутоиммунный механизм, лекарственное воздействие, а также влияние на каналы метаболических факторов и факторов окружающей среды.
Каналопатии — это одна из основных причин внезапной смерти у молодых людей (до 44 лет). Структурой причин внезапной смерти являются: желудочковая тахикардия 62 %, фибрилляция желудочков 8 %, брадиаритмия 15 %, пируэт тахикардии 15 %. Все это заставляет изучать данную патологию, внедрять генетические методы диагностики для прогнозирования здоровья будущего поколения.
На сегодняшний день изучены следующие каналопаии:
– синдром удлиненного и укороченного интервала QT
– синдром Бругада
– Катехоламинергическая полиморфная желудочковая тахикардия
В структуре классификации каналопатий особое место занимает синдром Бругада, так как часто протекает латентно и проявляется только при провокации антиаритмиками, так же имеет специфические изменения ЭКГ (элевация сегмента ST, НБЛНПГ), которые наталкивают на типичные проявления острейшей стадии инфаркта миокарда.
Синдром Бругада — генетическое семейное заболевание, развивающееся вследствие аномальной электрофизиологической активности эпикарда правого желудочка в области выносящего тракта.
В эпикарде образуется преждевременная реполяризация по типу re-entry, происходит перегрузка клеток эпикарда калием.
Рассмотрим клинический пример с латентным течением синдрома Бругада и не специфичной для него провокацией антиаритмиками класса 1С
Клинический пример
Больная К., 1950 года рождения обратилась с жалобами на перебои, головокружение, одышка в ночное время (спорадическая), повышение артериального давления.
На ЭКГ: Синусовый ритм, гипертрофия ЛЖ, ЭОС влево, одиночные желудочковые экстрасистолы.
В анамнезе дислипидемия (общий холостерин 6,5). Установлен диагноз: ИБС с нарушением ритма по типу желудочковых экстрасистол.
Назначено: престариум 5 мг/сутки, метопролол сукцинат 25 мг, аторвастатин 20 мг, аспирин 100 мг/сут. С антиаритмической целью дан этацизин 100 мг/сут. На третьи сутки в связи с сохранением желудочковых экстрасистол доза этацизина была увеличена до 150 мг/сут. Была назначена контрольная ЭКГ на второй день увеличенной дозы.
26.05.17 При снятии ЭКГ на фоне хорошего самочувствия выявлены изменения ЭКГ контура, соответствующие Синдрому Бругада 1 тип. (рис. 1)
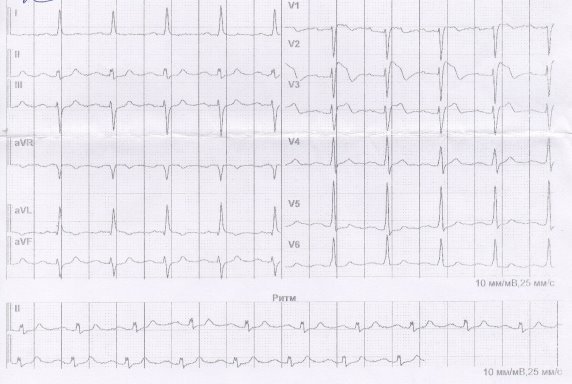
Рис. 1. ЭКГ после приема Этацизина. В момент приступа при нормальном общем состоянии.
Был введен в\в раствор Калия и снята ЭКГ. Изменения исчезли. (рис.2).
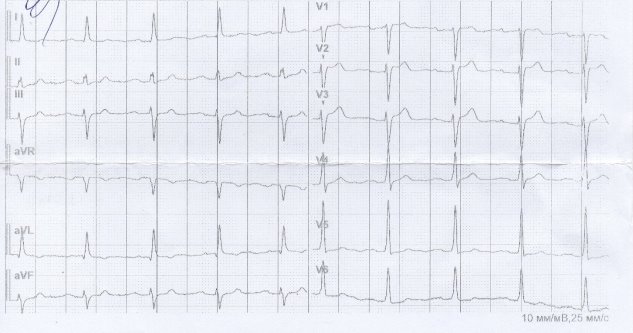
Рис. 2. ЭКГ через 15 минут после введения препаратов К
Антиаритмик 3С класс отменен. На контрольной ЭКГ повторные изменения не регистрируются. Однако, на ХМТ от 29.05. выявлены множественные желудочковые экстрасистолы (более 1500), более 100 пробежек наджелудочковой тахикардии.
Был назначен кордарон по схеме. Через 3 дня состояние улучшилось, перебои уменьшились. ЭКГ стабильна, без экстрасистол.
В течение года больная принимала: метапролол сукцинат 25 мг, периндоприл 5 мг, кордарон 200 мг*5 дней в неделю, аспирин, аторвастатин.
Состояние стабильное, сердцебиение не ощущается. Была одиночная потеря сознания без изменения ЭКГ при приезде скорой помощи.
У рассмотренной больной выявлен первый тип синдрома Бругада, что является предиктором внезапной смерти. Провокация соответствующих изменений на ЭКГ обусловлена, по нашему мнению, с приемом этацизином, который относится к антиаритмическим препаратам класса 1С. Но по литературным данным провокатором латентного синдрома Бругада служат препараты группы 1А — аймолин.
Согласно клиническим рекомендациям стратификации риска внезапной смерти данному пациенту рекомендовано по генетическому тестированию Класс 1:
Рекомендовано выполнять генетическое тестирование на врожденный синдром Бругада всем детям и подросткам при наличии специфического ЭКГ-паттерна, у которых имеются такие основные факторы риска ВСС, как эпизоды синкопе, сердечный арест в анамнезе, ЖНР, случаи ВСС в семье.
Рекомендовано по профилактике ВСС класс 1 и 2а
Класс I
- Пациентам с диагнозом синдрома Бругада, установленным клинически и/или на основании молекулярного анализа, имеющим указания на эпизод сердечного ареста в анамнезе (основной фактор риска ВСС), рекомендована имплантация ИКД.
Класс II
- Пациентам с синдромом Бругада со спонтанным подъемом сегмента ST в отведениях V1-V3, имеющим указания в анамнезе на эпизоды синкопе (основной фактор риска ВСС) и верифицированными причинными мутациями в гене SCN5A, рекомендована имплантация ИКД.
- Клинический мониторинг частоты спонтанного подъема сегмента ST целесообразно проводить у пациентов, как с клиническими проявлениями заболевания, так и без них, у которых подъем сегмента ST возникает только в результате выполнения провокационных фармакологических проб.
- имплантация ИКД показана пациентам с синдромом Бругада и хорошим функциональным статусом, благоприятным прогнозом выживания в течение года и более, у которых была верифицирована ЖТ, не приведшая к остановке сердечно-сосудистой деятельности.
Вывод:
- В связи с латентным течением синдрома Бругада у данной пациентки и провокацией этацизином необходимо проведение генетического исследования у нее и ближайших родственников.
- Для подтверждения каналопатий необходимо проводить ряд специфических исследований, которые смогут натолкнуть на их наличие: провокация приступа антиаритмиками класса 1А (ритмонорм), снятие ЭКГ на 2 ребра выше, холтеровское мониторирование.
- Каналопатии являются патологией, приводящей к внезапной смерти молодых людей. Недостаточно глубоко изученная данная проблема не позволяет разработать эффективные меры профилактики и лечения. Изучение данных заболеваний требует дорогостоящих генетических исследований.
- Практическому врачу для настороженности на наличие каналопатий следует обращать внимание при сборе семейного анамнеза на случаи внезапной смерти у лиц до 45 лет особенно во сне.
Литература:
- Курс лекций: «Каналопатии» «Cannelopathies» / профессор кафедры биофизики, д.б.н. Крутецкая З. И.
- Медицинский справочник / под ред. В. Бородулина. М.: Медицина 2004г.

