Синдром поликистозных яичников (СПКЯ) — распространенное заболевание, которое представляет собой одну из важных проблем в гинекологической эндокринологии. В данной статье приводятся современные данные по этиологии, патогенезу СПКЯ. Рассматриваются клинические проявления СПКЯ и современные методы диагностики и лечения.
Ключевые слова: синдром поликистозных яичников (СПКЯ), гиперандрогения, бесплодие, ановуляция.
Анализ литературных источников. Ещё в конце XIX века российский исследователь проф. К. Ф. Славянский в своих лекциях упоминал о поликистозном перерождении яичников. Позже, уже в советской России, эта тема получила дальнейшее развитие: проф. С. К. Лесной в 1928г. подробно описал морфологическую картину поликистоза яичников и сообщил об успехе клиновидной резекции яичников у пациенток с аменореей и опсоменореей. Двумя годами позже проф. Е. Е. Гиговский описал гистологические изменения при склерополикистозе яичников. Наконец, более 80 лет назад, в 1935г. американскими гинекологами И. Штейном и М. Левенталем был чётко обозначен синдром, при котором аменорея сочетается с множественными мелкими кистами в обоих яичниках [4]. С тех пор несколько десятилетий это состояние так и называли синдромом Штейна — Левенталя, известное сегодня как болезнь поликистозных яичников.
Синдром поликистозных яичников остается одной из самых актуальных тем в акушерстве и гинекологии, что обусловлено как высокой распространенностью этого заболевания, так и большим количеством нерешенных вопросов, связанных с патогенезом, диагностикой и лечением этого симптомокомплекса. СПКЯ встречается у 5–10 % пациенток с бесплодием и более чем в 80 % является причиной ановуляторного бесплодия. Это сложное гетерогенное заболевание, характеризующееся гиперадрогенией, ановуляцией и эхографическими признаками СПКЯ. СПКЯ является одним из наиболее частых эндокрино-обменных нарушений менструальной и репродуктивной функций [5,7,9].
Основная роль в этиопатогенезе СПКЯ отводится генетическим нарушениям, свидетельствующая о том, что к развитию того или иного комплекса симптомов ведет нарушение экспрессии целого множества генов, а прогрессирование заболевания в свою очередь обусловливает дальнейшее изменение использования клетками генетической информации. В настоящее время обнаружено множество возможных генов-кандидатов в биоптатах овариальной ткани, в т. ч. соединительной ткани яичников, жировой ткани сальника, образцах сыворотки, фолликулярной жидкости, Т-лимфоцитах крови [1].
Хорошо изучены гормональные и метаболические нарушения при СПКЯ. Сбой любого из этапов стероидогенеза в яичниках приводит к нарушению концентрации половых стероидов, а следовательно, к нарушению фолликулогенеза. Дисбаланс половых стероидов по принципу обратной связи вызывает гонадотропную дисфункцию. Так формируется порочный круг патогенеза: нарушение функции яичников→дисфункция гипоталамуса и гипофиза→нарушении функции яичников. При этом в надпочечниках, печени и жировой ткани первичных нарушений стероидогенеза нет. Гормонсинтезирующая функция этих органов изменяется вторично, вслед за изменениями регуляции репродуктивной системы.
Рассматривая эти патологические процессы подробно, можно отметить, что при СПКЯ происходит первичный срыв ферментации стероидогенеза, значит, концентрация половых стероидов становится недостаточной. Это отражается на функции гипоталамуса и гипофиза. По принципу короткой петли обратной связи происходит увеличение выброса ГнРГ гипоталамусом. При этом нарушается цирхоральный ритм выработки ГнРГ и, следовательно, пиковые концентрации ФСГ (выбор доминантного фолликула) и ЛГ (овуляция) не достигаются [6]. Развивается гонадотропная дисфункция. Избыток ЛГ потенцирует чрезмерный синтез андрогенов текаклетками яичников. Нехватка ФСГ обусловливает недостаточность ароматаз в гранулезных клетках. В условиях дефицита ферментной системы возникает «паралич производства из-за избытка сырья». Эстрогены почти не образуются, что приводит к замедлению роста фолликулов и остановке их развития на ранних этапах (атрезия фолликулов). Вначале процесс носит функциональный характер (хроническая ановуляция), в дальнейшем поддерживается гонадотропной дисфункцией и переходит в стадию органических нарушений (кистозная атрезия фолликулов). Чем выраженнее дефицит ФСГ и дефицит эстрогенов, тем больше накапливается незрелых гранулезных клетов. Это приводит к постепенному усилению выработки ингибина. Соотношение ЛГ: ФСГ становится более 2>1. Это замыкает порочный круг патогенеза: нарушение стероидогенеза→дисфункция гипоталамуса→ЛГ больше ФСГ→андрогенов много, ароматазы (эстрогенов) мало→повышение синтеза ингибина большим числом незрелых гранулезных клеток→угнетение ФСГ→ЛГ вырабатывается больше ФСГ [10].
Развитие стойкой ановуляции при поликистозных яичниках поддерживается нарушениями всех уровней регуляции репродуктивной системы: отсутствует цирхоральный ритм выработки ГнРГ→нет пиковых увеличений ФСГ и ЛГ (не формируется доминантный фолликул)→нарушение стероидогенеза в яичниках (нет эстрогенов)→угнетение фолликулогенеза (нет пролиферации клеток фолликула)→ утолщенная белочная оболочка яичников.
Дальнейшее развитие патологического процесса, как правило, сопровождается активным вовлечением в него органов-мишеней.
Андрогены, так и не превратившиеся в клетках гранулезы в эстрогены, попадают в кровь. В норме около 80 % молекул андрогенов в крови находятся в неактивном, связанном с белком, состоянии. Транспортный белок, связывающий андрогены, вырабатывается в печени и называется стероидсвязывающим глобулином.
При избыточном нарастании концентрации андрогенов в периферической крови гиперандрогения) происходит угнетение синтеза транспортного белка. Большинство молекул андрогенов оказываются свободными, обусловливая чрезмерное воздействие на андрогензависимые ткани: волосяные фолликулы, сальные железы, молочные железы, половые органы, мышечную ткань, гортань и голосовые связки. Чем выраженней первичный дефицит ферментной системы яичников и длительнее заболевание, тем тяжелее клинические проявления гиперандрогении [8].
Избыток андрогенов становится источником мощного внегонадного синтеза эстрогенов в жировой ткани. Это приводит к запуску интенсивной пролиферации жировых клеток и развитию постепенно прогрессирующего ожирения.
Нарушение ферментации половых стероидов по мере прогрессирования заболевания увеличивает общий уровень холестерина (основного источника андрогенов) и липопротеинов низкой плотности [2. Высокая интенсивность функционирования жировой ткани в условиях ожирения поддерживает нарушение липидного обмена. Следует отметить, что процесс в дальнейшем патологически поддерживает сам себя: нарушение стероидогенеза→ ожирение→ гиперлипидемия→ нарушение стероидогенеза.
Этот порочный круг патогенеза может развиться как со стороны первичных поликистозных яичников при БПКЯ, так и вторично-на фоне ожирения или первичной гиперлипидемии. В любом случае нарушение липидного обмена обусловливает высокий риск атерогенных заболеваний: ИБС, АГ, ОНМК.
Однако, приблизительно у 50 % женщин, страдающих СПКЯ, превышения массы тела не выявляют, поэтому принято клинически различать 2 формы заболевания:
‒ на фоне ожирения
‒ при нормальной массе тела
СПКЯ в сочетании с ожирением реализуется через развитие инсулинорезистентности. В ответ на ухудшение восприятия инсулина, его секреция в В-клетках островков Лангерганса поджелудочной железы усиливается. Развивается гиперинсулинемия и возникает риск сахарного диабета 2 типа. Повышение концентрации свободного инсулина стимулирует выработку инсулиноподобного фактора роста, дополнительно стимулирующего синтез андрогенов в яичниках (вместе с ЛГ), и снижает уровень стероидсвязывающего глобулина. В результате свободных андрогенов становится еще больше. Дополнительно увеличение свободного инсулина нарушает пищевое поведение: чувство голода усиливается, повышение объема и калорийности потребляемой пищи приводит к ожирению. Замыкается еще один порочный круг: гиперандрогения→ожирение→блокирование инсулиновых рецепторов→ гиперинсулинемия→ гиперандрогения→ожирение [4,5].
При СПКЯ на фоне нормальной массы тела реализация этапов патогенеза минует круг с ожирением и инсулинорезистентностью, а проявляется через стимуляцию выработки гормона роста: гиперандрогения→ гипоталамо-гонадотропная дисфункция →увеличение синтеза гормона роста→ повышение образования инсулиноподобного фактора роста→ гиперандрогения.
Представленный механизм развития заболевания, состоящий из взаимодействующих друг с другом замкнутых этапов патогенеза, имеет универсальный характер. Любой из порочных кругов патогенеза может быть первичным и инициировать остальные.
Клиническая картина. Исходя из особенностей патогенеза условно можно выделить следующие группы клинических проявлений:
- нарушение менструальной функции (нарушается с менархе, наиболее типична олигоаменорея, реже возможны ациклические кровотечения. С углублением патологического процесса продолжительность межменструальных промежутков увеличивается, несколько лет спустя может сформироваться вторичная аменорея)
- ановуляторное бесплодие
- клинические проявления гиперандрогении (гипертрихоз, гирсутизм, себорея, акне, алопеция, черный акантоз)
Стоит отметить, что алопеция не типична для женщин с СПКЯ, но свидетельствует о длительном патологическом влиянии андрогенов на фолликулы волосистой части головы, где наблюдается обратный гирсутизму процесс: инволюция терминальных пигментированных волос до коротких волос пушкового типа с последующим их выпадением [9].
- метаболические нарушения
- нарушение в системе свертывания крови (СПКЯ обусловлена также гиперинсулинемией, стимулирующей повышение уровня ингибитора активатора плазминогена-1 (Plasminogen Activator Inhibitor-1, PAI-1), подавляющего фибринолиз. Чем больше инсулина циркулирует в крови, и чем меньше чувствительность к нему периферических тканей, тем выше концентрация PAI-1 и риск образования тромбов.
- депрессивные расстройства (депрессию от лёгкой до средней степени тяжести, эмоциональную неустойчивость, повышенный уровень тревожности и агрессии. Психопатологические проблемы — сравнительно новый для клиницистов аспект СПКЯ. У пациенток с СПКЯ синдром хронической депрессии бывает в 4 раза чаще, чем в популяции, а синдром генерализованной тревожности (постоянного чувства необоснованной тревоги) — в 7 раз чаще.
Диагностика. Диагноз СПКЯ в международном врачебном сообществе принято ставить по критериям, разработанным в 2003 году Консенсусом европейских экспертов в Роттердаме, когда у пациентки присутствуют хотя бы два пункта из перечисленных при отсутствии прочих причин, которые могут давать похожую клиническую картину:
- избыточная активность или секреция андрогенов (клинические и/или биохи-мические признаки);
- олиго- или ановуляция;
- поликистозные яичники по данным УЗИ органов малого таза: визуализация не менее 12 фолликулов диаметром 2–9 мм как минимум в одном яичнике и/или объём хотя бы одного яичника более 10 мм3 в отсутствие доминантного фолликула диаметром более 10 мм.
Метаболические нарушения при СПКЯ выявляют с помощью следующих лабораторных методов:
‒ определение базального уровня инсулина (натощак) иммунореактивным методом;
‒ исследование концентрации гликозилированного гемоглобина;
‒ стандартный глюкозотолерантный тест;
‒ исследование липидного профиля (холестерин, триглицериды, ЛПВП, ЛПНП).
Для унифицированной оценки инсулинорезистентности был разработан показатель HOMA-IR, измеряемый в условных единицах:
HOMA-IR = глюкоза натощак (ммоль/л) × инсулин натощак (мкЕд/мл)/22,5
Если показатель HOMA-IR более 2,7, то можно говорить об инсулинорезистентности. Этот показатель чаще всего принимают за пороговый; референсное значение ниже него отмечают у 75 % взрослых людей 20–60 лет без сахарного диабета. В зависимости от целей исследования может быть выбрано другое пороговое значение [2,3,7].
Лечение. Выбор схемы лечения зависит от доминирующего патогенетического механизма: гонадотропной дисфункции, гиперандрогении, ожирения, инсулинорезистентости, гиперпролактинемии.Перед выбором лечебной тактики важно определить цель лечения у конкретной пациентки:
- регуляция ритма менструаций
- уменьшение симптомов гиперадрогенной дермопатии
- восстановление фертильности
- коррекция метаболических нарушений
- профилактика гиперплазии эндометрия
Коррекция метаболических нарушений включает в себя: гипокалорийную редукционную диету, коррекцию режима питания и умеренная, но регулярная физическая нагрузка. Дополнительно применяют инсулиносенситайзеры из группы бигуанидов и тиазолидиндионов. Эти вещества повышают чувствительность к инсулину, снижают уровень триглицеридов и холестерина, способствуют снижению массы тела, подавляют синтез андрогенов. Лечение проводят в течение 12 мес. И более под контролем концентрации инсулина в сыворотке крови и показателей углеводного обмена [10].
Параллельно с коррекцией метаболических нарушений проводят консервативное лечение антиандрогенами и регуляцию ритма менструаций. При отсутствии противопоказаний с этой целью могут быть рекомендованы комбинированные монофазные КОК, влагалищное кольцо, контрацептивный пластырь) в течение не менее 6 мес.
Кроме КОК для регуляции ритма менструаций применяют ЗГТ препаратами прогестерона в циклическом режиме в течение 10–14 дней, начиная с 14–16 сут. от начала самопроизвольной или индуцированной менструации.
Лечение бесплодия показано только после комплексной поэтапной патогенетической терапии, которая представляет собой и эффективную предгравидарную подготовку. Для стимуляции овуляции применяют эффект отмены КОК, антиэстрогены (кломифен, аналоги ГнРГ внутривенно в пульсирующем режиме, имитирующем цирхоральный ритм [1].
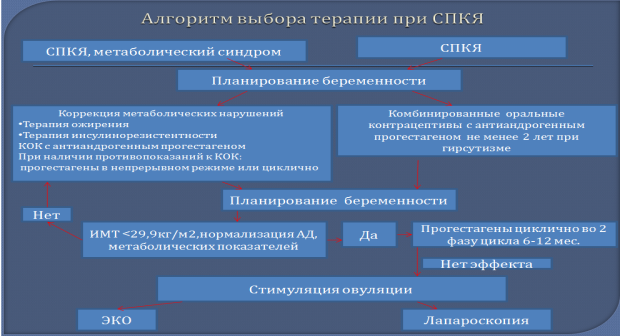
Рис. 1. Выбор терапии СПКЯ
В последние годы интерес к хирургическому лечению СПЯ возрос в связи с совершенствованием техники и широким внедрением операционной лапароскопии, характеризующейся минимальным инвазивным вмешательством и риском спайкообразования. Преимуществами лапароскопии являются: отсутствие риска гиперстимуляции, наступления многоплодной беременности и возможность ликвидации часто сопутствующего перитонеального фактора бесплодия. Помимо клиновидной резекции при лапароскопии предложена каутеризация яичников с помощью различных энергий (термо-, электро-, лазерной), которая основана на разрушении стромы точечным электродом. Выбор методики хирургической стимуляции овуляции зависит от типа, объема ПКЯ, длительности ановуляции [6].
Прогноз. Несмотря на высокий эффект стимуляции овуляции и преодоления бесплодия, при поликистозых яичниках полного излечения не происходит, и примерно через 5 лет отмечается рецидив клинической симптоматики. После лечения (родов) пациенткам с СПКЯ проводится пожизненная профилактика рецидива заместительным лечением гестагенами, чередующимся с КОК.
Выводы. В настоящее время синдром поликистозных яичников является актуальной и социально значимой проблемой женщин репродуктивного возраста, включающей консервативные и хирургические методы лечения, а также их сочетание, которые в 80 % случаев могут привести к долгожданной беременности.
Литература:
- Алиева Э. А. Синдром поликистозных яичников у женщин репродуктивного возраста: Автореф. дис.... д-ра мед. наук. М., 1991.
- Гус А. И., Серов В. Н., Назаренко Т. А., Бутарева Л. Б., Джунаидова Л. А., Смирнова А. А. Научный центр акушерства, гинекологии и перинатологии (дир. — акад. РАМН В. И. Кулаков), РАМН, Москва. Современные принципы ультразвуковой, клинической и лабораторной диагностики синдрома поликистозных яичников (обзор литературы). Гинекология. 2002; 02:
- Кочергина И. И., Доскина Е. В., Аметов А. С. Лантус и Дибикор в лечении сахарного диабета 2 типа.// Балтийский Форум современной эндокринологии. — Санкт-Петербург, 1–2 июня 2008; тезисы докладов. Решетников И. Б., Нестеренко З. А., Мацнева И. А., Мосолова М. Ю., Муравьева П. А., Грабуздов А. М. Синдром поликистозных яичников: особенности диагностики // Молодой ученый. — 2016. — № 26.2. — С. 38–41. — URL https://moluch.ru/archive/130/36153/ (дата обращения: 31.05.2018).
- Манухин И. Б., Геворкян М. А., Кушлинский Н. Е. Синдром поликистозных яичников. — М., 2004. — 240 с.
- Манухин И. Б., Тумилович Л. Г., Геворкян М. А. Клинические лекции по гинекологической эндокринологии. М.: ГЭОТАР-МЕЦИА, 2006; издание 2:340.
- Чернуха Г. Е. Современные представления о синдроме поликистозных яичников. Consilium medicum, 2002. Т. 4. Приложение к № 10. С. 16–19
- Шилин Д. Е. Синдром поликистозных яичников: роль инсулино-резистентности и ее коррекция. Петрозаводск: ИнтелТек, 2004. 53 с
- Шилин Д. Е. Синдром поликистозных яичников: Международный диагностический консенсус (2003 г.) и современная идеология терапии. Gonsilium Medicum, 2004. № 06(9). С. 6–11.
- Sheehan M. T. Polycystic ovarian syndrome: diagnosis and management. Clin. Med. Res. 2004; 2 (1): 13–27.
- Manukhin I. B., Kukharkina O. B., Gevorkyan M. A. et al. The differential approach to the choice of methods of surgical treatment in patients with polycystic ovaries types I and II. Problemy reproduktsii. 2004; 2: 20–5. (in Russian)







