Холангиокарцинома проксимальных внепеченочных протоков — это злокачественное новообразование в области бифуркации общего печеночного протока, обладающая инфильтративным ростом по ходу желчного протока и через его стенку. Заболевание актуально за счет большого количества неудовлетворительных результатов лечения, частого и прогрессирующего метастазирования и низкой выживаемостью.
Хирургическое лечение рака проксимальных желчных протоков (ПЖП) представляет особые трудности. Это объясняется расположением опухолей ПЖП в воротах печени, в непосредственной близости к воротной вене и печеночной артерии, с частой инвазией в паренхиму печени; наличием у большинства таких больных выраженной механической желтухи, часто осложненной гнойным холангитом. Вместе с тем, современные мировые тенденции в повышении радикальности операций и улучшении отдаленных результатов хирургического лечения рака ПЖП определяются все более агрессивным подходом за счет широкого использования комбинированных и обширных резекций желчных протоков и печени.
Целью работы являлся анализ выбора вида и объема оперативного вмешательства при хирургическом лечении холангиокарциномы проксимальных внепеченочных протоков.
Во время исследования проведен анализ 100 медицинских карт стационарных больных, находившихся на лечении в УЗ «9-я городская клиническая больница» г. Минск по поводу холангиокарциномы проксимальных внепеченочных протоков с 2012 по 2017 года.
В ходе проделанной работы для анализа стадии онкологического процесса использовалась стандартизированная классификация TNM для опухолей желчных протоков с локализацией в области ворот печени. Все пациенты были разделены на 4 групп согласно размеру и распространенности первичной опухоли (Т). Согласно полученным данным первая группа составила менее 2,0 %, в которую входили TX (первичная опухоль не может быть оценена), T0 (нет признаков первичной опухоли), Tis (карцинома in situ), T1(опухоль ограничена желчным протоком с вовлечением в патологический процесс мышечного или фиброзного слоев). Причем регионарные лимфатические узлы либо не могли быть оценены (NX), либо не выявлялись, тоже относилось и к отдаленным метастазам. Во вторую группу входили T2a и T2b (опухоль за пределами стенки желчного протока, распространяющаяся на окружающую жировую ткань и паренхиму печени) и составили 18 пациентов (18,0 %). Регионарные лимфатические узлы имели метастазы вдоль пузырного протока, общего желчного протока, портальной вены и печеночной артерии (N1), также отмечались случаи отдаленных метастазов (M1). В третью группу вошли 63 пациента (63,0 %), в которой наблюдалось распространение опухоли на унилатеральные ветви портальной вены и печеночной артерии (T3). Четвертая группа характеризовалась распространением опухоли на: портальную вену, ее ветви, общую печеночную артерию, ветви желчного протока; она составила 17 случаев (17,0 %) (T4). Поражение регионарных лимфатических узлов и наличие отдаленных метастазов отмечались в третьей и четвертой группах.
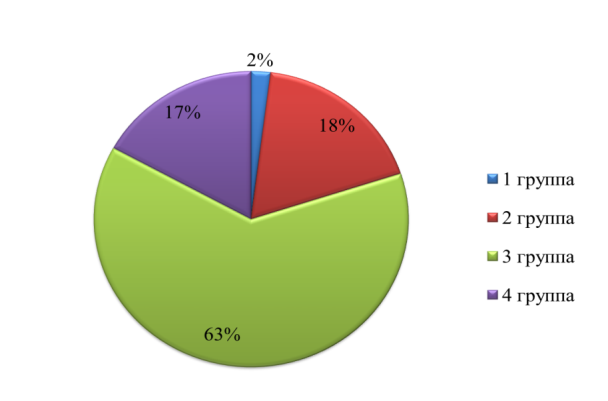
Рис. 1. Группы по классификации TNM
В результате исследования для локализации опухолевого процесса в печеночных протоках использована классификация Bismuth-Corlette, в которой все пациенты подразделены на следующие группы: холангиокарцинома I типа — (4 случая — 4,0 %); II типа — (13 случаев — 13,0 %); IIIa типа — (41 случай — 41,0 %); IIIb типа — (30 случаев — 30,0 %); IV типа — (12 случаев — 12,0 %);
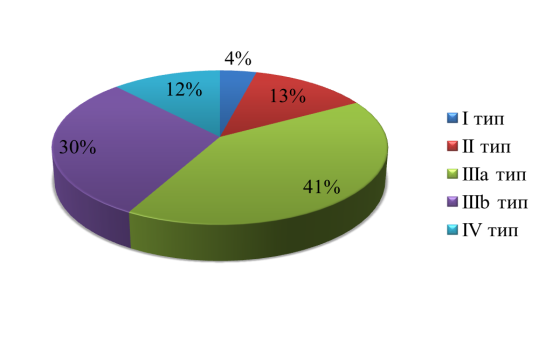
Рис. 2. Типы опухоли по Bismuth-Corlette
Из 100 пациентов только 37 (37,0 %) было проведено хирургическое лечение. Из них у 13 пациентов (35,1 %) с опухолью I и II типа выполнена резекция гепатикохоледоха с наложением бигепатикоеюноанастомоза. IIIa и IIIb типы составили 21 случай (56,8 %), у которых оперативное лечение заключалось в право- или левосторонней гемигепатэктомии, резекции гепатикохолодоха, воротной вены и регионарной лимфаденэктомии. При IIIa типе у 2 (9,5 %) пациентов была выполнена трансплантация печени. При IV типе опухоли в 3 случаях (8,1 %) произведена резекция патологических структур. У 63 пациентов (63,0 %) наблюдались неоперабельные опухоли, которым выполнялись эндоскопическое чрескожное чреспеченочное дренирование и транспапиллярное дренирование с имплантацией стента.
В заключение хотелось бы отметить, что из 100 пациентов с холангиокарциномой проксимальных внепеченочных протоков хирургическое лечение проведено у 37 (37,0 %). Объем и вид оперативного вмешательства зависит от локализации (типа) опухоли. Наиболее часто при опухоли IIIa типа (41,0 %) выполнялась право- или левосторонняя гемигепатэктомия, резекция гепатикохолодоха, воротной вены и регионарная лимфаденэктомия. Чрескожное чреспеченочное дренирование и транспапиллярное дренирование — методы паллиативного лечения при неоперабельных холангиокарциномах проксимальных внепеченочных протоков у 63,0 % пациентов.
Литература:
- Bismuth, H. Intrahepatic cholangioenteric anastomosis in carcinoma of the hilus of the liver / H. Bismuth, M. B. Corlette // Surg. Gynecol. Obstet. — 1975. — Vol. 140. — P. 170–178.
- Extensive resection of the bile ducts combined with liver resection for cancer of the main hepatic duct junction: a cooperative study of the Keio Bile Duct Cancer Study Group / Y. Sugiura [et al.] // Surgery. — 1994. — Vol. 115. — P. 445–451.
- Klatskin, G. Adenocarcinoma of the hepatic duct at its bifurcation within the porta hepatis. An unusual tumor with distinctive clinical and pathological features / G. Klatskin // Am. J. Med. — 1965. — Vol. 38. — P. 241–256.
- Yasuji, S. Current surgical treatment for bile duct cancer / S. Yasuji, M. Masatoshi // World J. Gastroenterol. — 2007. — Vol. 13, N 10. — P. 1505- 1515.







