Актуальность. В XXI веке заболеваемость туберкулезом остается на стабильно высоком уровне. Особую тревогу вызывает качественное изменение возбудителя заболевания – появление множественной лекарственной устойчивости (МЛУ), при которой M. tuberculosis (МБТ) резистентны к наиболее эффективным противотуберкулезным препаратам [1,с.21]. Относительно низкий уровень эффективности химиотерапии у пациентов с МЛУ ТБ [2,с.99; 3,с.126] делает его основной составляющей заболеваемости и смертности от туберкулеза, что создает серьезную угрозу всему человечеству.
В ряде стран мира при поддержке ВОЗ были начаты национальные программы DOTS-PLUS по лечению больных с МЛУ ТБ. К 2010 г. лечение в рамках этой стратегии получили около 46000 человек в более 50 регионах мира [4,с2]. Результаты исследований демонстрируют, что успешная терапия больных МЛУ ТБ связана со степенью устойчивости МБТ к противотуберкулезным препаратам (ПТП) и наличием или отсутствием ВИЧ-инфекции [5,с.60]. При отсутствии ВИЧ-инфекции, эффективность терапии МЛУ ТБ достигает 73,4 % – 89,0 % среди впервые выявленных пациентов, а неудача в лечении – у 10,1 % [5,с.68]. Таким образом, результаты, полученные в ходе реализации национальных программ DOTS-PLUS, свидетельствуют о высокой ее эффективности. Закономерно возникает вопрос о причинах, по которым, несмотря на дорогостоящее лечение, усилия медицинского персонала и современные схемы химиотерапии, включающие как этиотропную, так и патогенетическую терапию, количество пациентов, неизлеченных и умерших во время программы, остается столь высоким. Проведение основного курса химиотерапии больных туберкулезом осложняется при наличии фоновых заболеваний и/или усугубляющих факторов В связи с этим возникает необходимость полного анализа и исследования причинно-следственных связей, ведущих к отрицательному исходу противотуберкулезной терапии больных, пролеченных по программе DOTS-PLUS.
Цель: Изучить частоту встречаемости и характер побочных реакций у больных с МЛУ/ТБ легких.
Материалы и методы. Под наблюдением находилось 239 пациентов с МЛУ ТБЛ, получавший курс полихимиотерапии по схемам программы DOTS-PLUS на базе 2-фтизиотерапевтического отделения РСНПМЦ ФиП (г.Ташкент) с 2016-2017 гг включительно. Среди обследованных больных преобладали мужчины — 142 (59,4%), женщин было 97 (40,6%). Возраст больных варьировал от 16 до 70 лет (средний возраст (35,2 ± 1,2) года), но большинство лица молодого (22,2%) и среднего (19,4%) возраста. Большинство составили сельские жители-182 (76,55%), а жители города составили 56 (23,4%). По социальному статусу больные распределились следующим образом: неработающие — 104 (43,5%), инвалиды по туберкулезу — 10 (4,1%), работающие — 80(33,4%), служащие — 7 (2,9%), учащиеся (ВУЗ и колледжи) — 5 (2%), пенсионеры — 4 (1,7%), инвалиды по общему заболеванию — 1 (0,41%). Мигранты 11 (4,6%), ранее находившиеся в заключении- 16 (6,7%),1 больной (0,5%) — без определенного места жительства.
Среди клинических форм заболевания наибольшую группу представляли больные с инфильтративным туберкулезом легких — 127 (53,1%). Диссеминированный туберкулез диагностирован у 21 (8,8%) пациентов, фиброзно-кавернозная форма — у 68 (28,4%), туберкулема 3 (1,3%) и очаговый туберкулез — у 20 (8,4%) пациентов. У всех пациентов с бацилловыделением методом HAIN и GeneXpert проведен анализ мокроты на чувствительность микобактерий туберкулеза (МБТ) к противотуберкулезным препаратам первого ряда и был выявлен МЛУ/ТБ, подтвержден анализом на ТЛЧ.
Результаты и обсуждение. В результате интенсивной полихимиотерапии у 106 (44,4%) пациентов на стационарном этапе развились те или иные побочные реакции. Общее число нежелательных эффектов от применения ПТП составило 319. Все они были разделены на реакции со стороны желудочно-кишечного тракта (ЖКТ), центральной нервной системы (ЦНС), обмена веществ и со стороны кожи. В среднем на одного больного приходилась 3 побочные реакции за весь период стационарного лечения по программе МЛУ/ТБ. Общее число побочных эффектов на прием ПТП по программе DOTS-PLUS со стороны систем организма, зарегистрированные у пациентов в период стационарного лечения по программе МЛУ/ТБ описаны в рисунке 1.
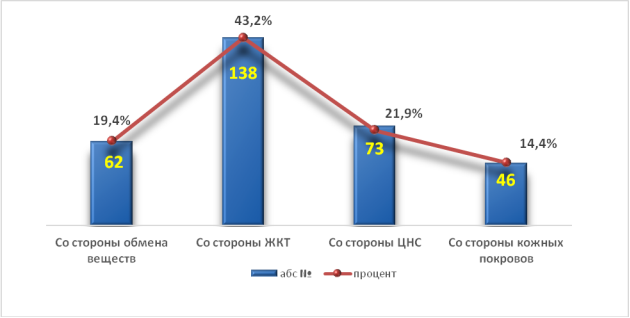
Рис. 1. Виды зарегистрированных побочных эффектов
Нежелательные реакции со стороны ПТП были купированы у 75 (70,7%) пациентов. У остальных больных не удалось устранить те или иные развившиеся побочные эффекты. Общее число таких пациентов составило 31 (29,3%) человека, из них : со стороны ЖКТ — у 10 (32,2%) обследуемых; со стороны обмена веществ — у 14 (45,2%) пациентов; со стороны ЦНС — у 7 (22,6%) человек.
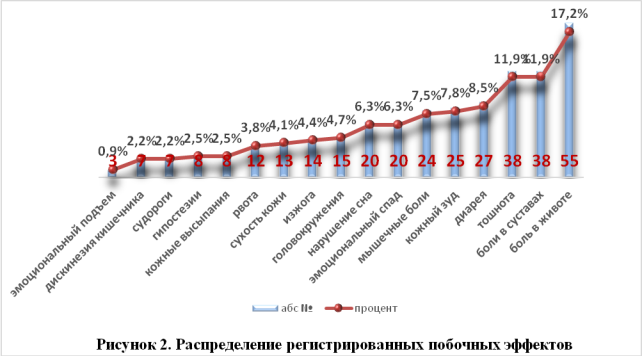
У больных с кожными проявлениями на прием ПТП побочные реакции были полностью устранены в результате назначения симптоматической терапии.
Как видно из рисунка № 3, при изучении частоты встречаемости побочных реакций на резервные препараты было установлено, что из 319 случаев наиболее часто побочные реакции (ПР) отмечаются на циклосерин и на протионамид по 18,1% соответственно, на пиразинамид – у 17% и этамбутол – у 11,8% больных. Реже ПР развиваются на левофлоксацин – у 8,3% и на капреомицин: 6,3%.На ПАСК по 7,8%. Следует отметить, что частота встречаемости ПР на ПАСК и этамбутол несколько занижена вследствие избирательного назначения данных препаратов
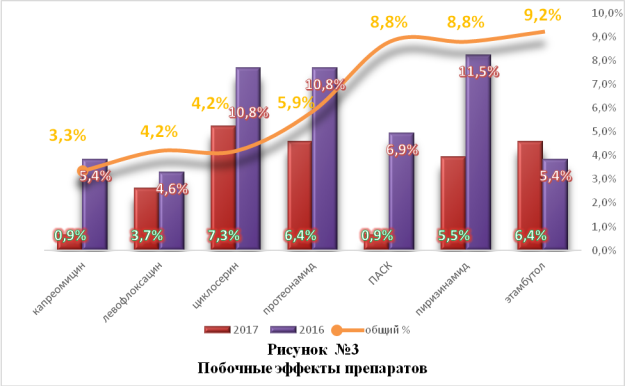
.У 31 (29,2%) больного были отменены циклосерин, ПАСК, протионамид из-за неэффективности мероприятий по купированию ПР.
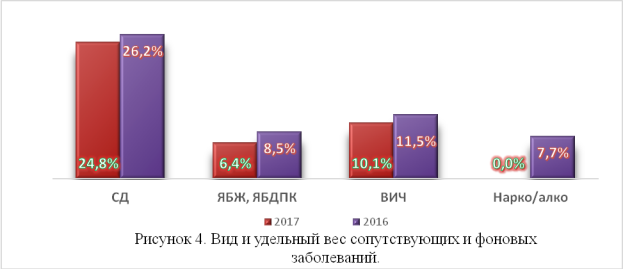
По нашим наблюдениям из 106 пациентов с ПР у 85 (80,2%) имелись различные фоновые заболевания. Согласно проведенному анализу отмечается снижение изученных нами сопутствующих патологий таких как: сахарный диабет 2 типа- 24,8% в 2017 году против 26,2% в 2016 году, хронические заболевания ЖКТ 6,4% в 2017 против 8,5% в 2016 году. ВИЧ-инфекция наблюдалась 10,1% и 11,5% соответственно (Рисунок №4). Больных с нарко-и алкогольной зависимостью в 2016 году было 7,7% , а в 2017 году такие пациенты не были госпитализированы.Уменьшение общего количества с всех, а так же нарко- и алкогольной зависимостью не говорит об уменьшении данной категории больных в Узбекистане, это скорее связано с открытием и расширением отделений МЛУ ТБ в регионах, но для нас эти пациенты представляют интерес в связи с тем, что максимальный удельный вес ПР встречается именно у больных в сопутствующей патологией, что осложняет проведение основного курса химиотерапии у больных с МЛУ/ТБ легких. Частота и характер фоновых заболеваний представлен в рисунке №4.
Для изучения эффективности лечения с МЛУ ТБ все больные были разделены на 2 группы:1 группа это пациенты без ПР (n=133), вторая группа больные с ПР (n=106).Эффективность лечения определялась по срокам конверсии мазка мокроты, лабораторным и рентгенологическим исследованиям. Среди больных первой группы положительная динамика была выявлена у 112(84,2%) ,а во второй группе у 77(72,4%) больных. Прогрессирование туб. процесса было отмечено только у 1 (0,8%) больного, а во второй группе у 5(4,7%). Без динамики в первой группе 17(12,8%), а во второй 25(24,2%). У 2 (1,9%) пациентов второй группы, не смотря на проведенную комплексную терапию, процесс закончился летальным исходом.
Заключение. Таким образом, побочные эффекты противотуберкулезных препаратов могут существенно ухудшать качество жизни пациента и его самочувствие. Развитие побочных эффектов снижает у пациентов приверженность к лечению и повышает риск прекращения лечения, что является причиной длительного течения заболевания, низкой эффективности лечения.
Доказано, что фоновые заболевания, связанные с обменными процессами, а также хронические заболевания ЖКТ и ВИЧ-инфекция являются усугубляющими факторами развития ПР на противотуберкулезный препараты второго ряда.
Литература:
- Туберкулез. Найвгозина Н.Б , Филатов В.Б, Пунга В.В 2010 год.с 10,с 21.
- Фтизиопульмонология .Мишин В.Ю.2008 год. с.99.
- Туберкулез с множественной лекарственной устойчивостью: клинико-эпидемиологические особенности. Маркелов Ю 2011 год с.126
- Доклад ВОЗ о борьбе с туберкулезом.2011 год.с 2
- Multidrug resistant and extensively drug resistant tuberculosis: a threat to lob al control of tuberculosis. Gandhi N.R , Nunn P ,Dheda K 2010 .с.60,с.68

