Исследовался операционно-биопсийный материал шейки матки. Данные гистоморфометрического исследования указывают на более выраженные структурные изменения в тканях шейки матки при миомах матки по сравнению с безмиомными. Результаты гистоморфометрического метода позволяют говорить о взаимо отягощающем влиянии воспалительного и гиперпластического процессов в шейке матки при миомах матки. Использование данного метода облегчит своевременное выявление патологии шейки матки при миомах матки и, таким образом, будет способствовать назначению адекватного лечения уже на ранних этапах развития заболевания. При соблюдении этих условий может быть достигнута цель сохранения матки, что является одним из приоритетных направлений в акушерстве и гинекологии, особенно в случае пациенток детородного возраста. Таким образом, гистоморфометрический метод может рассматриваться как существенное дополнение к обычному патоморфологическому исследованию при диагностике патологии шейки матки при миомах матки.
Ключевые слова: гистоморфометрия, миома матки, шейка матки, фоновые процессы, предраковые процессы
В структуре гинекологической заболеваемости одно из первых мест занимает патология шейки матки. Актуальность проблемы заболеваний шейки матки обусловлена неблагоприятными последствиями на репродуктивное здоровье женщины [6]. При этом особое внимание обращает на себя сочетанная патология данной локализации воспалительного и гиперпластического характера, имеющая в своей основе пролиферацию клеток [3]. В этой связи важным представляется тот факт, что их можно рассматривать как предопухолевые процессы, для которых также характерна пролиферация клеточных элементов [2].
Ранее нами было показано, что с гистологической точки зрения воспалительный процесс превалировал среди всех видов патологии шейки матки при миомах и часто сочетался с другими видами ее патологии (с псевдоэрозиями, лейкоплакиями и т. д.) [7]. Это коррелирует с данными исследований, авторы которых среди морфологических проявлений ПВИ также особенно выделяют негнойный цервицит (острый и хронический) [10]. Другие авторы особо отмечают сочетание воспаления с гиперпластическими процессами в виде эпителиальных дисплазий различной степени (цервикальных интраэпителиальных неоплазий или ЦИН). Их, как и инвазивный цервикальный рак ассоциируют с папилломавирусной инфекцией (ПВИ) [8,15,19]. Из литературных источников известно, что при хроническом воспалении длительность регенераторной стадии возрастает. Это сопровождается хронической активацией, так называемого регенераторного микроокружения, идентичного опухолевому [11]. Наблюдается появление в эпителии предраковых состояний, а именно гиперплазии [18], дисплазии [17,19], метаплазии [16]. К примеру, ПВИ вызывает в многослойном плоском эпителии альтеративные, пролиферативные, метапластические изменения в связи с цитолитическим эффектом вироцитов, нарушением апоптоза и митотической активности [10]. Появляются койлоциты, являющиеся гистологическим маркером ПВИ [9]. Помимо эпителия выраженные альтеративные и пролиферативные процессы при этой инфекции развиваются и в строме. В ней отмечаются инфильтрация гранулоцитами, лимфоцитами и плазмоцитами, а также пролиферация сосудов и мелких нервов [5,11].
Особую актуальность проблеме придает тот факт, что до сих пор в современной литературе ограничено количество работ патоморфологического характера, посвященных патологии шейки матки при миомах матки. В этой работе мы хотели оценить возможности гистоморфометрического метода с точки зрения важности для диагностики и лечения патологии шейки матки при миомах.
Материалы иметоды исследования. Нами проанализирован операционно-биопсийный материал шейки матки при миомах матки (I группа, n=62). Контрольную группу составили шейки матки у женщин без миом (II группа, n=67). Кусочки тканей фиксировались в 10 % растворе нейтрального формалина и заливались в парафин. Полученные парафиновые срезы окрашивались гематоксилином и эозином. При необходимости, для большей достоверности при постановке диагноза и с целью более детального изучения материала, делались послойные гистологические срезы.
Гистоморфометрически в эпителии (плоскоклеточном — со стороны влагалищной части шейки матки или эктоцервикса и железистом — со стороны канала шейки матки или эндоцервикса) определялись площадь, толщина слоев и степень нарушения расположения слоев (в плоском эпителии), количественные и качественные показатели митотической активности, а ядерно-цитоплазматический индекс клеток эпителия и, при наличии, патологические митозы. Кроме того, определялись площадь отека, фиброза, воспалительного инфильтрата, а также качественный и количественный состав клеток воспаления. Кроме того, нами было определено количество мелких сосудов и нервов на 1 мм2. Исследование проводилось при увеличениях х80, х390, а также с помощью иммерсионного масла при увеличении х1250. Использовалась морфометрическая сетка Г. Г. Автандилова [1] и Image-Pro® Plus система с программой IPWIN32.exe for Windows, Weiss Imaging, and Solutions GmbH. Статистическая обработка всех показателей гистоморфометрического исследования между двумя группами проводилась с использованием t-теста Стьюдента (стандартный пакет программ Microsoft Office Excel, 2010). Статистически достоверными считались различия при р<0,05.
Результаты исследования. Патоморфологически у женщин I-ой группы в шейке матки обнаруживались явления гипер- и паракератоза в многослойном плоском эпителии, его дистрофические изменения, дисплазии различной степени, особенно за счет клеток базального и парабазального слоев, отмечались также явления инверсии слоев эпителия и наличие митозов, в том числе патологических. В стенке канала шейки матки этих женщин также обнаруживались явления дисплазии железистого эпителия, железы были гиперплазированы. В строме шейки матки отмечались выраженные хронические воспалительные инфильтраты с преобладанием лимфоцитов, гистиоцитов и плазмоцитов, ангиоматоз и разрастание соединительной ткани. В шейке матки женщин без миом (II группа) также обнаруживались перечисленные выше изменения, однако они были значительно менее выраженными, либо практически отсутствовали (инверсия слоев плоского эпителия, патологические митозы в клетках).
С целью оценки количественных изменений и их сравнения между группами нами было проведено гистоморфометрическое исследование. Оно не выявило статистически достоверных различий по площади эпителиального покрытия, а также по толщине эпителия между группами (таблица 1). Средняя толщина желез в эндоцервиксе была статистически достоверно выше во II группе (Р<0,05).
Таблица 1
Гистоморфометрические показатели тканей шейки матки уженщин смиомами ибез них
|
№ |
Показатель |
I группа, n=62 M±m |
II группа, n=67 M±m |
p— показатель |
|
1 |
Площадь многослойного плоского эпителия, мкм2 |
1904577,6± 301283,6 |
1960630,6± 287403,6 |
no difference (n.d.) |
|
2 |
Толщина многослойного плоского эпителия, мкм |
293,62±31,33 |
280,82±27,22 |
n.d. |
|
3 |
Площадь железистого эпителия, мкм2 |
16,90±3,05 |
15,45±2,78 |
n.d. |
|
4 |
Средняя толщина желез, мкм |
119,07±20,62 |
180,49±27,73 |
p < 0,05 |
|
5 |
Площадь стромы, мкм2 |
5433056,7± 868303,04 |
5600385,3± 720203,8 |
n.d. |
В I группе диспластические изменения наблюдались в 22,7 % случаев, во II — 5,3 %. Как видно из таблицы 2, площадь этих изменений была статистически достоверно выше в I группе по сравнению со II-ой (Р<0,01).
Таблица 2
Патогистологические изменения шейки матки уженщин смиомами ибез них
|
№ |
Показатель |
I группа, n=62 M±m |
II группа, n=67 M±m |
p— показатель |
|
1 |
Площадь диспластических изменений в плоском эпителии, % |
6,87±1,06 |
2,77±0,35 |
p < 0,01 |
|
2 |
Площадь паракератоза, % |
12,52±2,06 |
10,81±1,32 |
n.d. |
|
3 |
Площадь гиперкератоза, % |
5,67±0,95 |
4,96±1,01 |
n.d. |
|
4 |
Площадь диспластических изменений в железистом эпителии, % |
0,12±0,02 |
0,07±0,01 |
p < 0,05 |
|
5 |
Число митозов в клетках эпителия, в 1 мм2 |
2,66±0,24 |
1,75±0,14 |
p < 0,05 |
|
6 |
Число патологических митозов в клетках эпителия, в 1 мм2 |
1,37±0,14 |
0,1±0,02 |
p < 0,0001 |
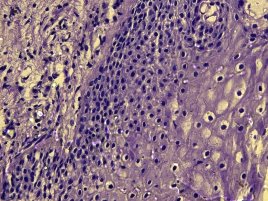
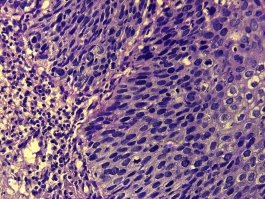
Диспластические изменения в многослойном плоском эпителии у женщин I группы по сравнению со II проявлялись, прежде всего, в увеличении количества рядов базального и парабазального слоев и наличием их пролиферирующих клеток в более высоких слоях, а также в инверсии слоев плоского эпителия (рис.1 и 2.). Степень гипер- и паракератоза в I группе была выше, чем во II, но статистически достоверно не различалась. Площадь диспластических изменений в железистом эпителии канала шейки матки были статистически достоверно выше в I группе по сравнению со II-й (Р<0,05). Они проявлялись в увеличении количества гиперхромных клеток с увеличенными, удлиненными ядрами, иногда с 2–3-х рядным расположением. В плоском эпителии влагалищной части и призматическом канале шейки матки статистически достоверные различия были обнаружены по количеству клеток в состоянии митоза в 1 мм2, особенно клеток с признаками патологического митоза (соответственно: по нормальным митозам Р<0,05, по патологическим митозам Р<0,0001). Ядерно-цитоплазматический индекс эпителиальных клеток в I группе был в 4 раза выше, чем во второй (соотношение ядро/цитоплазма: I группа — 1:1, II — 1:4).
|
|
|
|
Рис.1. Шейка матки женщины без миомы. В строме (слева) слабовыраженное воспаление, в многослойном плоском эпителии выраженная дистрофия эпителиоцитов, сосудисто-эпителиальные «розетки» (вверху справа), обнаруживаются отдельные койлоциты. Окраска гематоксилином и эозином, увеличение х390. |
Рис.2. Шейка матки женщины с миомой матки. В строме (слева) признаки выраженного хронического воспаления. В многослойном плоском эпителии — признаки дисплазии (цервикальная интраэпителиальная неоплазия III): нарушение стратификации слоев, клеточная атипия, митозы, в том числе патологические. Окраска гематоксилином и эозином, увеличение х390. |
Гистоморфометрическое исследование общепатологических процессов в строме шейки матки выявило более выраженные структурные нарушения в I группе по сравнению со II-ой (таблица 3). Статистически достоверные различия были обнаружены по площади воспалительного инфильтрата (Р<0,01) и склероза (Р<0,05).
Таблица 3
Показатели общепатологических процессов вшейке матки уженщин смиомами ибез них
|
№ |
Показатель |
I группа, n=62 M±m |
II группа, n=67 M±m |
p— показатель |
|
1 |
Площадь кровоизлияний, % |
15,84±1,96 |
13,75±2,04 |
n.d. |
|
2 |
Площадь отека стромы, % |
21,06±3,55 |
19,73±3,73 |
n.d. |
|
3 |
Площадь воспалительного инфильтрата в строме, % |
12,54±2,42 |
4,27±0,78 |
p < 0,01 |
|
4 |
Площадь склероза стромы, % |
2,58±0,35 |
1,68±0,27 |
p < 0,05 |
Количество лимфоцитов (Р<0,01), плазмоцитов (Р<0,01) и фибробластов (Р<0,01) на 1мм2 (таблица 4), а также мелких сосудов (Р<0,01) на 1 мм2 было выше в I группе по сравнению со II. По количеству мелких нервов на 1 мм2 показатели групп между собой не отличались.
Таблица 4
«Клеточные» показатели, мелкие нервы исосуды вшейке матки уженщин смиомами ибез них
|
№ |
Показатель |
I группа, n=62 M±m |
II группа, n=67 M±m |
p— показатель |
|
1 |
Количество лимфоцитов, в 1 мм2 |
3,36±0,46 |
1,08±0,18 |
p < 0,01 |
|
2 |
Количество гистиоцитов, в 1 мм2 |
0,98±0,17 |
0,8±0,11 |
n.d. |
|
3 |
Количество плазмоцитов, в 1 мм2 |
0,83±0,12 |
0,36±0,07 |
p < 0,01 |
|
4 |
Количество нейтрофилов, в 1 мм2 |
18,62±1,84 |
16,93±1,59 |
n.d. |
|
5 |
Количество фибробластов, в 1 мм2 |
13,54±1,26 |
7,31±1,25 |
p < 0,01 |
|
6 |
Количество макрофагов, в 1 мм2 |
5,14±0,88 |
4,83±0,73 |
n.d. |
|
7 |
Количество мелких сосудов на 1 м2 |
22,38±2,58 |
10,44±1,32 |
p < 0,01 |
|
8 |
Количество мелких нервов на 1 мм2 |
16,26±1,21 |
15,03±2,04 |
n.d. |
Обсуждение. Полученные данные гистоморфометрического исследования указывают на более выраженные структурные изменения в тканях шейки матки при миомах матки по сравнению с безмиомными. В этой связи интересным представляется мнение некоторых авторов, рекомендующих включать пациенток с гинекологической патологией, характеризующейся гиперэстрогенией (миома и эндометриоз матки, рецидивирующие гиперпластические процессы эндометрия), в группу риска по возникновению ЦИН и лейкоплакии шейки матки [13]. Кроме того, некоторые авторы рассматривают миому матки даже не как доброкачественную опухоль, а как узел-пролиферат со всеми признаками пролиферативного процесса, подчиняющегося соответствующим триггерным механизмам [12]. В нашем исследовании у пациенток с миомами в эпителии (в многослойном эпителии влагалищной части шейки матки и в железистом эпителии ее канала) диспластические изменения наблюдались намного чаще и носили при этом более тяжелый характер, соответствуя изменениям, эквивалентным тяжелой степени дисплазии. Особенно обращает на себя внимание тот факт, что в обоих видах эпителия была намного выше митотическая активность клеток, которая нередко проявлялась в виде патологических митозов. Кроме того, в многослойном плоском эпителии шейки у женщин с миомами преобладали гипер- и паракератоз. Из изменений в строме, кроме выраженного хронического воспаления в фазе обострения и явлений склероза, особенно хотелось бы подчеркнуть пролиферацию мелких сосудов.
Некоторые авторы также отмечают возможный взаимо отягощающий фактор патогенетических изменений при патологии шейки матки на фоне миом. Однако имеющиеся работы отражают только клиническую картину этой сочетанной патологии [14], в то время как без знания ее структурных изменений на разных уровнях невозможно в полной мере оценить характер клинико-морфологических проявлений, и, соответственно, разработать критерии диагностики и, в свою очередь, своевременного выбора адекватной тактики лечения данного вида гинекологической сочетанной патологии. Отсутствие должного эффекта при лечении патологии шейки матки, особенно на фоне миомы матки, диктует необходимость поиска новых методов, как лечения, так и их своевременной диагностики [4].
Количественный анализ, лежащий в основе гистоморфометрического метода [1], позволяет находить зависимость между структурой и функцией тканей и клеток, а также повышает точность получаемых оценок в норме и структурных нарушений при патологии. Его применение может рассматриваться как существенное дополнение к обычному патоморфологическому исследованию при диагностике патологии шейки матки при миомах матки, которое позволило бы облегчить своевременное выявление ее, что, в свою очередь, будет способствовать назначению адекватного лечения уже на ранних этапах развития заболевания.
Выводы. Результаты гистоморфометрического метода исследования позволяют говорить о взаимоотягощающем влиянии воспалительного и гиперпластического процессов в шейке матки при миомах матки. Особый интерес представляет преобладание в группе с миомами митозов в клетках эпителия (особенно патологических) и сосудов в строме, которые могли расцениваться как предполагаемые звенья в цепи морфогенеза неопластических процессов в этом органе. Использование гистоморфометрического метода облегчит своевременное выявление патологии шейки матки при миомах матки и, таким образом, будет способствовать назначению адекватного лечения уже на ранних этапах развития заболевания. При соблюдении этих условий, по нашему мнению, может быть достигнута цель сохранения матки, что является одним из приоритетных направлений в акушерстве и гинекологии, особенно в случае пациенток детородного возраста.
Литература:
- Автандилов Г. Г. Медицинская морфометрия. Руководство. // М., Медицина, 1990–384с.
- Антоненкова Н. Н. Приоритетные направления предупреждения развития онкологических заболеваний. // Рецепт. — 2008. — № 2 (58). — С. 40–48.
- Антоненкова Н. Н., Смолякова P. M., Скалыженко А. П., Курьян Л. М., Черных И. Д. Диагностика фоновых и предраковых заболеваний гениталий, ассоциированных с инфекциями, передаваемыми половым путем, у женщин репродуктивного возраста с использованием молекулярно-генетического метода исследования. // Онкологический журнал. — 2011. — Т.5. — № 2(18). — 29–32 с.
- Берлим А. А. и др. Способ прогнозирования предраковых заболеваний шейки матки у женщин с папилломавирусной инфекцией. // Патент на изобретение РФ RU № 2310197.
- Бехтерева И. А. Особенности морфогенеза предрака (папилломавирусная инфекция) и рака шейки матки с позиций паренхиматозно-стромальных взаимоотношений. // Автореферат докт. диссертации. — Смоленск, 2014.
- Бохман Я. В. Руководство по онкогинекологии. // Санкт-Петербург, 2002. — 540 с.
- Оразалиева А. М., Тощиева Г. А., Нурахмедов К. Клинико-морфологическое состояние шейки матки при миомах матки. // Здравоохранение Туркменистана. — 2014. — № 3. — 6–8с.
- Прилепская В. Н., Кондриков Н. И., Бебнева Т. Н. Значение вируса папилломы человека в развитии диспластических процессов шейки матки. // Гинекология. — 2000. — Т.2, № 3. — С.80–82.
- Прилепская В. Н., Роговская С. И., Межевитинова Е. А. Кольпоскопия: Практическое руководство. // М., Мед. информ. агентство., 2001. — С. 100.
- Роговская С. И. Папилломавирусная инфекция у женщин и патология шейки матки. В помощь практическому врачу. // М., ГЭОТАР-Медиа, 2008. — 224с.
- Судиловская В. В. Особенности гистоархитектоники вегетативных нервных терминалей и их клеточного микроокружения в тканях плоскоклеточных раков влагалищной порции шейки матки. // Автореферат канд. диссертации. — Смоленск, 2011.
- Тихомиров А. Л. Новые возможности патогенетической терапии миомы матки. // Гинекология. — 2013. — № 3. — 67–70 с.
- Фролова И. И. Аспекты этиологии и патогенеза цервикальных интраэпителиальных неоплазий и рака шейки матки. // Вопросы гинекологии, акушерства и перинатологии. — 2003. — Т. 2, № 1. — С. 78–86.
- Шиляев А. Ю. Клиника, диагностика и лечение патологии шейки матки у больных с миомой матки. // Автореферат канд. диссертации. — Москва, 2009.
- Bosch F. X., Lorinez A., Munoz N. et al. The causal relation between human papillomavirus and cervical cancer. // J. Clin. Pathol. — 2002;55:244–265.
- Delvenne P., Hubert P., Jacobs N. Epithelial metaplasia: an inadequate environment for antitumor immunity? // Trends in immunology. 2004;25:169–172.
- Smith-McCune K. K., Weidner N. Demonstration and characterization of the angiogenic properties of cervical dysplasia. // Cancer Res. 1994;54:800–804.
- Wang W., Fraser A. V., Damber J. E. Chronic inflammation in benign prostate hyperplasia is assosiated with focal up-regulation of cyclooxygenase-2, Bcl-2, and cell proliferation in the glandular epithelium. // Prostate. 2004;61:60–72.
- Zur Hausen H. Papilloma virus causing cancer: evasion from control in early events of carcinogenesis. // J. Nat. Cancer Inst. 2000;92:690–698.