The results of surgical treatment and monitoring of 84 patients with dislocation syndrome in the acute period of severe traumatic brain injury with focal brain lesions.
Key words: severe craniocereberal trauma; dislocation syndrome; a horizontal and axial dislocation.
Актуальность. Внутричерепная гипертензия и дислокация структур головного мозга при тяжелой черепно-мозговой травме (ТЧМТ) являются важным звеном в патогенезе этой нозологии и служат основной причиной летальности [1–4].
По мере исчерпания резервных ликворных пространств, могут возникать различные градиенты внутричерепного давления, что приводит к смещению мозговых структур, деформации и ущемлению мозга [5]. Дислокационный синдром (ДС) при ТЧМТ развивается в короткий промежуток времени, вследствие чего возникает непосредственная угроза для жизни больного и требуется оказание экстренной медицинской помощи [2, 4, 6].
Лечение ДС при мозговых повреждениях травматической природы представляет чрезвычайно сложный и нерешенный до конца вопрос, поскольку имеются противоречия в тактике ведения и лечения больных [7].
По данным большинства ретроспективных и проспективных нерандомизированных клинических исследований, гемикраниэктомия с пластикой твёрдой мозговой оболочки снижает ассоциированную летальность с 80 до 30 % [8–10]. Отдельные исследования указывают на то, что летальность и далее может быть снижена, если гемикраниэктомия выполнена в течение первых 24 часов после ЧМТ [11]. Хирургическое вмешательство при ДС включает резекцию лобно-височно-теменной области черепа диаметром не менее 12 см с дуротомией и дуропластикой [5, 12, 13].
Анализируя данные современной литературы, посвященные проблеме ТЧМТ с ДС, обращает на себя внимание отсутствие единого подхода к устранению дислокации мозга, что сохраняет летальность на высоком уровне [14, 15].
Цель исследования: Изучить исходы оперативного лечения в остром периоде ТЧМТ с очаговым поражениям головного мозга с дислокационным синдромом.
Задачи: Определить методы хирургической коррекции ДС и изучить исходы оперативного лечения в зависимости от формы и степени дислокационного синдрома.
Материалы и методы. Проведены клинические и инструментальные обследования, а также хирургическое лечение 84 больных с ТЧМТ, находившихся на стационарном лечении в клинике нейрохирургии НГ МЗ КР. Критериями отбора больных с ДС при ТЧМТ был возраст от 21 до 61 года, без сочетанных травм и соматических патологий. Отмечено более чем четырехкратное преобладание мужчин — 82,1 %.
Для оценки формы и степени ДС учитывали следующие признаки: уровень угнетения сознания по шкале Глазго, общемозговую и очаговую симптоматику, частоту дыхания, пульс, артериальное давление. Инструментальные обследования включали компьютерную томографию (КТ) и/или магнитно-резонансную томографию (МРТ) головного мозга, состояние больных при выписке оценивали по шкале Карновского. КТ-исследование проведено 68 больным, на спиральном, мультисрезовом аппарате HitachiPresto. выполнена в орбито-меатальной плоскости, толщиной среза 5,0 мм, 44 больным МРТ-исследование на аппарате “HITACHIAIRISMED” (средней 0,4 Тл) в режимах Т1, Т2 и FLAIR, сагиттальной, горизонтальной и фронтальной плоскостях.
С закрытой ЧМТ наблюдалось 70 (83,2 %) пациентов, с открытой ЧМТ 14 (16,8 %) больных, из них 5 (27,7 %) больных были с проникающей ЧМТ. Переломы свода и основания черепа обнаружены у 52 (62,4 %) больных.
При проведении оперативного лечения методы трепанации черепа и операционные доступы зависели от локализации очага и степени ДС. Операции были выполнены от несколько часов после травмы до 8 суток, среднем до 1,2±1,4суток.
Результаты и обсуждение: При анализе КТ и/или МРТ обследовании головного мозга больных с ТЧМТ с дислокационным синдромом, нами было выявлено, что виды дислокации зависели от локализации очага поражении. Наибольшие размеры смещения срединных структур мозга наблюдалось при локализации очага поражения в лобной и лобно-теменной долях (составило 54,5 %), а аксиальная дислокация при одностороннем очаге поражения часто наблюдалась при локализации очага поражения височной локализации (66,6 %) и теменно-височной области (78,9 %). При обширном очаге поражения одного полушария аксиальная дислокация выявлена до 82,3 %-90 % случаев.
При анализе данных комплексного исследования обнаружены следующие виды очаговых поражений головного мозга с дислокацией структур головного мозга. Больные с очагами ушиба головного мозга с формированием внутримозговой гематомы выявлены 18 (21,4 %) случаях; 27 (32.5 %) больных с эпи- или субдуральными гематомами и очагами ушиба мозга с формированием внутримозговых гематом (мы условно обозначили комбинированные гематомы); две, три или множественными очагами ушиба и размозжения головного мозга одного или обеих полушарий головного мозга с внутримозговыми гематомами выявлена 39 (46,4 %) больных (Рис 1).
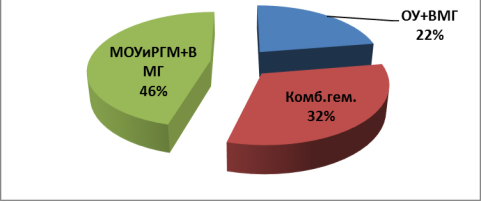
Рис. 1. Виды очаговых поражения головного мозга и количество больных n-84: ОУиРГМ ВМГ — очаги ушиба и размозжения голоного мозга, внутримозговая гематома; МОУиРГМГ — множественные очаги ушиба и размозжения головного мозга с гематомами; Комбинированная — ВМГ+СДГ или +ЭДГ в одном полушарии
Оперативное вмешательство проведено 3 способами, ДКТ черепа с удалением очага поражения и устранением дислокационного синдрома 43 (51,1 %) больных, КПТЧ 23(27,4 %) больным и РТЧ 18 (21,4 %) больным. В рис.-2 приведены виды трепанаций черепа при различных ЧМТ.
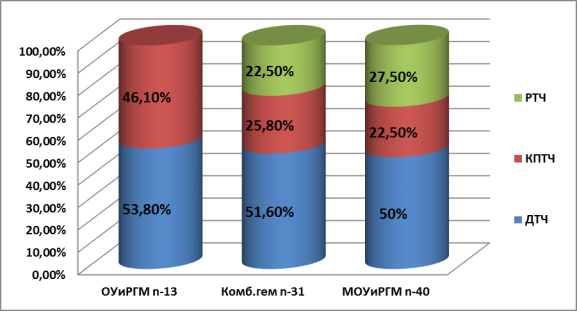
Рис. 2. Методы операции при очаговых поражениях головного мозга при ТЧМТ: РТЧ — резекционная трепанация черепа; КПТЧ — костно-пластическая трепанация черепа ДТЧ — декомпрессивная трепанация черепа
Для сравнения результатов операции методом наружной декомпрессии мозга (ДТЧ) с удалением очага поражения и внутримозговой гематомы и методом без эффекта наружной декомпрессии мозга (КПТЧ и РТЧ) больных разделили на 2 группы. 1 группа больных оперированные методом ДТЧ (размер трепанационного дефекта черепа от 6х7 до 9х13см) 43 (51,2 %) пациента. 2 группа больные оперированные методом КПТЧ и РТЧ где всего 41 (38,1 %) больных.
При сравнении 2 группы получили статистические хорошие результаты после операции ДТЧ, где в удовлетворительном состоянии выписаны 41,9 % больных, летальный исход до 24 %, методом КПТЧ и РТЧ с удалением очага ушиба и внутримозговой гематомы в удовлетворительном состоянии выписаны m-26 %, а летальный исход составил m-35,4 %, рис.№ 3.
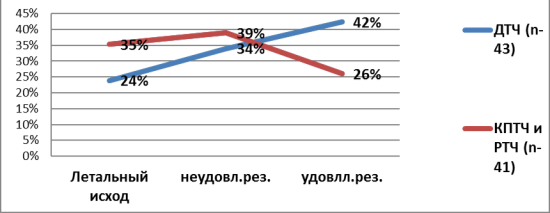
Рис. 3. Сравнение результатов после операции
Исходы состояние больных после оперативного лечения у больных с ТЧМТ очаговыми поражениями вещества головного мозга c ДС, получили следующие данные. При проведении ДТЧ с удалением очагов ушиба и гематомы, и дуропластикой (n = 43), где летальный исход составил 10 (23,3 %); в удовлетворительном состоянии выписаны 18(41,9 %) больных, в неудовлетворительным состоянии (с выраженным неврологическим выпадением) выписаны 16(37,2 %). Среди больных, оперированных методом КПТЧ и РТЧ (n = 41), где летальный исход составил 15(36,7 %); в удовлетворительном состояния выписаны 11(27,1 %) больных, в неудовлетворительном (с выраженными неврологическими выпадением) выписаны 15(36,1 %).
На основании полученных данных при оперативном лечении в остром периоде ТЧМТ, ДТЧ с пластикой твердой мозговой оболочки и с удалением очага поражения головного мозга является более надежным способом устранения дислокации мозга при очаговых поражениях вещества головного мозга.
Литература:
- Ахмедов Э. А. Дифференциальная тактика хирургического лечения травматических хронических субдуральных гематом / Э. А. Ахмедов, Р. Д. Касумов, В. П. Берснев // Поленовские чтения. СПб., 2009. С. 36.
- Кондаков Е. Н. Супратенториальная травматическая дислокация головного мозга / Е. Н. Кондаков, А. В. Климаш, А. К. Бахтияров и др. // Неврологический вестник. 2008. Т. X. Вып. 3. С. 19–24.
- Потапов А. А. Современные рекомендации по диагностике и лечению тяжелой черепно-мозговой травмы // А. А. Потапов, В. В. Крылов, Л. Б. Лихтерман и др. // Вопросы нейрохирургии им. Н. Н. Бурденко. 2006. № 1. С. 3–8.
- Рекомендации по ведению пациентов с тяжелой черепно-мозговой травмой. 3-е изд. / Совместный проект фонда BrainTraumaFoundation, AmericanAssociationofNeurologicalSurgeons, CongressofNeurologicalSurgeons (CNS), совместной секции по нейротравме и реаниматологии AANS/CNS // JornalofNeurotrauma. 2007. Vol. 24. Suppl. 1-S. 106.
- Лебедев В. В. Неотложная нейрохирургия: руководство для врачей / В. В. Лебедев, В. В. Крылов. М.: Медицина, 2000. С. 257.
- Зотов Ю. В. Внутричерпная декомпрессия мозга в хирургии тяжелой чрепно-мозговой травмы / Ю. В. Зотов, Е. Н. Кондаков, В. В. Щедренок и др. СПб., 1999. С. 142.
- Берснев В. П. К вопросу хирургического лечения гипертензивных внутримозговых кровоизлияний / В. П. Берснев, М. К. Агзамов // VI Поленовские чтения. СПб., 2007. С. 145.
- Georgiadis D., Schwarz S., Aschoff A., Schwab S. Hemicraniectomy and moderate hypothermia in patients with severe ischemic stroke // Stroke. 2002. Vol. 33. No 6. Р. 1584–1588.
- Holtkamp M., Buchheim K., Unterberg A. et al. Hemi- craniectomy in elderly patients with space occupying media infarction: Improved survival but poor functional outcome // J. Neurology Neurosurgery Psychiatry. 2001. Vol. 70. No 2. Р. 226–228.
- RehmanT., Ali R. Rapid progression of traumatic bifrontal contusions to transtentorial herniation: A case report. Cases J. 2001; 1; 203–206.
- Cho D. Y., Chen T. C., Lee H. C. Ultra-early decompressive craniectomy for malignant middle cerebral artery infarction // Surg Neurology. 2003. Vol. 60. No 3. Р. 227–232.
- Schneck M. J. Hemicraniectomy and durotomy for malignant middle cerebral artery infarction // Neurol. Clin. 2006. Vol. 24. No 4. P. 715–727.
- Chibbaro S., Marsella M, Romano A. et al.Combined internal uncusectomy and decompressive craniectomy for the treatment of severe closed head injury: experience with 80 cases // J. Neuro- surg. 2008. Vol. 108. № 1. Р. 74–79.
- Сарибекян А. С. Тактика хирургического лечения тяжелой ЧМТ и травматических внутричерепных кровоизлияний в аспекте динамики внутричерепной гипертензии: автореф. дис.... д-ра мед. наук / А. С. Сарибекян. М., 1992. C. 23–24.
- Walz B., Zimmermann C., Bottger S, Haberl R. L. Prognosis of patients after hemicraniectomy in malignant middle cerebral artery infarction // J. Neurol. 2002. Vol. 249. No 9. Р. 1183–1190.







