Цель исследования: Изучить особенности клинического течения и тактики лечения инвагинации кишечника у детей.
Цель задачи:
Изучить литературные данные о возможностях диагностики кишечной инвагинации.
изучить течение различных клинических форм инвагинация кишечника у детей по возрастным группам.
провести анализ диагностических возможностей, клинических и специальных методов обследования.
Материал исследования:
Истории болезни 5 хирургического отделения ДГКБ№ 1 за период с 2013 по 2014г.
Актуальность. Инвагинация, являясь самым частым видом острой кишечной непроходимости у детей, может возникать в любом возрасте. В 1–й месяц жизни она наблюдается редко. В грудном возрасте между четырьмя месяцами и одним годом инвагинация возникает наиболее часто (80 %). На второй год жизни приходится около 10 % диагностированных случаев инвагинаций.Инвагинация кишечника в детском возрасте является наиболее распространенной формой острой кишечной непроходимости. Вопросы диагностики и лечения инвагинации кишок у детей до настоящего времени остаются одними из наиболее актуальных в детской хирургии. В значительной степени это обусловлено тем, что кишечное внедрение представляет самую частую форму приобретенной кишечной непроходимости.
Этиология и факторы риска.
Истинную причину устанавливают в 5 % случаев.
У детей Введение прикормов.
Гипертрофия пейеровых бляшек.
Полипы кишечника.
Меккелев дивертикул.
Двойные кисты.
Эктопированная поджелудочная железа.
Лимфома кишечника. Карцинома.
Липома кишечника.
Интестинальные формы аллергии.
Изменения в диете.
Изменения моторики кишечника.
Геморрагическая пурпура Шенлейна—Геноха. Муковисцидоз.
Недавно перенесённая ОРВИ (в 21 % случаев), особенно аденовирусная или ротавирусная инфекция.
Недавно перенесённое (за 1–24 дня) оперативное вмешательствтмна органах брюшной полости.
Патогенез. Анализ литературы показывает, что если этиологическая структура острой инвагинации кишок достаточно подробно изучена, то многие стороны патогенеза да настоящего времени остаются дискутабельными. Свидетельством тому является большое число теорий, (механическая, паралитическая и спастическая) объясняющих развитие кишечного внедрения у детей.
Сторонники механической теории (Kasemeyer 1912 и др.) считают, что основным в механизме инвагинации кишечника является тяжесть наполненного содержимым участка кишки, который в силу этого, особенно при наличии какой-либо опухоли, пассивного внедряется в нижележащий участок [1, с. 7].
Следует полностью согласиться с мнением Н. Е. Сурина (1955), считавшего, что механическая теория может быть принята для объяснения небольшого числа инвагинаций у взрослых, когда в инвагинате выявляется какая-либо опухоль. Однако эта теория не в состоянии объяснить механизм кишечных инвагинаций у детей, у которых опухоль как причина инвагинации встречается очень редко.
Паралитическая теория возникновения инвагинаций кишечника имеет много сторонников. Приверженцы этой теории считали, что любой отдел кишечника может при нормальной перистальтике оказаться внедренным в нижележащий парализованный, в силу разных причин, и расширенный отдел кишечника. Что механизм внедрения может заключаться в следующем: сокращенный в результате уселеннойпо различным причинам перистальтики нормальный участок кишечника продвигает парализовоный участок и внедряет его в нижележащий нормальный участок кишки. Наряду с этим существовала точка зрения, что инвагинация кишечника развивается при наличи врождонного дефекта мускулатуры кишки [1, с. 10].
Спастическая теория. Паралитическую теорию сильно поколебали экспериментальные исследования Nothnage (1899), Propping (1910), М. М. Дитерихс (1913) и др., показавших, что обычной спазм мускулатуры без какого-либо паралича участка кишки может вызвать инвагинацию кишечника.
Nothnage, Propping, М. М. Дитерихс и др. дали прочное обоснование спастической теории инвагинации кишок. Эти авторы в своих работах наглядно доказали, что для наступления инвагинации вовсе не обязательно наличие какого-либо дефекта части кишечника, а равно и паралича участка кишки. Вызванный указанными авторами экспериментально спазм участка кишки оказался способным повлечь за собой инвагинацию. Однако экспериментальные внедрение вовлекались небольшие участки кишечника и, что особенно важно, они расправлялись самопроизвольно. Таким образом, кроме спазма, для получения стойкой инвагинации кишечника необходимы еще какие-то условия [1, с.21].
Сторонники всех теорий, объясняющих причины возникновения этого заболевания наличие некоординированной перистальтики кишечника. Остается невыясненным вопрос — чем вызывается дискоординация перистальтики при отсутствии приведенных выше раздражителей.
Классификация: Вопросы классификации кишечной инвагинации нашли самое широкое обсуждение в литературе. Изучение данного раздела в историческом аспекте показывает, что многие авторы раньше выделяли три вида кишечного внедрения: тонкой кишки в тонкую (invaqinatio ifiaca), толстой кишки в толстую (invaqinatio colica), илеоцекальное внедрение (invaqinatio lieocolcalis).
Ряд авторов (Перельман, 1937; Портной, 1965) считают, что в илеоцекальном углу наблюдается такой вид, когда «головкой» инвагината является баугиниева заслонка. Однако, по мнению X. И. Фельдмана (1977), такая форма не может иметь места, так как баугиниева заслонка расположена и фиксирована в перегородке, отделяющей слепую кишку от восходящей.
Частая используемая классификация X. И. Фельдмана, по которой рассматривается 4 основных формы внедрения:
- тонкокишечная инвагинация — внедрение тонкой кишки в тонкую;
- толстокишечная инвагинация — внедрение толстой кишки в толстую;
- подвздошно-ободочная инвагинация — внедрение подвздошной кишки в подвздошную, затем через багиниеву заслонку в слепую. При дальнейшем продвижении инвагината в ободочную слепая кишка и червеобразный отросток вовлекаются в инвагинат пассивно;
- слепо-ободочная инвагинация — внедрение начинается со дна слепой кишки.
Таким образом, в окончательном виде модифицированная и дополненная классификацию предлагали (В. В. Подкаменев, В. А. Урусов.«Диагностика и лечение инвагинация кишечника у детей»,1986г.г.) кишечной инвагинации выглядит следующимобразом.
По этиологии:
- нарушение пищевого режима;
- механические причины;
- кишечные инфекционные заболевания.
По формам внедрения:
- слепо-ободочная;
- подвздошно-ободочная;
- тонкокишечная;
- толстокишечная.
По клиническому течению:
- острая, где а — стадия начальных признаков заболевания; б — стадия выраженной клинической картины; в — стадия начинающихся осложнений; г — стадия выраженных (тяжелых) осложнений;
- рецидивирующая;
- хроническая; 4
- варианты атипичного течения.
Клиника.
Внезапная острая схваткообразная боль в животе периодического характера.
Болевые приступы чередуются со «светлыми промежутками».
Во время приступа ребёнок беспокоен, садится на корточки, встаёт на четвереньки.
Тошнота.
Рефлекторная рвота (не во всех случаях).
Диарея (у 7 % больных).
Лихорадка. Бледность кожных покровов.
Пальпируемый инвагинат — умеренно болезненное образование цилиндрической формы в правой подвздошной или правой подрёберной области (у 16–41 % больных).
Стул в виде «малинового желе» (у 65–95 % больных).
Диагностика. Пальцевое исследование прямой кишки — возможно обнаружение крови («малиновое желе»), пролабирования инвагинированного участка кишки в задний проход (у 3 % больных).
Обзорная рентгенография органов брюшной полости. Обеднённые газом участки в правом нижнем квадранте брюшной полости (чаще всего). Признаки кишечной непроходимости (чаши Клойбера). Затенение в проекции инвагината.
Рентгенография с контрастированием сульфатом бария или воздухом — головка инвагината выглядит как «рыбья пасть» или «клешня рака». Уточняют диагноз при помощи УЗИ или лапароскопии.
Дифференцальная диагностика.
Дизентерия.
Спаечная непроходимость кишечника.
Острый аппендицит.
Гастроэнтерит.
Амёбиаз.
Результаты нами исследованных материалов: За период с 2013–2014 года в «ЦДНМП» г.Алматы лечился 121 больных с диагнозом инвагинация кишечника в возрасте от 3 дней до 7 лет. По количественному показателю среди больных с кишечной инвагинацией преобладают мальчики 71 (58,6 %), девочки 50(41,3 %).
Дети с инвагинацией кишечника по возрасту распределялись следующим образом:
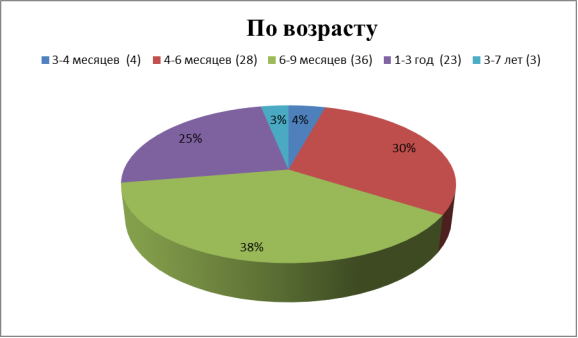
По результатам наших исследований в 91 (74, 7 %) случаев инвагинации кишечника встречался у детей в возрасте от 3 месяцев до 1 года.
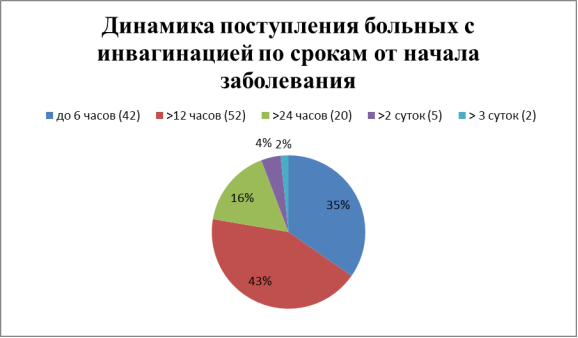
Диагностика инвагинации кишечника основывалась на изучении: жалоб, анамнеза заболевания, локальных данных, ректального осмотра, на обзорную R-брюшной полости.
Клинические проявления заболевания характеризовались полиморфизмом, однако с большей частотой выявлялись боли в животе -121 (100 %) и рвота — 91(75,2 %), двигательное беспокойство ребенка–110 (91,1 %), пальпируемое образование в животе –97 (80,1 %), кровь в стуле –86 (71 %).
При анализе литературы за последние годы, было установлено что применяется три вида лечения: консервативный, лапароскопической и лапаротомия.
Выбор лечебной тактики осуществляли на основании клинической картины инвагинации, дополнительных методов исследования и сроков заболевания. На консервативном лечении находилось 105 (86 %) больных, лапароскопическое дезинвагинация в 10 (8,2 %) случаях и хирургическое лечение применялось в12 (9,6 %) наблюдениях. Показаниями для лапаротомии были поздние сроки поступления больных в клинику и неэффективности консервативного и лапароскопического лечения.
Через 12–48 часов после консервативного лечения у 7(6,6 %) пациентов возник рецидив инвагинации кишечника. В 5 случаях выполнены повторные консервативные дезинвагинация. У одного из них при диагностической лапароскопии выявлен дивертикул Меккеля, которому произведена дезинвагинация и удаление дивертикул Меккеля лапароскопическим методом. У остальных 2(1,6 %) пациентов из-за некроза инвагинированного участка кишечника, выполнены резекция илеоцекального угла.
Выводы:
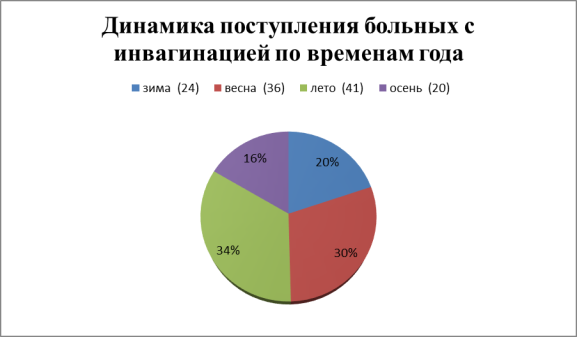
Инвагинация является самым частым видом острой кишечной непроходимости у детей, по нашим исследованиям наиболее часто встречаются в весенние и летние периоды в возрасте от 4 месяцев до 1 года.
При раннем поступление предпочтительным считаются консервативная тактика.
Более 24 часов показаны диагнотическая лапароскопия, при резко выраженном нарушения кровообращения резекция некротизированного участка кишечника.
Литература:
- Х. И. Фельдман «Инвагинация и эвагинация кишок детском возрасте». Москва 1977. С 7–84
- В. В. Подкаменев. В.А Урусов «диагностика и лечения инвагинации кишечника у детей» Иркутского ун-та 1986. Стр 32–102
- Журнал «Детская хирургия» Москва 2013-№ 1выпуск с 28–30
- Ю. Ф. Исаков. З. А. Степанов. Т. В. Красовская «Абдоминальная хирургия у детей» с.148–153.







