Трансвагинальная ультразвуковая диагностика эктопической беременности
Авторы: Кимсанбаева Камола Алишеровна, Акрамова Нозима Акрамовна
Рубрика: 6. Клиническая медицина
Опубликовано в
Дата публикации: 08.12.2014
Статья просмотрена: 6745 раз
Библиографическое описание:
Кимсанбаева, К. А. Трансвагинальная ультразвуковая диагностика эктопической беременности / К. А. Кимсанбаева, Н. А. Акрамова. — Текст : непосредственный // Новые задачи современной медицины : материалы III Междунар. науч. конф. (г. Санкт-Петербург, декабрь 2014 г.). — Санкт-Петербург : Заневская площадь, 2014. — С. 44-47. — URL: https://moluch.ru/conf/med/archive/153/6690/ (дата обращения: 25.04.2024).
Один из самых грозных гинекологических диагнозов, до недавнего времени звучавший, как приговор — эктопическая беременность. Причинами возникновения аномальной локализации беременности могут послужить заболевания, вызывающие нарушение транспорта и патологию имплантации плодного яйца. Чаще всего, в 97.7 % случаев внематочная беременность развивается в маточных трубах. Также плодное яйцо может развиваться в брюшной полости, в углу матки (интерстициальная эктопическая беременность), в шейке матки, в яичниках. Если беременность развивается в маточной трубе, то около 80 % случаев составляет локализация в ампуллярном отделе (расширенная часть маточной трубы), 12 % — в перешейке маточной трубы — истмическая форма, 5 % — в области фимбрий (бахрома на краях маточных труб), 2 % в углу матки и 2 % в толще матки в области угла (интерстициальная форма).
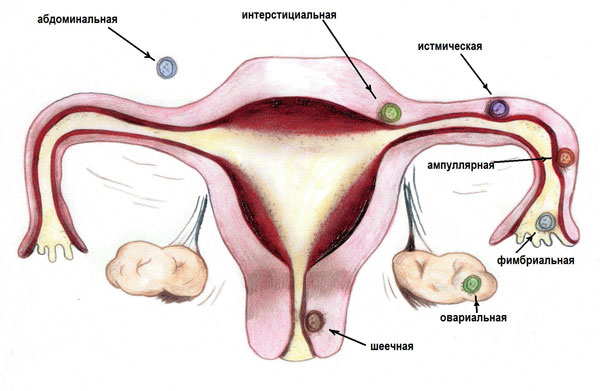
Трансвагинальное ультразвуковое исследование (ТВИ) — важнейший способ определения эктопической беременности. Это исследование проводится с 1986 года, когда впервые появились высокочастотные 7-МГц зонды. С тех пор используется во многих областях акушерства и гинекологии, является обязательной частью обследования женщин, направленных в стационар с кровотечением и/или болями на ранних сроках беременности. В дополнение к ТВИ целесообразно оценивать количественные уровни ХГТ.
Цель исследования. Трансвагинальное ультразвуковое исследование эктопической беременности (ЭБ) в сочетании с цветовым допплеровским картированием (ЦДК).
Материалы и методы. Обследовано 30 женщин с подозрением на ЭБ, поступивших в Ташкентскую медицинскую академию. По возрасту, пациентки распределились следующим образом: 18–20 лет — 3 человека (10 %), 21–25 лет — 12 человек (40 %), 26–31 лет — 10 человек (33 %), 32- 36 лет — 5 человек (17 %).
Все пациентки поступили по скорой помощи с жалобами на тянущие боли внизу живота и нарушением менструального цикла (задержкой на 7–25 дней). Ультразвуковое исследование проводилось в течении 5–10 суток после поступления на аппаратах с использованием трансвагинального датчика 5,0- 9,0 МГц и применением триплексного сканирования зон интереса (В-, ЦДК). Всем женщинам определялось наличие хорионического гонадотропина (ХГЧ) в моче (тест на беременность). У 21 пациентки ультразвуковое исследование было проведено однократно, у 6 — двукратно и у 3 — трехкратно.
Результаты исследования. У всех 30 поступивших женщин с подозрением на ЭБ зарегистрирован положительный ХГЧ в моче. При первичном трансвагинальном обследовании у 5-и пациенток (16,6 %) визуализировалось плодное яйцо в полости матки, что позволило исключить внематочную беременность. У 2 пациенток (6,6 %) с подозрением на ЭБ в проекции яичников визуализировалось плодное яйцо с живым эмбрионом (регистрация сердцебиения).
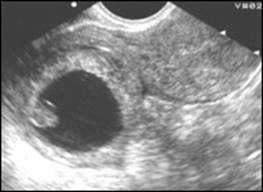
Б-я Ш. 25 лет. Эхографические признаки внематочной беременности. Эктопически расположенное плодное яйцо с живым эмбрионом (в 5–10 %) (развивающаяся беременность)
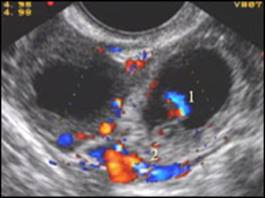
Б-я Н. 24 г. Цветовая допплерография развивающейся внематочной беременности. Цветовые пятна отражают кровообращение эмбриона (1) и в эктопически расположенном трофобласте (2)
У 14 пациенток (46,6 %) в проекции придатков матки визуализировалось полостное образование с неоднородной структурой и гиперэхогенным ободком, оно встречалось у пациенток с подозрением на трубную беременность, из них у 8 (57,2 %) — с наличием умеренного количества свободной жидкости в Дугласовом пространстве (эхографический признак прерывающейся трубной беременности). При цветовом допплеровском картировании в придатковом образовании определяется зона гиперваскуляризации, которая представляет собой трофобластический кровоток.
При прерывающейся трубной беременности интенсивность цветовых сигналов значительно снижалось и определялся венозный тип кровотока у 8 пациенток (26,6 %). У 9-и пациенток (30 %) при трансвагинальном исследовании отмечалось увеличение размеров матки, утолщение срединного М-эха, из них «ложное» плодное яйцо в полости матки визуализировалось только у 2-х пациенток (22,2 %). При повторном трансвагинальном обследовании через 5 дней после первого осмотра у 6-и пациенток (20 %) визуализировалось плодное яйцо в полости матки, что подтвердило маточную беременность раннего срока. У остальных 3-х пациенток (10 %) внематочная беременность подтвердилась на операции.
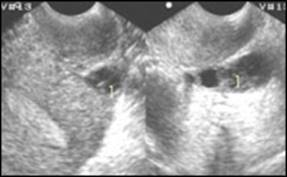
Эхокартина внематочной беременности. После оперативного лечения — небольшая гематома в дугласовом пространстве (1).
Для более ранней диагностики внематочной беременности оценивается кровоток в эндометрии. Выявление артериального кровотока отрицает наличие внематочной беременности, а присутствие венозного кровотока не исключает эктопическую беременность. Во всех случаях эктопической беременности выявлен венозный кровоток в эндометрии.
Обсуждение. Диагностика эктопической беременности не простая. Обычно сомнения возникают тогда, когда при положительном тесте на беременность и других признаках беременности, в матке не находят плодного яйца при УЗИ, а в проекции маточных труб определяется объемное образование. В сомнительных случаях наблюдают за ростом уровня хорионического гонадотропина человека (ХГЧ).
Несмотря на улучшение диагностики эктопической беременности при использовании цветовой допплерографии, обнаружение только некоторых особенностей васкуляризации образований в придатках не позволяет вынести окончательного заключения их принадлежности. В частности, выявление лютеинового характера артериального кровотока в яичниках при отсутствии возможности визуализации плодного яйца той или иной локализации или области перитрофобластического кровотока в эндометрии может указывать на маточную беременность очень раннего срока, а также неразвивающуюся маточную или эктопическую беременность.
Таким образом, после тщательного, но безуспешного поиска образования в придатках, свидетельствующего о внематочной беременности у пациентки с описанными выше эхографическими и допплерографическими данными, результаты обследования должны расцениваться как неопределенные и возможность эктопической беременности продолжает быть не исключена.
Реальное возрастание клинического значения, связанного с преимуществами комплексного использования цветовой допплерографии и трансвагинальной эхографии у пациенток с подозрением на эктопическую беременность, варьирует в зависимости от популяционных характеристик и принятых диагностических критериев.
По данным J. S. Pellerito et al. было обнаружено, что комплесное применение трансвагинальной эхографии и ЦДК повышало информативность диагностики по сравнению с использованием осмотра только в В-режиме (чувствительность 87 % по сравнению с 71 % соответственно).
Наибольшие преимущества заключались в способности цветовой допплерографии, несмотря на неопределенные данные при трансвагинальной эхографии, исключить эктопическую беременность у части пациенток путем обнаружения нормальной или неразвивающейся маточной беременности. В противном случае эти пациентки подвергались бы дальнейшему дополнительному обследованию, возможно, с применением хирургических методов диагностики.
Существенное дополнительное значение ЦДК заключалось также в подтверждении, что выявленное при ультразвуковом осмотре объемное образование придатков является действительно эктопическим плодным яйцом благодаря определению характерных признаков его васкуляризации и исключению таких сосудистых изменений эндометрия, которые могли бы свидетельствовать о маточной беременности.
Обеспечиваемое с помощью ЦДК повышение достоверности диагностики эктопической беременности является важным компонентом при осуществлении неинвазивных методов лечения таких пациенток.
При эктопической беременности степень общей васкуляризаци матки варьирует от слабой до умеренной, не выявляется перитрофобластический кровоток, венозный кровоток вокруг эндометрия минимальный, и лютеиновый артериальный кровоток определяется в одном или обоих яичниках. Даже при наличии картины «ложного» плодного яйца в полости матки перитрофобластический кровоток не регистрируется. Не имеется никаких различий в параметрах кровотока желтого тела при маточной беременности по сравнению с эктопической.
На стороне локализации эктопического плодного яйца в 95 % случаев определяется желтое тело, поэтому оно может служить ориентиром при поиске патологического образования в трубе.
При обнаружении с помощью эхографии в области придатков эктопического плодного яйца в 79 % будет регистрироваться типичный перитрофобластический кровоток, в 6 % кровотока вообще не обнаруживается, и в 15 % он будет иметь патологический (по отношению к состоянию беременности) характер. Регистрация перитрофобластического по виду кровотока не гарантирует, что данное объемное образование является плодным яйцом, поскольку такой спектр кровотока очень похож на лютеиновый артериальный кровоток.
Однако, по данным A. Kurjak et al., было показано, что индекс резистентности (ИР) сосудов хориона имеет более низкие значения (менее 0,4), чем ИР сосудов желтого тела (более 0,4). Кроме того, несмотря на общее представление, что наличие сплошного периферического кровотока при цветовом картировании характерно для образования придатков при внематочной беременности, он также постоянно регистрируется вокруг желтого тела. Таким образом, такие признаки, как сосудистое «цветовое кольцо» и перитрофобластический характер кровотока, могут быть полезны для диагностики эктопической беременности только после точного определения с помощью обычной трансвагинальной эхографии, что образование располагается вне яичника и поэтому, с малой вероятностью, может оказаться желтым телом.
Имеется прямая взаимосвязь между уровнями ХГ в крови пациентки и возможностью визуализации эктопического перитрофобластического кровотока и обратная зависимость между концентрацией ХГ и ИР этого кровотока. Особенности васкуляризации эктопического плодного яйца при его различных состояниях позволили предположить, что данные ЦДК и ИД могли бы помогать определять тактику лечения, которая может варьировать от хирургической до медикаментозной консервативной или даже консервативно-выжидательной.
Выводы. Данные трансвагинального эхографического исследования при подозрении на эктопическую беременность с применением допплеровских методик являются высокоинформативными и позволяют дифференцировать раннюю маточную беременность, развивающуюся эктопическую яичниковую и прерывающуюся трубную беременность.
Похожие статьи
Беременность малого срока и ретрохориальная гематома...
Трансвагинальная ультразвуковая диагностика эктопической... Также плодное яйцо может развиваться в брюшной полости, в углу матки. После оперативного лечения — небольшая гематома в дугласовом пространстве (1).
невынашивание беременности, синдром потери плода...
Трубная беременность как разновидность эктопической... Внематочная беременность является осложнением первого триместра беременности, которое возникает в 1
Эктопически расположенное плодное яйцо с живым эмбрионом (в 5–10 %) (развивающаяся беременность).
Частота встречаемости и результаты лечения эктопической...
Внематочная (эктопическая) беременность — это имплантация оплодотворенного ооцита вне полости матки.
Эктопически расположенное плодное яйцо с живым эмбрионом (в 5–10 %) (развивающаяся беременность).
Особенности течения и ведения индуцированной беременности
Трансвагинальная ультразвуковая диагностика эктопической... 6-и пациенток (20 %) визуализировалось плодное яйцо в полости матки, что подтвердило маточную беременность раннего срока.
Трубная беременность как разновидность эктопической...
Внематочная (эктопическая) беременность — это имплантация оплодотворенного ооцита вне полости матки. Трубная беременность — это только один вид внематочной беременности, хотя и наиболее клинически значимый...
Врожденные аномалии матки как причина стерильности
Клиническая картина напоминает внематочную беременность.
Лечение хирургическое (удаление рудиментарного рога), независимо от клинического проявления, что снимает боль и является профилактикой развития эндометриоза и возникновения эктопической беременности.
Невынашивание беременности | Статья в журнале...
Внематочная беременность.
плодное яйцо, замершая беременность, женщина, контрольная группа, тип гибели эмбриона
6-и пациенток (20 %) визуализировалось плодное яйцо в полости матки, что подтвердило маточную беременность раннего срока.
Трансвагинальные методы ультразвуковой диагностики органов...
Для более ранней диагностики внематочной беременности оценивается кровоток в. в матке не находят плодного яйца при УЗИ, а в проекции маточных труб определяется объемное... Трубная беременность как разновидность эктопической...
Анамнез беременности исследуемых пациенток
Трансвагинальная ультразвуковая диагностика эктопической... Если беременность развивается в маточной трубе
В первом триместре беременности УЗИ проводится с целью: установления локализации (расположения) плодного яйца (в полости матки или вне ее)...
Похожие статьи
Беременность малого срока и ретрохориальная гематома...
Трансвагинальная ультразвуковая диагностика эктопической... Также плодное яйцо может развиваться в брюшной полости, в углу матки. После оперативного лечения — небольшая гематома в дугласовом пространстве (1).
невынашивание беременности, синдром потери плода...
Трубная беременность как разновидность эктопической... Внематочная беременность является осложнением первого триместра беременности, которое возникает в 1
Эктопически расположенное плодное яйцо с живым эмбрионом (в 5–10 %) (развивающаяся беременность).
Частота встречаемости и результаты лечения эктопической...
Внематочная (эктопическая) беременность — это имплантация оплодотворенного ооцита вне полости матки.
Эктопически расположенное плодное яйцо с живым эмбрионом (в 5–10 %) (развивающаяся беременность).
Особенности течения и ведения индуцированной беременности
Трансвагинальная ультразвуковая диагностика эктопической... 6-и пациенток (20 %) визуализировалось плодное яйцо в полости матки, что подтвердило маточную беременность раннего срока.
Трубная беременность как разновидность эктопической...
Внематочная (эктопическая) беременность — это имплантация оплодотворенного ооцита вне полости матки. Трубная беременность — это только один вид внематочной беременности, хотя и наиболее клинически значимый...
Врожденные аномалии матки как причина стерильности
Клиническая картина напоминает внематочную беременность.
Лечение хирургическое (удаление рудиментарного рога), независимо от клинического проявления, что снимает боль и является профилактикой развития эндометриоза и возникновения эктопической беременности.
Невынашивание беременности | Статья в журнале...
Внематочная беременность.
плодное яйцо, замершая беременность, женщина, контрольная группа, тип гибели эмбриона
6-и пациенток (20 %) визуализировалось плодное яйцо в полости матки, что подтвердило маточную беременность раннего срока.
Трансвагинальные методы ультразвуковой диагностики органов...
Для более ранней диагностики внематочной беременности оценивается кровоток в. в матке не находят плодного яйца при УЗИ, а в проекции маточных труб определяется объемное... Трубная беременность как разновидность эктопической...
Анамнез беременности исследуемых пациенток
Трансвагинальная ультразвуковая диагностика эктопической... Если беременность развивается в маточной трубе
В первом триместре беременности УЗИ проводится с целью: установления локализации (расположения) плодного яйца (в полости матки или вне ее)...











