Радиочастотная абляция злокачественных новообразований печени
Авторы: Ольшанский Михаил Сергеевич, Редькин Александр Николаевич, Шаврина Юлия Андреевна
Рубрика: 6. Клиническая медицина
Опубликовано в
Дата публикации: 26.11.2014
Статья просмотрена: 2324 раза
Библиографическое описание:
Ольшанский, М. С. Радиочастотная абляция злокачественных новообразований печени / М. С. Ольшанский, А. Н. Редькин, Ю. А. Шаврина. — Текст : непосредственный // Новые задачи современной медицины : материалы III Междунар. науч. конф. (г. Санкт-Петербург, декабрь 2014 г.). — Санкт-Петербург : Заневская площадь, 2014. — С. 48-51. — URL: https://moluch.ru/conf/med/archive/153/6684/ (дата обращения: 25.04.2024).
Радиочастотная абляция является наиболее широко применяемым методом локального воздействия на злокачественные новообразования. В статье дана краткая характеристика оборудования, отражены показания и противопоказания, подходы к выполнению, произведен анализ опухолей печени по числу, размерам, гистологическому строению.
Ключевые слова: радиочастотная абляция, злокачественные опухоли печени, метастатический колоректальный рак печени, гепатоцеллюлярная карцинома.
Очаговые поражения печени широко распространены. Печень находится на 2 месте (после лимфатических узлов) по частоте выявления метастазов опухолей различных локализаций [1, с28]. В структуре онкологической заболеваемости первичный рак печени составляет 1,2 % от всех злокачественных образований [1, с. 11], тогда как 90 % всех опухолей печени являются метастатическими [3, с. 15]. Практически у каждого третьего онкологического больного, независимо от первичной опухоли, обнаруживаются метастатические поражения печени [4, с. 40]. Рядом клинико-эпидемиологических исследований установлено, что наиболее частым источником метастазирования в печень является колоректальный рак (частота метастазирования от 16–25 % до 33,73 %), рак желудка от 17,5 % до 87,3 %; рак поджелудочной железы — 40 %; рак легкого — 14,7–76,6 %; рак молочной железы — 18,5–64,9 %. В печень метастазируют также рак яичников, рак шейки матки, рак почки, меланома и др. [5, с. 18]. Основным методом, позволяющим добиться длительного выживания больных при злокачественных новообразованиях печени до недавнего времени оставалась ее резекция. Но радикальное оперативное вмешательство удается выполнить лишь у 5–20 % больных первичными и вторичными опухолями печени [4, с. 43]. Таким образом, большинство пациентов вынуждены довольствоваться либо химиотерапией, эффективность которой зачастую невелика, либо и вовсе симптоматическим лечением [4, с. 41]. Неудивительно, что в последние десятилетия ведутся активные разработки в области внедрения в клиническую практику методов локальной деструкции.
Аблация — это методика прямого направленного разрушения тканей, которая достигается путем термического либо химического/ электрохимического воздействия. Преимуществами абляции является высокая эффективность, малая травматичность, экономичность, хороший объективный терапевтический эффект, отсутствие тяжелых осложнений и летальных исходов. Радиочастотная абляция выполняется чрезкожным, лапароскопическим и лапаротомным доступами.
Методика представляет собой введение атравматического электрода в опухоль и воздействие током частотой 450–500 КГц. Метод основывается на способности переменного тока высокой частоты индуцировать ионную стимуляцию биологической ткани, что позволяет осуществить ее постепенный фракционный нагрев до температуры 80–110 С°, вызывая гибель клеток. Таким образом, вокруг электрода формируется зона коагуляционного некроза. Прицеливание и позиционирование РЧ-электрода в опухоли может быть выполнено при помощи УЗИ или КТ. Для оценки РЧА используют УЗИ, КТ и МРТ, возможно также применение контрастного цветного или силового допплеровского УЗ-сканирования, УЗ-сканирования с 3D реконструкцией.
Показаниями для использования РЧА:
1. предшествующее радикальное хирургическое лечение первичной опухоли;
2. остаточная опухоль после ранее проведенной РЧА, либо другого метода лечения;
3. местный рецедив после ранее проведенной РЧА, резекции печени, либо другого метода лечения;
4. опухоли визуализируемые при УЗИ,КТ;
5. размеры очагов в печени — 0,5–5,5 см;
6. количество — до 4 с максимальным размером 3,0 см или меньше;
7. расположение очагов от капсулы печени и крупных сосудов(не ближе 1 см от воротной либо печеночных вен, желчных протоков);
8. отсутствие тромбоза воротной вены;
9. отсутствие экстрапеченочных метастазов.
Противопоказания для проведения РЧА опухолей печени:
1. Наличие у пациента искусственного водителя ритма.
2. Цирроз печени класса «С» (по Чайлду).
3. Некорригируемая коагулопатия
4. Субкапсулярно расположенные опухоли, прилежащие к желчному пузырю, петле кишки, стенке желудка.
В БУЗ ВО ВОКОД на базе диагностического отделения проводится радиочастотная аблация первичных и метастатических опухолей печени, почки, костных метастазов. Для проведения РЧА применяется генератор фирмы «Radionics» «Cool-tip» и игольчатые электроды длиной 20–25 см с рабочей частью 3,0 см. РЧА выполняется с помощью чрескожного доступа под контролем УЗИ. Продолжительность процедуры РЧА составляет от 12 до 48 мин. Операцию завершает коагуляция пункционного канала с целью предотвращения имплантационного метастазирования и достижения гемостаза. Интраоперационный мониторинг — образование гиперэхогенной зоны индуцированных изменений, сопоставимой с размерами опухоли по данным УЗИ. Было исследовано применение РЧА у 30 больных, находившихся в 2013г-14. на лечении в диагностическом отделении ВОКОД.
В статье проанализирован опыт лечения 30 больных, подвергшихся РЧА очаговых образований печени на базе диагностического отделения ВОКОД в 2013–2014годах.
Возраст больных колебался от 49 до 81 года. В исследуемой группе число женщин в два раза превосходило число мужчин -20 (66,6 %) и 10 (33,3 %).
У данной группы больных в большинстве случаев (43,3 %) первичный очаг — колоректальный рак: 4 случаев рак ободочной кишки, 5 случаев — рака сигмовидной кишки, 2 случая — рака прямой кишки, 1 случай рак желудка и1 слепой кишки.В3,3 % случаев(1человек)- рак тела матки,в 6,6 % случаев(2человека) -рак яичников. В 23,3 % случаев (7человек) — рак молочной железы, в 13,3 % (4 человека) — первичный рак печени 10 % (3 человека) первично множественный метахронный рак (рис. 1).
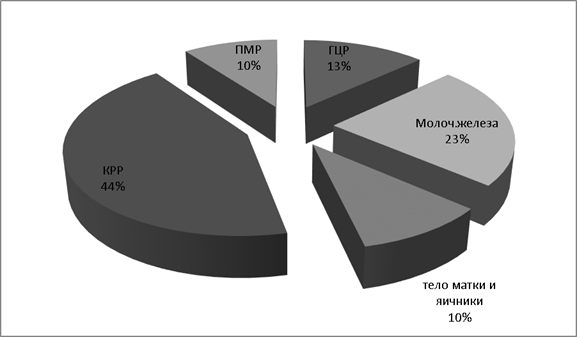
Рис. 1. Распределение больных по локализации первичного очага
На рисунке 2 и рисунке 3 представлено гистологическое строение опухолей печени и гистологическое строение первичного очага. В подобающем большинстве, гистологическое строение, как опухолей печени, так и опухолей первичной опухоли, является умереннодифференцированная аденокарцинома.
Рис.2
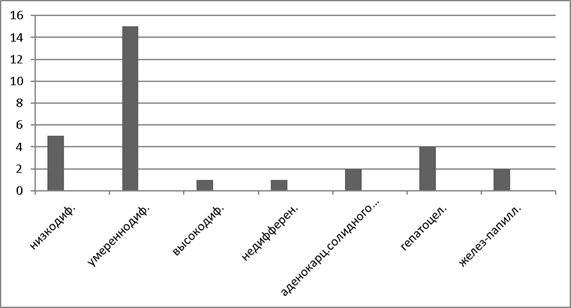
Рис. 2. Гистологическое строение опухолей печени
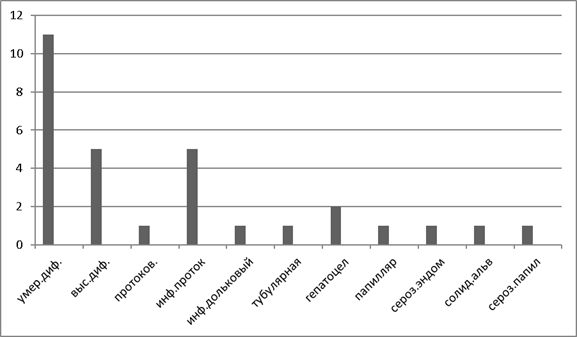
Рис.3. Гистологическое строение первичного очага
Предшествующее лечение первичного очага в 17 случаях — оперативное, в 1 случае — комбинированное, в 1-комплексное, 3 случая — ПХТ, химио-лучевое– 1 случай (рис. 4)
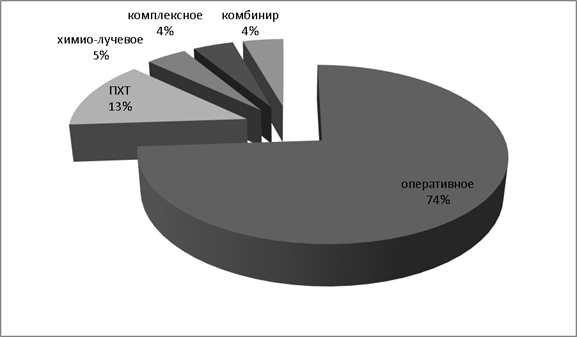
Рис. 4. Лечение первичной опухоли
Повторная РЧА проводилось в 9 случаях: 3 случая рак сигмовидной кишки, 4 случая рак ободочной кишки, 2 — рмж. В 3 случаях рака ободочной кишки — совместно с химиоэмболизацией.
Распределение больных по размеру очаговых образований в печени представлено на рис.5.
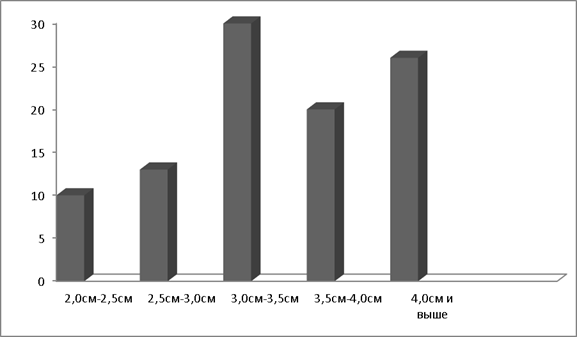
Рис. 5. Размер очаговых образований печени
В подавляющем большинстве проведена аблация одиночных узлов (83 %).В 5 случаях наличие множественных опухолевых узлов в печени (от 2х до 4х узлов), аблацию осуществляли последовательным воздействием на каждый. При новообразованиях диаметра более 3см (55 %) использовали аблацию из нескольких точек по методике «перекрывающихся сфер».
Во всех клинических наблюдениях была отмечена хорошая переносимость вмешательства. Таким образом, метод РЧА является малотравматичным методом лечения и открывает дополнительные возможности многоэтапного подхода к лечению больных с первичными и метастатическими поражениями печени
Литература:
1. Каприн А. Д., Старинский В. В., Петрова Г. В. Злокачественные новообразования в России в 2012 году (заболеваемость и смертность). — 2013.
2. Борсуков А. В., Бельков А. В., Алибеков Р. В. и др. Миниинвазивная склеротерапия 96 % этанолом единичных метастазов, неосложненных кист печени // Анналы хирургической гепатологии. — № 1, 2004. — С. 79–88.
3. Патютко Ю. И. Хирургическое лечение злокачественных опухолей печени. — М.: Практическая медицина, 2005.С. 14–19.
4. Долгушин Б. И., Патютко Ю. И., Шолохов В. Н., Косарев В. Ю.Радиочастотная термоабляция опухолей печени. — М.: Практическая медицина, 2007. С 39–44.
5. Подлужный Д. В. Хирургическое лечение больных с метастазами неколоректальных опухолей печени, 2002. С 18.
Ключевые слова
радиочастотная абляция, злокачественные опухоли печени, метастатический колоректальный рак печени, гепатоцеллюлярная карциномаПохожие статьи
Холангиокарцинома проксимальных внепеченочных протоков...
Радиочастотная абляция злокачественных новообразований... 1. предшествующее радикальное хирургическое лечение первичной опухоли. 7. расположение очагов от капсулы печени и крупных сосудов(не ближе 1 см от воротной либо печеночных вен...
Клинико-морфологический анализ анапластического рака...
Основные термины (генерируются автоматически): щитовидная железа, анапластический рак, DAKO, оперативное лечение, пациент, метод лечения, TNM, первичная опухоль, размер опухоли, Республиканский центр опухолей.
Медуллярный рак щитовидной железы: патоморфологические...
Исаев П. А. Медуллярный рак щитовидной железы (комплексная лучевая диагностика и лечение): дисс. канд. мед. наук.
Эпидемиологические аспекты рака молочной железы в Казахстане. Нейроэндокринные опухоли желудка с признаками синдрома...
Резекционная хирургия печени при очаговых образованиях печени
Гемангиома печени является наиболее часто встречающейся опухолью печени и
Радиочастотная абляция злокачественных новообразований печени.
Первые результаты транслюминального дренирования псевдокист поджелудочной железы под ЭУС-наведением.
Комплексная ультразвуковая диагностика распространенных...
Качество жизни больных раком молочной железы и раком яичников (EORTC - QLQ - C 30). Результаты, полученные при анализе этой шкалы
Сравнительный анализ результатов лечения проводился с учетом объема лимфодиссекции и распространенности опухоли.
Молекулярно-генетические аспекты канцерогенеза в толстой кишке
Колоректальный рак (КРР), или карцинома толстой кишки (ТК), — это злокачественная опухоль, состоящая из эпителиальной ткани и поражающая слепую, ободочную и/или прямую кишку...
Клинико-морфологический анализ гастроинтестинальных...
Данные опухоли обнаружены в разных отделах ЖКТ: в желудке (76%), тонкой (15%) и толстой (5%) кишке
Первая группа опухолей, экспрессирующих CD117: первичная меланома или ее метастазы
Гастроинтестинальные стромальные опухоли (диагностика, лечение)...
Перспективы таргетной антиангиогенной терапии рака желудка
На сегодняшний день основным и практически единственным методом радикального лечения РЖ является хирургическое лечение.
1. С. Г. Афанасьев, А. Ю. Добродеев — Циторедуктивные операции (нужно ли удалять первичную опухоль?
Особенности метастазирования злокачественных эпителиальных...
Хирургический этап лечения остается основным в комплексе лечебно-диагностических мероприятий в отношении опухоли слюнных желез.
У всех больных лимфогенные метастазы подтверждены морфологическим исследованием и имели структуру первичной опухоли.
Похожие статьи
Холангиокарцинома проксимальных внепеченочных протоков...
Радиочастотная абляция злокачественных новообразований... 1. предшествующее радикальное хирургическое лечение первичной опухоли. 7. расположение очагов от капсулы печени и крупных сосудов(не ближе 1 см от воротной либо печеночных вен...
Клинико-морфологический анализ анапластического рака...
Основные термины (генерируются автоматически): щитовидная железа, анапластический рак, DAKO, оперативное лечение, пациент, метод лечения, TNM, первичная опухоль, размер опухоли, Республиканский центр опухолей.
Медуллярный рак щитовидной железы: патоморфологические...
Исаев П. А. Медуллярный рак щитовидной железы (комплексная лучевая диагностика и лечение): дисс. канд. мед. наук.
Эпидемиологические аспекты рака молочной железы в Казахстане. Нейроэндокринные опухоли желудка с признаками синдрома...
Резекционная хирургия печени при очаговых образованиях печени
Гемангиома печени является наиболее часто встречающейся опухолью печени и
Радиочастотная абляция злокачественных новообразований печени.
Первые результаты транслюминального дренирования псевдокист поджелудочной железы под ЭУС-наведением.
Комплексная ультразвуковая диагностика распространенных...
Качество жизни больных раком молочной железы и раком яичников (EORTC - QLQ - C 30). Результаты, полученные при анализе этой шкалы
Сравнительный анализ результатов лечения проводился с учетом объема лимфодиссекции и распространенности опухоли.
Молекулярно-генетические аспекты канцерогенеза в толстой кишке
Колоректальный рак (КРР), или карцинома толстой кишки (ТК), — это злокачественная опухоль, состоящая из эпителиальной ткани и поражающая слепую, ободочную и/или прямую кишку...
Клинико-морфологический анализ гастроинтестинальных...
Данные опухоли обнаружены в разных отделах ЖКТ: в желудке (76%), тонкой (15%) и толстой (5%) кишке
Первая группа опухолей, экспрессирующих CD117: первичная меланома или ее метастазы
Гастроинтестинальные стромальные опухоли (диагностика, лечение)...
Перспективы таргетной антиангиогенной терапии рака желудка
На сегодняшний день основным и практически единственным методом радикального лечения РЖ является хирургическое лечение.
1. С. Г. Афанасьев, А. Ю. Добродеев — Циторедуктивные операции (нужно ли удалять первичную опухоль?
Особенности метастазирования злокачественных эпителиальных...
Хирургический этап лечения остается основным в комплексе лечебно-диагностических мероприятий в отношении опухоли слюнных желез.
У всех больных лимфогенные метастазы подтверждены морфологическим исследованием и имели структуру первичной опухоли.











