Многочисленные наблюдения и исследования стоматологов свидетельствуют о наличии взаимосвязи между патологией внутренних органов и систем организма с поражениями полости рта [1,2]. Развитие хронической ишемической болезни сердца (ХИБС) в большинстве случаев (от 80 % до 92 %) сопровождается проявлением в полости рта [3,4].
Заболевания слизистой оболочки полости рта (СОПР) при ишемической болезни сердца развиваются на фоне снижения слюноотделения и местной резистентности тканей, нарушаются процессы дифференцирования и ороговения клеток эпителия, а также изменения микробиоциноза слизистой оболочки. Поддается атрофии и эпителиальный шар СОПР, в подслизистом слое исчезают эластические волокна, ухудшается васкуляризация мягких тканей и костной основы. Наблюдаются также общая дегидратации тканей [5].
Проведенные исследования гистологического строения десневого межзубного сосочка и слизистой оболочки твердого неба у лиц, страдавших при жизни ишемической болезнью сердца. Мы выявили явления атрофии, снижения количества миотатических фигур в базальном слое, изменения в собственной пластинке слизистой оболочки и подслизистой основе, а также наблюдаются изменения как в артериальных, так и в венозных кровеносных сосудах [6,7].
Анализируя литературные источники, мы пришли к выводу, что на сегодняшний день не приделано достаточное внимание слюнным железам, их функциональным качествам (количественным и качественным показателям секрета). В информационном ресурсе недостаточное количество робот посвященных изучению изменений строения слюнных желёз при ИБС и как следствие изменение гомеостаза в полости рта.
Потому целью нашей роботы стало изучение гистологического строения околоушной слюнной железы в норме и при ишемической болезни сердца.
Объекты и методы. Объектом нашего исследования стали гистологические срезы околоушной слюнной железы у умерших людей, в анамнезе которых отсутствовали указания на хроническую ишемическую болезнь (принято за норму) и с ишемической болезнью сердца. Они были окрашены гематоксилин и эозином и расмотрены на светооптическом уровне.
Результаты исследования.
Изучение серийных гистологических срезов препаратов околоушной слюнной железы умерших людей, в анамнезе которых отсутствовали указания на хроническую ишемическую болезнь, что она имеет типичное строение, характерное для любого секреторного органа экзокринного типа. Так при небольших увеличениях светового микроскопа в строении околоушной слюнной железы представляется возможным различить паренхиму, что выполняет непосредственно секреторную функцию, образованную эпителиальной тканью и строму. Последняя представлена волокнистой соединительной тканью, в которой располагаются выводные протоки, кровеносные сосуды, нервные стволики (рис.1).
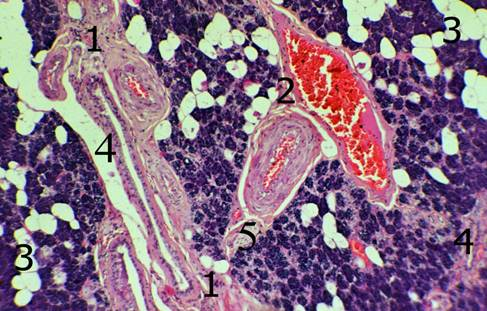
Рис. 1. Строение околоушной слюнной железы. Микропрепарат. Окраска гематоксилин-эозином. Об. 6.7х., ок. 10х. 1 — строма железы; 2 — кровеносные сосуды; 3 — паренхима; 4 –выводные протоки; 5 — нервный стволик
Паренхима околоушной слюнной железы представлена клетками эпителиальной природы, которые формируют концевые отделы. Последние представляют собой сферические образования, на гистологических препаратах имеющих в большинстве случаев неправильную, полигональную, реже солидную форму.
В составе концевых отделов различается два типа клеток — секреторные и миоэпителиальные. Секреторные эпителиоциты околоушной слюнной железы — сероциты имеют пирамидную форму, базофильную цитоплазму с ядром, расположенным в преимущественно в базальных отделах. Апикальная часть сероцитов несколько сужена выступает в просвет концевого отдела, в ней определяются интенсивно окрашенные секреторные гранулы, количество которых зависит от фазы секреторного цикла. В наших наблюдениях, в сероцитах, как правило, содержалось значительное количество секреторных гранул, причём их количество несколько отличалось в различных отделах железы. Как известно, описанные клетки продуцируют секрет с высоким содержанием амилазы, гликозаминогликанов и солей, антимикробные вещества — пероксидазу и лактоферин а также гликопротеин, обеспечивающий выделение в слюну секркторного IgA.
Миоэпителиальные клетки (миоэпителиоциты) в концевых отделах располагаются кнаружи от сероцитов, между базальной поверхностью последних и базальной мембраной, образуя второй клеточный слой. Миоепителиоциты представляют собой клеточные элементы эпителиального происхождения, выполняющие сократительную функцию, что способствует выведению слюны из концевых отделов. На микропрепаратах миоэпителиальные клетки в наиболее типичных случаях имеют вытянутую, либо звездчатую форму и уплощённое ядро.
Непосредственно в составе стромы различаются междольковые соединительнотканные прослойки, берущие начало от капсулы железы, имеющие относительно большую толщину и разделяющие паренхиму железы на отдельные структурные образования — дольки (рис. 2). Следует отметить, что междольковые соединительнотканные прослойки значительно отличаются друг от друга по толщине, в зависимости от топографии. По нашим наблюдениям наиболее массивные соединительнотканные прослойки сосредоточены в центральных отделах околоушной слюнной железы, в месте формирования общего выводного протока и локализации наиболее крупных кровеносных сосудов. Расположенные на периферии органа прослойки соединительной ткани, разделяющие между собой отдельные дольки, имеют значительно меньшую толщину и содержат, соответственно кровеносные сосуды и выводные протоки меньшего диаметра.
Как уже было сказано выше, строма околоушной слюнной железы представлена рыхлой неоформленной волокнистой соединительной тканью, в составе которой, как известно, различают клеточный компонент и межклеточное вещество. Следует отметить, что в междольковой соединительной ткани обнаруживается умеренное количество клеточных элементов, среди которых относительное большинство составляют клетки фибробластического ряда (рис.2.). Среди последних различаются зрелые и молодые (малоспециализированные) фибробласты.
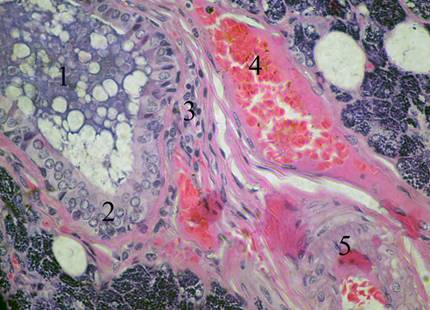
Рис. 2. Междольковая соединительная ткань околоушной слюнной железы. Микропрепарат. Окраска гематоксилин-эозином. Об. 40х., ок. 7х. 1 — просвет крупного медолькового выводного протока; 2 — стенка выводного протока, представленная двухслойным многорядным эпителием; 3 — клеточные элементы фибробластического ряда; 4 — кровеносный сосуд венозного типа; 5 — артериальный кровеносный сосуд
Зрелые фибробласты (существенно преобладающие в количественном отношении) имеют вытянутую, веретеновидную форму, базофильную цитоплазму, в которой располагается светлое, овальной форы ядро, с 1–2 ядрышками. Малоспецилизированные фибробласты, в отличие от описанных выше, имеют несколько меньшие размеры и преимущественно округлые ядра. Кроме перечисленных клеточных элементов в междольковой соединительной ткани, в околососудистых пространствах периодически обнаруживаются расположенные небольшими группками тучные клетки, имеющие неправильную, реже овальную форму, богатое хроматином ядро и характерную специфическую базофильную зернистость в цитоплазме, а также жировые клетки, которые располагались как поодиночке, так и образуют небольшие групповые скопления. Для жировых клеток (адипоцитов) характерно наличие крупной вакуоли, содержащей нейтральный жир, который растворяется в процессе изготовления гистологических препаратов, вследствие чего большая часть цитоплазмы таких клеток представляется «оптически пустой», а ядро смещается на периферию. Следует отметить, что отдельные жировые клетки, а также их групповые скопления в умеренном количестве часто встречаются внутри долек железы, во внутридольковой соединительной ткани, что можно считать, в некотором роде, особенностью строения описываемого железистого органа (рис.3).
Довольно часто в междольковой соединительной ткани нам также приходилось обнаруживать тканевые макрофаги — гистиоциты, клетки удлинённой, либо отросчатой формы, с ядром бобовидной формы. Как известно, данные клеточные элементы являются производными моноцитов и выполняют, в основном, фагоцитарную функцию. В межклеточном веществе междольковой соединительной ткани, среди фибриллярного компонента преобладают коллагеновые волокна, контурирующиеся на микропрепаратах в виде розовых полос или лент.
Как отмечалось ранее, в междольковой соединительной ткани располагаются также кровеносные сосуды, нервные стволики и междольковые выводные протоки. Последние имеют эпителиальную выстилку, которой, в зависимости от диаметра выводного протока, присущи некоторые отличительные особенности. Так, наиболее мелкие из междольковых протоков высланы однорядным эпителием, клетки которого имеют кубическую форму. В более крупных протоках ядра эпителиальных клеток располагаются на разных уровнях, из-за чего он становится многорядным, при этом в нём помимо высоких призматических (главных) клеток имеются мелкие базальные, ядра которых располагаются в непосредственной близости от базальной мембраны (рис.3). Кроме описанных выше двух типов эпителиальных клеток в крупных междольковых выводных протоках изредка встречаются бокаловидные клетки. Общий выводной проток, образованный слиянием крупных междольковых выводных протоков, выслан многослойным кубическим эпителием, а в самом устье — многослойным плоским.
Кровеносные сосуды в междольковой соединительной ткани располагаются обычно попарно, в каждой такой паре на основании особенностей строения стенки представляется возможным различить артериальный и венозный микрососуды. Сосуды артериального типа имеют обычно более толстую стенку, очень часто находятся в спавшемся состоянии, венозные сосуды напротив, характеризуются довольно тонкой стенкой, относительно широким, высланным уплощёнными эндотелиоцитами просветом, в котором довольно часто обнаруживаются форменные элементы крови (рис.3). Изредка, в непосредственной близости от кровеносных микрососудов, визуализировались тонкостенные полостные образование, в просвете которых не встречались какие — либо клеточные элементы. Описанные структуры, по-видимому, являются лимфатическими сосудами, по которым осуществляется отток лимфы от долек околоушной слюнной железы. Нервные стволики на микропрепаратах, окрашенных гематоксилином и эозином, имеют вид волнистых структур неправильной формы, вследствие окрашивания нейролеммоцитов и клеточных элементов оболочек нервов (рис.3).
К стромальному компоненту околоушной слюнной железы кроме междольковых прослоек соединительной ткани относится внутридольковая соединительная ткань. Последняя, по своему строению, не имеет каких- либо принципиальных отличий от междольковой соединительной ткани. Однако следует отметить несколько меньшее содержание в ней коллагеновых волокон и наличие, наряду с описанными выше клеточными элементами, плазматических клеток, которые, как известно, вырабатывают иммуноглобулины, необходимые для реализации защитной функции слюны. Внутридольковая соединительная ткань окружает внутридольковые выводные протоки, среди которых на основании морфологических особенностей представляется возможным различить вставочные и исчерченные протоки (рис.3).
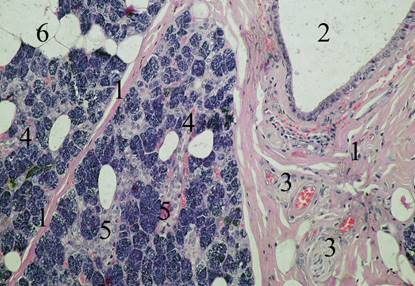
Рис. 3. Строение околоушной слюнной железы. Микропрепарат. Окраска гематоксилин-эозином. Об. 25х., ок. 7х. 1 — прослойки междольковой соединительной ткани; 2 — просвет крупного междолькового выводного протока; 3 — нервные стволики; 4 — вставочные внутридольковые протоки; 5 — исчерченные внутридольковые протоки; 6 — жировые клетки внутри железистых долек
Вставочные протоки представляют собой узкие, практически лишённые просвета, сильно разветвлённые трубочки, расположенные между концевыми отделами и исчерченными протоками. Для вставочных протоков характерна двухслойная эпителиальная выстилка. При этом внутренний слой образуют уплощённые эпителиоциты со светлой цитоплазмой и относительно крупным ядром, а наружный представлен миоэпителиальными клетками, имеющими преимущественно вытянутую, веретеновидную форму. Исчерченные протоки образуются слиянием нескольких вставочных, значительно превосходят последние в диаметре, имеют хорошо выраженный просвет. Периодически в исчерченных протоках определяются, незначительные ампулярной формы, расширения. Как и во вставочных протоках, в исчерченных определятся двухслойная эпителиальная выстилка, однако эпителиоциты, образующие внутренний слой несколько отличаются от описанных выше. Так, последние имеют призматическую форму, оксифильную цитоплазму, в центре которой располагается округлое ядро. На апикальной поверхности описываемых эпителиальных клеток располагаются микроворсинки, в базальных отделах определяется исчерченность, образованная за счёт компактного скопления митохондрий, визуализировать которую представляется возможным при максимальных разрешениях светового микроскопа. Наружный слой, как и во вставочных протоках образуется миоэпителиальными клетками, не имеющими каких-либо морфологических отличий. Во внутридольковой соединительной ткани располагаются также кровеносные микрососуды и нервные стволики, которые по сравнению с таковыми в междольковых прослойках соединительной ткани имеют существенно меньшие размеры.
Особенности структурной организации околоушной слюнной железы при хронической ишемической болезни сердца
В данном разделе будут рассмотрены изменения во внутреннем строении околоушной слюнной железы у лиц, страдавших при жизни ишемической болезнью сердца, при этом по данным патологоанатомического исследования отдельные формы хронической ИБС (кардиосклероз постинфарктный, кардиосклероз атеросклеротический, хроническая аневризма сердца), являлись либо основными, либо фоновыми заболеваниями.
Следует отметить, что у лиц страдавших ишемической болезнью, общий план строения слюнной железы практически не изменяется, однако при более детальном изучении, представляется возможным обнаружить стереотипные изменения во всех её структурных компонентах.
Так при изучении паренхимы околоушной слюнной железы обращает на себя внимание некоторое уменьшение в размерах концевых отделов, при этом сероциты в большинстве наблюдений содержали уменьшенное количество секреторных гранул по сравнению с таковыми у здоровых людей. Данный факт может косвенно свидетельствовать о некотором снижении секреторной функции околоушной слюнной железы у лиц с хронической ишемической болезнью сердца.
Существенные изменения наблюдаются также и в стромальном компоненте железы. Так, в первую очередь следует отметить утолщение междольковых соединительнотканных прослоек, как в центральных, так и в периферических отделах, вследствие чего в околоушной слюнной железе относительно увеличивается содержание соединительной ткани (стромального компонента) и относительно уменьшается количество пренхимы. В самих междольковых соединительнотканных прослойках наблюдается участки с увеличением содержания межклеточного вещества и уменьшением относительного количества клеточных элементов. При этом следует отметить практически во всех наблюдениях значительное увеличение количества жировых клеток, располагающихся преимущественно в виде групповых скоплений. В отдельных случаях последние в междольковых прослойках соединительной ткани образовывали сплошные поля разрастания жировой ткани. Значительное увеличение количества жировых клеток наблюдается также и во внутридольковой соединительной ткани (рис.4).
В междольковых выводных протоках среднего и крупного калибров периодически обнаруживаются участки расширения, которые довольночасто содержали вязкий секрет. Эпителиоциты, образующие внутренний слой стенки выводных протоков на таких участках часто имеют уплощённую, форму, среди них представляется затруднительным идентифицировать отдельные типы эпителиальных клеток. Вокруг описанных расширений междольковых выводных протоков периодически обнаруживаются избыточное разрастание волокнистой соединительной ткани и очаговые инфильтраты с преобладанием лимфоцитов и плазматических клеток.
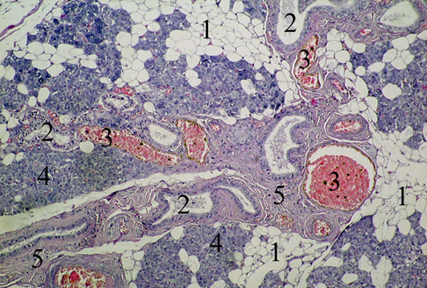
Рис. 4. Строение околоушной слюнной железы при ХИБС. Микропрепарат. Окраска гематоксилин-эозином. Об. 10х., ок. 7х. 1 –поля разрастания жировых клеток; 2 — внутридольковые и междольковые выводные протоки с расширенным просветом; 3 — венозные сосуды с выраженным полнокровием; 4 — концевые отделы; 5 — междольковые прослойки соединительной ткани
Подобные участки расширения междольковых выводных протоков следует расценивать как начальные этапы формирования ретенционных кист в околоушной слюнной железе, так как избыточное разрастание волокнистой соединительной ткани в междольковых пространствах неизбежно приводит к сужению выводных протоков и соответственно, затруднению оттока секрета, что и приводит к формированию кист дистальнее места сужения. Доказательством изложенного выше могут служить обнаруженные нами наряду с участками расширения междольковых протоков, участки сужения просвета последних. Во внутридольковых выводных протоках патологические изменения выражены менее очевидно, хотя следует также отметить периодически обнаруживаемые участки сужения и расширения просвета последних (рис.4,5).
Для венозных сосудов, расположенных в междольковой и внутридольковой соединительной ткани характерно расширение просвета и избыточное содержание в просвете форменных элементов крови, в первую очередь эритроцитов (рис.4). В кровеносных сосудах микроциркуляторного русла периодически обнаруживаются изменения, свидетельствующие о наличие полнокровия, стаза и сладж-феномена, в перивасулярных пространствах имеют место явления повышенной гидратации, мелкоочаговые кровоизлияния, что свидетельствует о повышении проницаемости сосудистой стенки (рис.4,5).
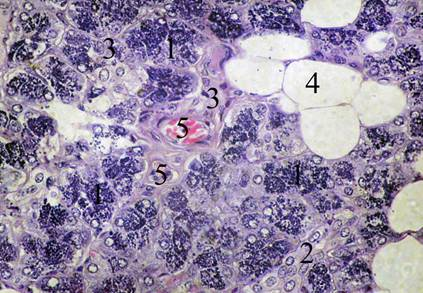
Рис. 5. Строение околоушной слюнной железы при ХИБС. Микропрепарат. Окраска гематоксилин-эозином. Об. 40х., ок. 7х. 1 — концевые отделы; 2 — вставочный внутридольковый проток; 3 — внутридольковая соединительная ткань; 4 — жировые клетки; 5 — кровеносные микрососуды с явлениями полнокровия
Перечисленные выше морфологические изменения следует считать проявлением общего хронического венозного полнокровья, причиной которого, как известно, является хроническая сердечно-сосудистая недостаточность. В мелких артериях и артериолах, расположенных в междольковых прослойках соединительной ткани и внутри железистых долек довольно часто имеет место утолщение стенки и, следовательно, некоторое сужение просвета. Утолщение стенки артериальных сосудов в первую очередь происходит за счёт утолщения (гипертрофии) средней оболочки, образованной, как известно, гладкими миоцитами (рис.6).
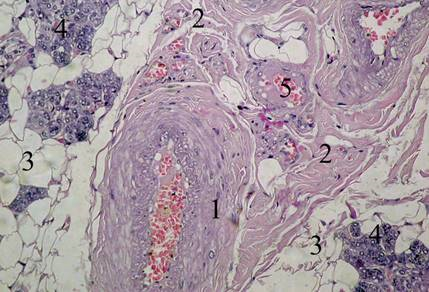
Рис. 6. Строение околоушной слюнной железы при ХИБС. Микропрепарат. Окраска гематоксилин-эозином. Об. 25х., ок. 7х. 1 — артериальный сосуд с утолщённой стенкой и суженным просветом; 2 — междольковая соединительная ткань; 3 — участки скопления жировых клеток; 4 — концевые отделы содержащие сероциты с умеренным количеством зимогенных гранул; 5 –сладжирование форменных элементов в просвете кровеносного микрососуда
Изредка, в отдельных артериальных сосудах имело место отложение под эндотелием бесструктурных, эозинофильных масс, что приводило к значительному сужению просвета сосуда. Данный патологический процесс относится к стромально-сосудистым диспротеинозам и получил название сосудистого гиалиноза. Возможно, утолщение стенок артериол и отдельные случаи описанного выше гиалиноза свидетельствуют о наличии при жизни у таких людей артериальной гипертензии, которая, как известно, является частым спутником ишемической болезни сердца.
Вывод: В изучаемых структурах при хронической ишемической болезни сердца наблюдаются стереотипные изменения, вызванные в первую очередь, гипоксическим состоянием тканей, как следствия хронической сердечно-сосудистой недостаточности.
В околоушной слюнной железе имеют место атрофические изменения паренхиматозного компонента, проявившимся уменьшением размеров концевых отделов и долек железы. В тоже время, происходит увеличение относительного количества стромального компонента, в виде избыточного разрастания волокнистой соединительной и жировой ткани в междольковых прослойках и внутри долек. Вследствие избыточного разрастания соединительной ткани имеет место стенозирование выводных протоков, вследствие чего, дистальнее места сужения происходит расширение выводных протоков.
В венозных кровеносных сосудах наблюдаются явления полнокровия, повышение проницаемости, как следствие общего венозного полнокровия. В артериальных сосудах имеет место утолщение стенки и сужение просвета, что является следствием артериальной гипертензии, часто сопутствующей ишемической болезни.
Литература:
1. Горбачева И. А. Роль сердечно-сосудистой патологии в формировании воспалительно-дегенеративных заболеваний пародонта / И. А. Горбачева, Л. Ю. Орехова, Ю. А. Сычева [и др.] // Пародонтология. –2007. –№ 1 (42). –С.50–58.
2. Бартенева Т. В. Лечение и профилактика заболеваний пародонта у пациентов с ишемической болезнью сердца: автореф.дис. на соискание научн. степени кандидата мед. наук: спец. 14.00.21 — «Стоматология» / Т. В. Бартенева. — Волгоград –2008. –19 с
3. Полторак Н. А. Взаимосвязь воспалительных заболеваний пародонта с ишемической болезнью сердца: автореф. дис. на соискание научн. степени кандидата мед. наук: спец. 14.00.21 -«Стоматология»/ Н. А. Полторак. -М., 2007. –21 с.
4. Лишневская В. Ю. Предикторы развития вторичной аспиринорезистентности у больных ишемической болезнью сердца пожилого возраста / В. Ю. Лишневская, Л. А. Бодрецкая, Н. Н. Коберник, Е. И. Парасюк, И. С. Коренькова, А. Ю. Галецкий, О. В. Коркушко// Тромбоз гемостаз и реология. — 2012. — № 2. — С. 42–49.
5. Bretz W. A., Loesche W. J., Chen Y. M. Minor salivary gland secretion in the elderly // Oral Surg., Oral Med., Oral Pathol, Oral Radiol., Endod. — 2000. — Vol.89,N6. -P. 696–701.
6. Рябушко Н. О. Гістологічна будова слизової оболонки твердого піднебіння в нормі та при ішемічній хворобі серця / Н. О. Рябушко, В. М. Дворник, Г. М. Баля // Український стоматологічний альманах. — 2014. — № 4. — С. 10–13
7. Рябушко Н. О. Ясеневий міжзубний сосочок: гістологічна будова в нормі та при ішемічній хворобі серця / Н. О. Рябушко, В. М. Дворник, Г. М. Баля // Вісник «УМСА» Актуальні проблеми сучасної медицини. — 2014. — Т.14, 4(48). — С.216–218







