Сохранение репродуктивной функции у женщин и мужчин является одной из приоритетных задач современной медицины. Одной из главных причин нарушения репродуктивного здоровья является поражение инфекциями, передающимися половым путем (ИППП).
В настоящее время в мире более 80% женщин страдают ИППП. Очень часто встречаются, так называемые, «немые инфекции», которые являются основной причиной трубного бесплодия. По данным последних исследований частота бесплодия вследствие окклюзии труб при ИППП составляет 12,1%, против 0,9% в контрольной группе, а частота внематочной беременности - 7,8%, против 1,% в контрольной группе. [1,с.18]. Кроме того, определенное место отводится ИППП в возникновении неразвивающейся беременности и прерывания. Несмотря на современные достижения науки и практики в борьбе с инфекциями, проблема лечения и профилактики самих инфекций и их осложнений остается, безусловно, актуальной. Это диктует необходимость изучить последствия ИППП и разработать мероприятия по снижению заболеваемости и профилактике возникновения осложнений.
Целью нашей работы является выявление характера влияния ИППП на репродуктивную функцию женщин, проживающих в г. Астрахань и Астраханской области.
По материалам ЦПС и репродукции г. Астрахани, а также клиники «Мать и дитя» за период с 2008 по 2010 гг., нами была изучена репродуктивная функция 500 женщин, из них у 117 было обнаружено наличие ИППП. В анамнезе ИППП были выявлены у 44 женщин (38%), на момент осмотра у 51 женщины (43,5%), и у 22 женщин (19,5%) ИППП было выявлено как в анамнезе, так и на момент исследования.
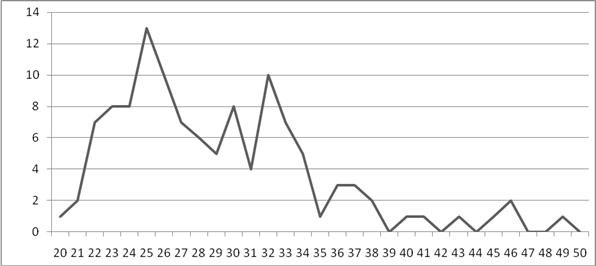
Большинство случаев ИППП пришлись на возраст от 22 до 34 лет. (Рисунок 1).
Рисунок 1. Возраст, исследуемых больных
Из сопутствующих заболеваний наиболее часто встречались хронический гастрит, вегето-сосудистая дистония, хронический пиелонефрит. Из вирусных заболеваний у 1 женщины обнаружен вирус краснухи в период беременности. В 2 случаях женщины были больны токсоплазмозом.
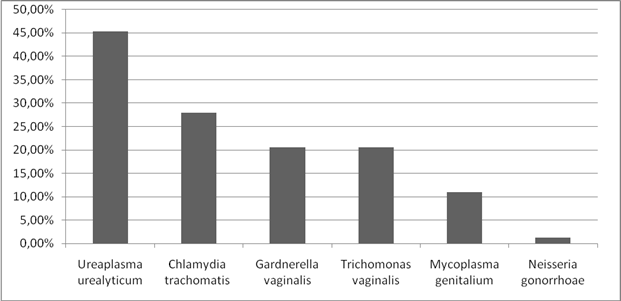
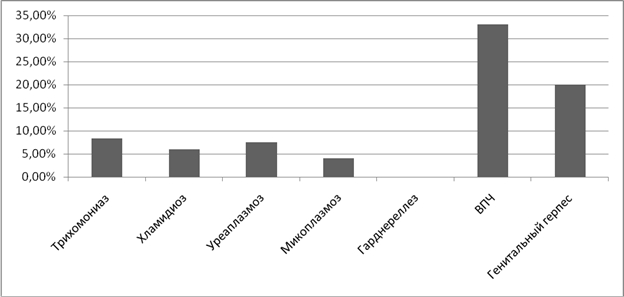
При анализе структуры заболеваемости ИППП у женщин, выявлено, что на I месте стоит заболеваемость уреаплазмозом, что составляет 45,3%. На II месте - заболеваемость хламидиозом 28%. III место разделили трихомониаз и гарднереллез, частота составила по 20,5%. Частота микоплазмоза составила 11 %. А так же был выявлен 1 случай гонореи. (Рисунок 2).
Рисунок 2. Анализ структуры заболеваемости ИППП.
Вирусные инфекции выявлялись реже - ЦМВ был обнаружен у 12 женщин, при чем в 5 случаях сочетался с вирусом простого герпеса 1 и 2 типа, вирусом папилломы человека были заражены 2,6% больных.
Нами было отмечено, что в 48% случаев наблюдалась микст-инфекция. Наиболее часто встречались такие сочетания как трихомониаз и хламидиоз, сочетание микоплазмоза и уреаплазмоза. В 12,8% уреаплазмоз протекал на фоне бактериального вагиноза.
ВПЧ встречался только в сочетании с другими ИППП, с наибольшей частотой у больных с микоплазмозом и уреаплазмозом, а так же у больных с гарднереллезом.
Вирус герпеса 1 и 2 типа в 65% случаев сочетался с ЦМВ.
Анализируя жалобы, предъявляемые больными, при обращении в клинику мы обнаружили следующую закономерность. При гарднереллезе и уреаплазмозе, в большинстве случаев, женщины предъявляли жалобы на обильные бели с неприятным запахом, зуд – 28,2% случаев. Либо инфекции были обнаружены при плановом обследовании у женщин при отсутствии каких-либо проявлений заболевания- 17% случаев.
Женщин, страдающих хламидиозом, трихомониазом и микоплазмозом, чаще беспокоили нарушения менструального цикла (альгодисменорея, гиперполименорея, метроррагия, пройоменорея) – 28,2%, бесплодие- 17%.
Последствия ИППП мы разделили на ранние и отдаленные. К ранним последствиям мы отнесли острые воспалительные заболевания женских половых органов, фоновые заболевания шейки матки, нарушения менструального цикла. К группе отдаленных последствий мы отнесли хронические воспалительные заболевания придатков матки, бесплодие, как первичное, так и вторичное.
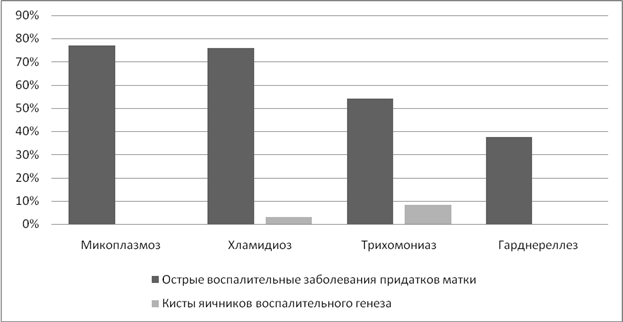
Итак, изучая показатели ранних последствий, получили следующие результаты. Воспалительные заболевания придатков матки наиболее часто выявлялись при микоплазмозе (77%) и хламидиозе (75,8%). При трихомониазе показатель составил 54,2%. (Рисунок 3).
Острые воспалительные заболевания придатков матки стали этиологическим фактором для образования кист яичников у 15,4% женщин при трихомониазе, а при хламидиозе у 4%.
Рисунок 3. Частота острых воспалительных заболеваний придатков матки на фоне ИППП
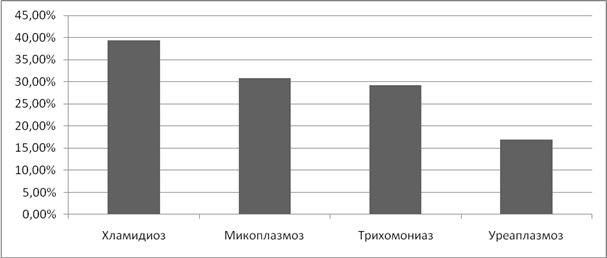
Хроническое течение воспалительных процессов на фоне ИППП чаще отмечалось при хламидиозе, в 39,4% случаев, в 30,8% случаев при микоплазмозе, и в 29,2% случаев после перенесенного трихомониаза. При уреаплазмозе хронизация воспалительного процесса придатков матки наблюдалась реже, в 17% случаев. (Рисунок 4)
Рисунок 4. Частота хронических воспалительных заболеваний придатков матки на фоне ИППП
У 31,6% женщин по результатам гинекологических мазков были выявлены дрожжевые клетки.
Частота возникновения дрожжевого кольпита на фоне микоплазмоза составила 46,2%, при трихомониазе 25%. При уреаплазмозе этот показатель составил 15% и при хламидиозе 12%. В 37,5% кандидоз сочетался с гарднереллезом. (Рисунок 5).
Рисунок 5. Частота дрожжевого кольпита на фоне ИППП
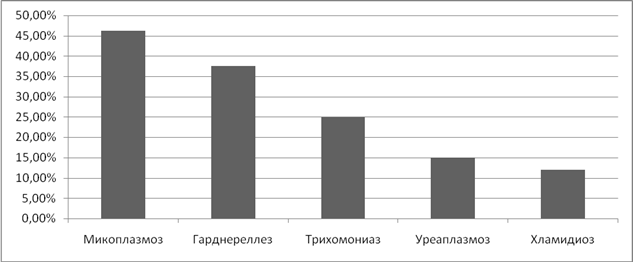
Изучая частоту возникновения фоновых заболеваний шейки матки у женщин, страдающих ИППП мы выявили, что эрозия и эктопия шейки матки встречались с частотой – от 21% при хламидиозе до 15,4% при микоплазмозе. (Рисунок 6)
Рисунок 6. Частота фоновых заболеваний шейки матки при ИППП
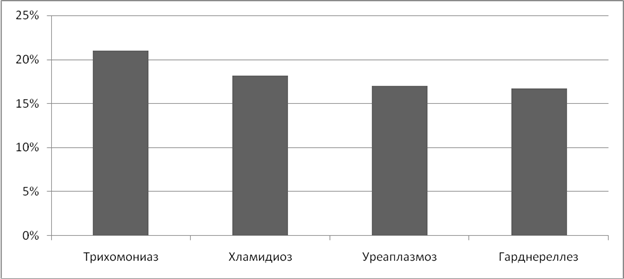
У 28,2% женщин, страдающих ИППП мы выявили нарушения менструального цикла. Чаще всего нарушения встречались при микоплазмозе - 30,8% и гарднереллезе- 25%.(Рисунок 7) С наибольшей частотой предъявлялись жалобы на альгодисменорею - 20,5%, метроррагию - 4,3%, гиперполименоррею - 17%, пройоменоррею - 3,4% случаев.
Рисунок 7. Частота нарушений менструального цикла при ИППП
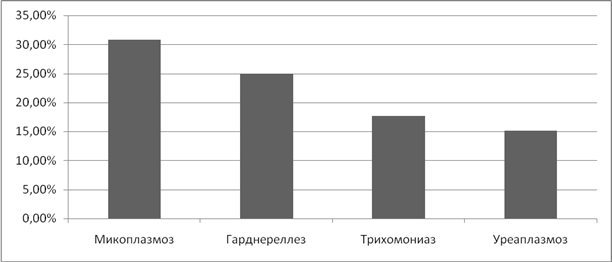
Анализируя частоту возникновения бесплодия, как первичного, так и вторичного, у женщин, которые перенесли ИППП, мы выявили, что самый большой процент пришелся на микоплазмоз- 46,2%, трихоманиаз-41,6% и хламидиоз-33,3%. В 20,7% бесплодие возникло после перенесенного уреаплазмоза. (Рисунок 8).
Рисунок 8. Частота бесплодия при ИППП
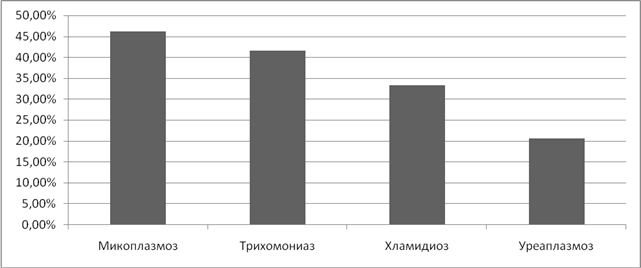
Изучая влияние ИППП на течение беременности, мы отметили, что наиболее часто встречаются угроза прерывания беременности, привычное невынашивание и в послеродовом периоде- послеродовый эндометрит.
При уреаплазмозе угроза прерывания наблюдалась в 17% случаев, при трихомониазе в 12,5%, при микоплазмозе в 7,7%. Самые низкие показатели угрозы прерывания были установлены при хламидиозе и гарднереллезе – 6% и 4,4% соответственно. (Рисунок 9).
Рисунок 9. Частота угрозы прерывания беременности при ИППП
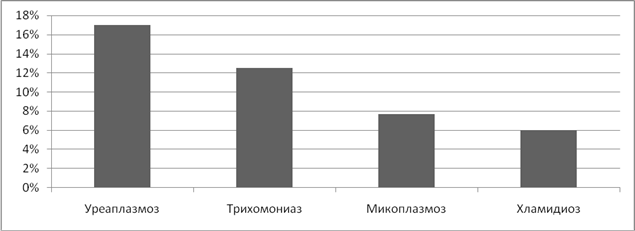
Анализируя частоту возникновения неразвивающейся беременности, было выявлено, что наиболее неблагоприятное влияние оказывает наличие вирусных инфекций, причем, чаще остановка развития беременности наблюдалась в первом триместре беременности. Вирус простого герпеса 1 и 2 типа стал причиной неразвивающейся беременности в 40% случаев. (Рисунок 10).
У одной из беременных женщины, при наличии хламидиоза, уреаплазмоза, микоплазмоза в сочетании с ЦМВ инфекцией мы наблюдали внутриутробное инфицирование плода, приведшее к антенатальной гибели.
Рисунок 10. Частота неразвивающейся беременности при ИППП
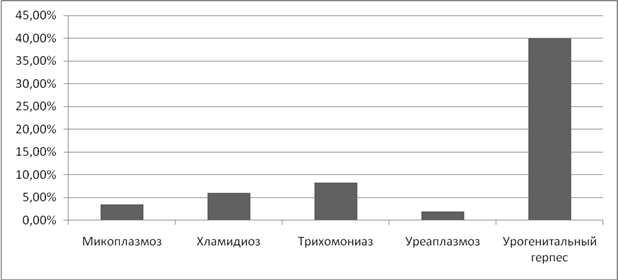
Привычное невынашивание так же оказалось прерогативой вирусных инфекций. Так, при ЦМВ невынашивание составило 33%, а при герпесной инфекции 20%. (Рисунок 11).
Рисунок 11. Частота привычного невынашивания беременности при ИППП
Осложнение в послеродовом периоде- послеродовый эндометрит наблюдался при уреаплазмозе в 1,9% случаев и при микоплазмозе в 7,7 % случаев.
Подводя итог, проведенной нами работы, можно сделать вывод, что, острые воспалительные заболевания придатков матки с достаточно высокой частотой вызывают все ИППП. Хронизация воспалительных процессов придатков матки чаще наблюдалась при микоплазмозе, трихомониазе и хламидиозе. Фоновые заболевания шейки матки встречались при всех ИППП. Нарушения менструального цикла наиболее часто встречались при инфицировании микоплазмозом и гарднереллезом.
Причиной бесплодия чаще становятся такие ИППП, как микоплазмоз, трихомониаз и хламидиоз. Причем, сочетание нескольких инфекций, резко повышает риск развития бесплодия.
Причиной угрозы прерывания чаще становились уреаплазмоз, трихомониаз и микоплазмоз. Неразвивающаяся беременность и привычное невынашивание являлись прерогативой вирусных инфекций.
На сегодняшний день тактика лечения больных с ИППП, остается весьма актуальной проблемой. В схему лечения обязательно входят иммуномодулирующие препараты (Лавомакс, Арбидол, Ликопид); антибактериальные средства (препаратами выбора являются макролиды – Доксициклин, Сумамед, Азитромицин, Юнидокс, Вельпрофен). В качестве препаратов для санации влагалища назначаются Бетадин, Гексикон, Йодоксид; Тержинан эффективен при гарднереллезе. Всем больным должна проводиться витаминотерапия, используются витамины группы Е и В - В1, В6. Немаловажным этапом лечения является назначение НПВС в/м или ректально, используются такие препараты как Диклофенак, Мовалис, Найс, свечи с индометацином. Для улучшения результатов лечения, учитывая частое сочетание ИППП с Г – флорой, назначается Метронидозол и/или Метрогил. При наличии кандидоза местно назначаются Клотримазол, Ливарон; для системного воздействия назначаются Микомакс, Микосист, Дифлюкан, Ирунин. Для повышения эффективности проводимой терапии назначается Генферон, Виферон вагинально. Так же рекомендовано назначение ферментных препаратов- Вобэнзим, Флогэнзим. По показаниям женщинам проводят физиотерапевтическое лечение – электрофорез с сернокислой медью, сернокислым цинком, с салицилатом натрия, переменное магнитное поле, УЗ. Контрольный бак посев на выявленные инфекции проводят через 30 дней. В случае получения отрицательного контрольного результата применяют грязелечение.
Нами было отмечено, что те женщины, которые прошли полноценное лечение с обязательным контрольным гинекологическим мазком, в большинстве случаев избежали отдаленных последствий и сохранили репродуктивную функцию. У женщин, которые по каким-либо причинам, отказались от лечения, в отдаленном периоде чаще наблюдались воспалительные изменения придатков матки, и самым грозным осложнением для них стало бесплодие.
В заключение несколько слов о профилактике. К методам профилактики относится отказ от случайных половых связей, наличие одного полового партнера, использование средств индивидуальной защиты, повышение информативности населения. Каждая женщина, в обязательном порядке должна проходить плановые осмотры гинеколога 1 раз в год. Если обнаружилось наличие ИППП, обязательным является полное обследование полового партнера с совместным лечением. Только при выполнении всех этих условий и своевременное лечение обоих партнеров позволит избежать всех грозных осложнений ИППП, а значит сохранить репродуктивную функцию.
Литература:
1. Краснопольский В.И., Буянова С.Н., Щукина Н.А. Гнойная гинекология – М.: МЕДпресс, 2001 г.
2. Руководство CDC по лечению инфекций, передающихся половым путем, Издательство Медиа Сфера, Москва, 2007.
3. Охапкин М.Б., Хитров М.В., Ильяшенко И.Н. Инфекции передающиеся половым путем – Ярославская государственная медицинская академия, 2000г.
4. Тихомиров А.Л., Сарсания С.И. Воспалительные заболевания женских половых органов. Кафедра акушерства и гинекологии МГМСУ, ЦКБ №1 ОАО «РЖД».







