В последние годы все большое внимание исследователей привлекают к себе новорожденные, извлеченные путем кесарева сечения. Это обусловлено, тем что в целях профилактики материнской и перинатальной смертности в последнее десятилетие наметилась отчетливая тенденция к расширению показаний для абдоминального родоразрешения.
В структуре показаний для абдоминального родоразрешения преобладали показания со стороны матери (около 69 %). Наиболее частыми из них были кровотечения и гестоз. На втором месте стоит показания со стороны плода (около 40 %), общим основанием для которых является снижение родового травматизма для незрелого и маловесного ребенка. В 71 % случаев произведена экстренная операция, в 28,8 %-плановая. Исходы абдоминального родоразрешения были лучше при плановом вмешательстве.
Кесарева сечение принципиально не решает проблемы родоразрешения при недоношенной беременности. Снижая смертность, оперативные родоразрешение мало влияет на заболеваемость недоношенных детей. Операция позволяет существенно снизить влияние ряда интранатальных факторов, но не устраняет таких, которые связаны с незрелостью плода.
Изучение перинатальной заболеваемости у детей, рожденных путем кесарева сечения, свидетельствуют о затяжном периоде адаптационного процесса к внеутробному существованию частых респираторного дистресс синдрома(РДС), хронические гипоксии и асфиксии различной степени тяжести с нарушением мозгового кровообращения.
Некоторые авторы считают, что неврологические расстройства гипоксического характера в 2раза чаще были выявлены у детей, чьи матери были родоразрешены путем повторного кесарева сечения. Поэтому представляется важным изучение распространенности, структуры и клинического течения перинатального поражения нервной системы(ППНС) у новорожденных, рожденных путем повторных операции кесарева сечения.
Цель исследования: Изучить факторы риска и перинатальную патологию новорожденных, родившихся от матерей с рубцом на матке.
Материалы иметоды исследования: Нами проведен анализанамнеза50рожениц, родивших оперативным путем, и оценены результаты клинических и функциональных исследований их новорожденных, которые были подразделены на 2 группы: 1гр-новорожденные, родившиеся от матерей с рубцом на матке путем операции кесарево сечения (30) в плановом и экстренном порядке новорожденных, 2-гр родившихся первичным оперативным путем(20).
Результаты обсуждения: При анализе историй родов было установлено, что возраст пациенток варьировал от 16лет до 45 лет. Средний возраст составил 30 лет. Первородящих женщин среди 1ой группы не наблюдалось, среди 2ой группы было (12), повторнородящих- (38).
Среди обследуемых новорожденных наибольшую часть из них составили новорожденные с гестационным возрастом 33–37 недели (44 %), с гестационным возрастом 28–32 недели (40 %) и в 2,7 раза меньше были новорожденные с гестационным возрастом 38–40 недель (16 %). Новорожденных I группы с гестационным возрастом 28–32 недели составило-43,3 %, а во II группе-35 %. Количество детей с гестационным возрастом 33–37 недель в I группе было -40 %, а во II — 50 %. Наименьшее количество детей составили дети с гестационным возрастом 38–40 недели, соответственно 16,7 % и 15 %.
Таблица 1
Анализ экстрагенитальных патологий среди обследуемых групп
|
Нозология |
I группа(n=30) |
II группа (n=20) |
Всего (n=50) |
|||
|
Abs |
% |
Abs |
% |
Abs |
% |
|
|
Анемия I-II ст. |
12 |
40 |
11 |
55 |
23 |
46 |
|
Нефропатия |
6 |
20 |
3 |
15 |
9 |
18 |
|
ОРВИ |
12 |
40 |
11 |
55 |
23 |
46 |
|
Гипертония |
9 |
30 |
4 |
20 |
13 |
26 |
|
Эндокринопатия |
3 |
10 |
2 |
10 |
5 |
10 |
|
Миопия |
2 |
6,7 |
- |
- |
2 |
4 |
|
Сердечная патология |
2 |
6,7 |
2 |
5 |
4 |
8 |
|
Прочие |
7 |
23,3 |
4 |
20 |
11 |
22 |
Среди экстрагенитальных заболеваний у матерей, обследуемых новорожденных превалировало анемия 23 (40 %), острые респираторные заболевании 23 (40 %), гипертония 13 (26 %), нефропатия 9 (18 %), эндокринопатия 5 (10 %), миопия 2 (4) и прочие заболевании 11 (22).
В экстренном порядке прооперированы (22) рожениц, в плановом порядке (28) рожениц. Показаниями к кесарева сечению были: преэклампсия 30 (20 %), преждевременное излитие вод 3 (6 %), предлежание плаценты 4 (8 %), рубец на матке 30 (60), тазовое предлежание 2 (4), миопия высокой степени 4 (8 %), крупный плод 10 (20 %).
Для оценки тяжести асфиксии новорожденного единственным визуальным методом является шкала Апгар. В 1группе у 4 (13,3 %) детей, во 2ой группе у 10 (50 %) детей по шкале Апгар была оценка в 6–7 б, это свидетельствует о легком поражении ЦНС. Оценка в 4–5б выявлено 10 (50 %) и 4 (13,3 %) случаях соответственно, которая свидетельствует о поражении ЦНС средней степени тяжести. Поражение тяжелой степени ЦНС составило 3 (10 %) и 1 (3,3 %) аналогично.
Среди ранней неонатальной заболеваемости наиболее часто встречались пневмония-34(68 %), ВУИ-23 (46 %), ЗВУР-20 (40 %), СДР-18 (36 %), а также ВПР-8 (16 %), парез кишечника-7 (14 %), анемия-5 (10 %), БЛД-4 (8 %), ДВС-4 (8 %), ретинопатия-3 (6 %). Среди детей, извлеченных при повторной операции кесарево сечение частота ранней неонатальной заболеваемости достоверно превышало этот показатель (p˂0,01) у детей второй группы. Особого внимания заслуживал тот факт, что при повторной операции кесарево сечение наблюдалось большая частота пневмонии (70 %), пневмопатий с синдромами дыхательных расстройств (40 %), ЗВУР (43,3 %), чем при первой операции кесарево сечение пневмонии (65 %), пневмопатий с синдромами дыхательных расстройств (30 %), ЗВУР (35 %). Ранняя неонатальная смертность среди новорожденных, извлеченных при повторной операции кесарево сечение составило 6,7 %, а при первой операции кесарево сечение не наблюдалось.
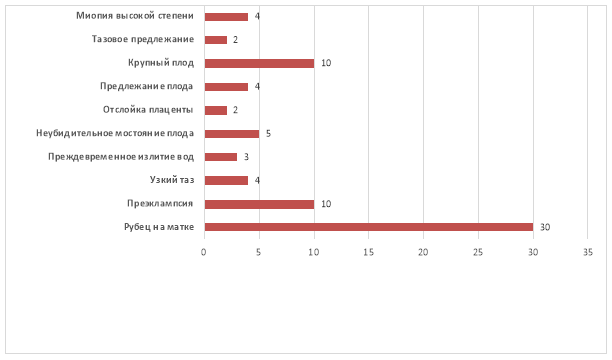
Рис. 1. Основные показания к кесареву сечению
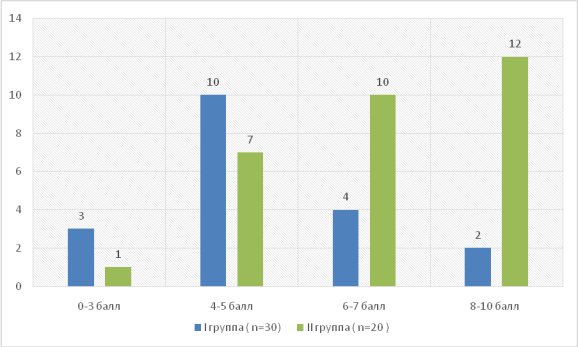
Рис. 2. Оценка по шкале Апгар I и II групп
Таблица 2
Показатели ранней неонатальной заболеваемости
|
Ранняя неонатальная заболеваемость |
I группа(n-30) |
II группа(n=20) |
Всего (n=50) |
|||
|
abs |
% |
abs |
% |
abs |
% |
|
|
ЗВУР |
13 |
43,3 |
7 |
35 |
20 |
40 |
|
СДР |
12 |
40 |
6 |
30 |
18 |
36 |
|
Пневмония |
21 |
70 |
13 |
65 |
34 |
68 |
|
ВПР |
6 |
20 |
2 |
10 |
8 |
16 |
|
ДВС |
4 |
13,3 |
- |
- |
4 |
8 |
|
Анемия |
3 |
10 |
2 |
10 |
5 |
10 |
|
ВУИ |
16 |
53,3 |
7 |
35 |
23 |
46 |
|
Ретинопатия |
2 |
6,7 |
1 |
5 |
3 |
6 |
|
БЛД |
2 |
6,7 |
2 |
10 |
4 |
8 |
|
Парез кишечника |
5 |
16,7 |
2 |
10 |
7 |
14 |
Таблица 3
Показатели нейросонографии (НСГ) обследуемых новорожденных
|
Признаки НСГ головного мозга |
I гр. (n=30) |
II гр. (n=20) |
Всего (n=50) |
|||
|
Abs |
% |
Abs |
% |
Abs |
% |
|
|
16 |
53,3 |
5 |
25 |
21 |
42 |
|
-Церебральная ишемия I ст. |
8 |
26,7 |
1 |
5 |
9 |
18 |
|
-Церебральная ишемия II ст. |
7 |
23,3 |
3 |
15 |
11 |
20 |
|
-Церебральная ишемия III ст. |
1 |
3,3 |
1 |
5 |
2 |
4 |
|
3 |
10 |
4 |
20 |
7 |
14 |
|
-ВЖК I ст. |
1 |
3,3 |
2 |
10 |
3 |
6 |
|
-ВЖК II ст. |
- |
- |
1 |
5 |
1 |
2 |
|
-ВЖК III ст. |
1 |
3,3 |
1 |
5 |
2 |
4 |
|
-субарахноидальное кровоизлияние |
1 |
3,3 |
- |
- |
1 |
2 |
|
2 |
6,7 |
1 |
5 |
3 |
6 |
Данные НСГ обследуемых новорожденных показали, что у основного контингента детей, родившихся путем КС наблюдались гипоксически ишемические поражения ЦНС (42 %), церебральной ишемией I степенью 9 (18 %) детей, II степени 11 (20 %) и III степени 2 (4 %). Гипоксически геморрагические поражения наблюдались в три раза меньше, что составило 6 (14 %) новорожденных детей. У наиболее большего количества новорожденных наблюдалось ВЖК I степени 3 (6 %) и ВЖК III степени 2 (4 %). Среди новорожденных I группы — 53,3 % составили гипоксически геморрагические поражения ЦНС, которые проявлялись чаще церебральной ишемией I степени 26,7 %, церебральной ишемией II степени 23,3 % и в единичных случаях церебральной ишемией III степени (3,3 %).
Гипоксически геморрагические поражения более часто наблюдалось у новорожденных II группы и наиболее часто наблюдались ВЖК I степени 10 %.
Перивентрикулярная лейкомаляция наблюдалось у 6 % новорожденных детей, причем частота встречаемости в Iгруппе было в 1,3 раза чаще (6,7 %).
Из вышеуказанных данных следует, что показаниями к кесарева сечению в основном были преэклампсия и рубец на матке. Наибольшее количество детей было с гестационным возрастом 33–37 недель. Из них2/3 новорожденных имели перинатальную патологию. У женщин 1ой группы чаще рождались дети с тяжелой и средне тяжелой асфиксией и с перинатальной патологией гипоксически ишемическим поражением головного мозга.
Новорожденные, извлеченные при повторных операциях кесарева сечения, составляют “группу риска” в возникновении у них осложнений в неонатальном периоде.
Тяжесть состояние новорожденных, родившихся путем повторных операций кесарево сечение возможно обусловлена в основном за счет перенесенной внутриутробной и интранатальной, акушерко-соматической патологией матерей, которое способствовало к появлению различных перинатальных проявлений и неонатальной заболеваемости в ранней период.
Литература:
- Абрамченко В. В., Шамхалова И. А., Ланциев Е. А., Кесарева сечение в перинатальной медицине: руководство для врачей. СПб: «ЭЛБИ-СПб», 2005
- Болоткова Р. А., Болоткова Р.А, Рюмина И. И., Кузнецов В. П. Влияние различных способовродоразрешения на течение периода ранней адаптации у недоношенных новорожденных. Рос. вест. перинатол. и педиатрии. М., 2003; 6:16–20.
- Фаткуллин И. Ф., Галимова И. Р. Федотов С. В., и др. Кесарево сечение при недоношенной беременности. АКУШЕРСТВО И ГЕНИКОЛОГИЯ, 2009, № 3; 46.
- Кулманов Т. Е., Миреев А. Э. Перинатальна патология новорожденных, родившихся путем операции кесарева сечения. Вестник врача общей практики. Самарканд, 2003; Спец.вып.,ч.III, (3): 340–341.
- Савелева Г. М., Трофимова О. А. Роль кесарева сечения в снижении перинатальной смертности и заболеваемости доношенных детей. Акушерство и гинекология. 2008;:20–23.
- Чернуха Е.А,, Ананьев Е. В. Травматические повреждения плода при кесеревом сечении и меры их профилактики. Акушерство и гинекология 2009;462–64.
- Casey B. M., Mclntire D. D. The continuing value of the Apgar score for the assessment of newborn infants. N Engl J Med 2001;344:467–471/
- Gori F, Pasqualucci A, Corradetti F, et.al. Maternal and neonatal outcome after cesarean section: the impact ofanesthesia. J Maternal Fetal Neonatal Med. 2007; 20:53–57.







