Ключевые слова: cаркома Капоши, аспергиллома, ВИЧ-ассоциированные заболевания.
Введение. Согласно гистологической классификации опухолей ВОЗ саркома Капоши (СК) – злокачественная опухоль мезенхимального происхождения, генез которой, вероятнее всего, связан с элементами сосудистой стенки [7, с. 427]. СК характеризуется аномальным ангиогенезом, пролиферацией веретенообразных опухолевых клеток, формирующих структуры, напоминающие порочно развитые капилляры. В строме опухоли может отмечаться очаговая лимфоцитарная инфильтрация [1, с. 312], [2, с. 900]. Различают следующие клинические формы СК: эпидемическая (ассоциированная со СПИДом), классическая (европейская; связанная с генетической предрасположенностью), иммуносупрессивная (обусловленная длительным приемом иммуносупрессоров), эндемическая (распространена среди жителей Центральной Африки [6, с. 565]. Средний возраст больных классической формой СК составляет в Европе 50–70 лет, в Африке – 30-40 лет, в США – 60-70 лет [3, с. 105]. Сочетание ВИЧ инфекции с СК рассматривается как 4Б стадия, согласно классификации ВИЧ инфекции по В. И. Покровскому (2001). Для этой стадии заболевания ВИЧ-инфекции уровень CD4-лимфоцитов составляет 0,35-0,2×109/л (Norma: 0,6–1,2×109/л). При усугублении иммунодефицита (ИД) и развитии 4В стадии, для которой характерен уровень CD4-лимфоцитов менее 0,2×109/л, возможно появление аспергиллеза [8, с. 463].
Аспергиллез (А)- грибковое поражение органов и тканей, вызванное Aspergillus fumigatus. По частоте локализации поражения данным заболеванием на первом месте стоит поражение лёгких (90%), затем миндалин (5-7%) и придаточных пазух носа. Чаще всего А возникает на фоне хронических заболеваний, сопровождающихся резким угнетением иммунного статуса. Наиболее часто А сочетается с такими заболеваниями, как туберкулёз, бронхоэктатическая болезнь, онкопатология [4, с. 25], [5, c. 316].
Среди клинических форм аспергиллеза лёгких выделяют: 1) неинвазивную форму– аллергический трахеобронхит и аспергилома; 2) инвазивную форму в виде локального поражения легких, диффузного поражения легких, или язвенного трахеобронхита; 3) генерализованную форму, при котором помимо лёгких могут поражаться миндалины, носовые пазухи, центральная нервная система, почки, печень, кожа;
Основным фактором риска возникновения и развития аспергиллёза также является значительное снижение иммунитета. Согласно классификации ВИЧ-инфекции по В.И. Покровскому (2001г) развитие грибкового поражения органов и тканей соответствует именно 4-В стадии ВИЧ-инфекции.
В связи со сложностью и большой ответственностью при даче морфологического заключения на основании биопсийного материала ВИЧ-маркерных заболеваний больным с отрицательными результатами иммуноблоттинга на ВИЧ, приводим 2 собственных клинических наблюдения.
Клинический случай.
Наблюдение 1.
В сентябре 2014 года больной В., 68 лет был оперирован в хирургическом отделении БСМП №1 по поводу предполагаемой кератопапилломы правой стопы. Гистологическое заключение №59828-59829 от 11. 09. 2014 г. - дерматофиброма.
В сентябре 2015 года вновь обратился в ГБУ РО «Онкологический диспансер» С жалобами на образование на коже правой стопы. На месте удаленной опухоли вновь появилось образование в виде серовато-бурой, безболезненной, быстрорастущей бляшки диаметром 1 см., которое также было удалено.
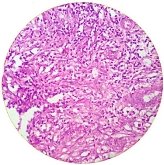 Гистологически опухоль состояла из веретенообразных клеток с полиморфными гиперхромными ядрами. Встречались одиночные патологические митозы. Опухолевые клетки формировали мелкие щелевидные пространства, в которых местами определялись эритроциты, что напоминало примитивно развитые капилляры. В строме опухоли местами отмечалась не резко выраженная лимфоцитарная инфильтрация (рис. 2). В эпидермисе над опухолью гиперкератоз и паракератоз эпителиоцитов (рис. 1).
Гистологически опухоль состояла из веретенообразных клеток с полиморфными гиперхромными ядрами. Встречались одиночные патологические митозы. Опухолевые клетки формировали мелкие щелевидные пространства, в которых местами определялись эритроциты, что напоминало примитивно развитые капилляры. В строме опухоли местами отмечалась не резко выраженная лимфоцитарная инфильтрация (рис. 2). В эпидермисе над опухолью гиперкератоз и паракератоз эпителиоцитов (рис. 1).
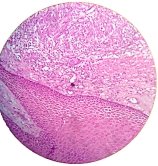 Рисунок 1 Рисунок 2
Рисунок 1 Рисунок 2
Анализ крови больного на ВИЧ был отрицательным. Несмотря на это, с учетом первично удаленной опухоли, а также наличия раннего рецидива опухоли в том же месте, была заподозрена СК. Для уточнения диагноза дополнительно было проведено иммуногистохимическое исследование (ИГХ) с антителами к CD 34, CD3, CD31, HSV8, Ki67, Act1A4. Выявлено, что эндотелиоцитах многочисленных сосудов положительная реакция с CD34, CD31; в опухолевых клетках положительная реакция на актин; в 20-30% ядер окрашивались на Ki67, что свидетельствовало о высокой пролиферативной активности опухоли. В ядрах многих клеток также выявлялись включения HSV8. В лимфоидных инфильтратах преобладали T-лимфоциты (CD3+).
На основании полученных данных было сделано заключение, что морфология и иммунофенотип опухоли соответствует СК и в настоящее время имеет место ее рецидив.
Наблюдение 2.
Больная М., 56 лет, поступила в специализированную туберкулезную больницу Ростовской области 6.10.2015 с жалобами на общую слабость, кровохарканье, повышение температуры тела до 38°C, плохой аппетит. На основании клинических и рентгенологических данных был выставлен диагноз прогрессирующего фиброзно-кавернозного туберкулёза лёгких.
Впервые туберкулёз лёгких был установлен в 1994г, больная лечилась стационарно и амбулаторно. В 2009г отмечался рецидив заболевания. На момент настоящего поступления состояние больной расценивалось как средней тяжести. Аускультативно в лёгких на фоне ослабленного дыхания выслушивались мелкопузырчатые хрипы. 29.10.2015, с подозрением на наличие туберкуломы в верхней доле правого лёгкого, была выполнена резекция I-II сегмента правого легкого. Макроскопически в удалённой части лёгкого обнаружилась субплевральная полость диаметром 2,5см с дряблыми стенками серовато-желтого цвета, внутри которых находились серовато-белые суховатые массы. На остальном протяжении легочная ткань темно-красная, маловоздушная, без каких-либо других патологических изменений.
Гистологически (№2592-2597) в удаленной части лёгких отмечено большое количество нитчатых септированных грибов с дихотомичными концевыми отделами (аспергилл), располагавшихся среди некротических масс казеозного некроза и окруженных спавшейся легочной тканью (Рис.3, Рис.4).
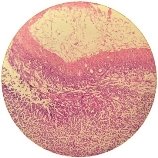
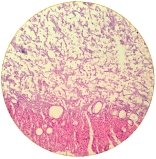
Рисунок 3 Рисунок 4
Морфологических изменений, характерных для туберкулёзного поражения в удалённой части лёгкого не обнаружено. Гистологический диагноз был сформирован как аспергиллома лёгкого. Результат иммуноблотта крови на ВИЧ у больной был отрицательным. Несмотря на проводимое лечение, состояние больной прогрессивно ухудшалось, и спустя месяц после операции больная скончалась.
На аутопсии легкие были деформированы, плотные, маловоздушные, красновато-бурого цвета. На этом фоне в верхней и средней доле справа определялись многочисленные очаги серовато-белого цвета творожистого вида от 0,3 и 0,5 до 2,5-3,5 см в диаметре. В некоторых из этих очагов в центре фрмировались щелевидные полости распада. Количество и размер данных очагов в лёгких убывало сверху вниз. Нижние доли легкого были темно-красные, без явных очагов некроза. При гистологическом исследовании помимо множественных очагов казеозного некроза были обнаружены гигантоклеточные и лимфо-эпителиоидные туберкулёзные бугорки. В некротических массах при окраске по Цилю-Нильсену выявлялись эозинофильные палочки, морфологически сходные с BK.
Данная ситуация была расценена как сочетанное поражение лёгких (диссеминированный туберкулёз + аспергиллёз) у больной с ослабленным иммунитетом, но при отрицательном анализе крови на ВИЧ.
Выводы. ВИЧ-инфекция выявила множество ВИЧ-оппортунистических заболеваний, среди которых наиболее часто встречаются СК и А. За последние годы возросло количество иммунодефицитных синдромов, связанных с хроническими заболеваниями, при которых встречаются ВИЧ-ассоциированные заболевания при отсутствии антител к ВИЧ.
Описанные случаи позволяют сделать вывод о сложности диагностики ВИЧ-ассоциированных заболеваний у больных с отрицательным результатом крови на ВИЧ. В некоторых случаях для уточнения диагноза требуется дополнительное проведение иммуногистохимиеского и гистохимического исследований для постановки диагноза.
Литература:
- Guidelines on the treatment of skin and oral HIV-associated conditions in children and adults. – URL: http://apps.who.int/iris/bitstream/10665/136863/1/9789241548915_eng.pdf?ua=1&ua=1 (датаобращения: 08. 10. 2015).
- Патологическая анатомия. Атлас. / О.В. Зайратьянц и др.; ред. Зайратьянц О.В. - М.: ГЭОТАР-медиа, 2012. - 960 с.
- Mohanlal, R.D. Kaposi's sarcoma, a South African perspective: Demographic and pathological features. / R.D. Mohanlal, S. Pather // Afr. Med. J. – 2015. - № 105 (5). –Р. 375-378.
- Pratap, H. Surgical Treatment of Pulmonary Aspergilloma: A Series of 72 Cases / H. Pratap, R.K. Dewan, L. Singh [et al.] // The Indian J. of Chest Diseases & Allied Sci. — 2007.— Vol. 49.— P. 23–27.
- Riscili, B. P. Noninvasive pulmonary Aspergillus infections / B.P. Riscili, K.L. Wood // Clin. Chest Med. — 2009. — Vol. 30. — P. 315–335.
- Лечение ВИЧ-инфекции: учебник / К. Хоффман [и др.]; ред. К. Хоффмана. – Flying Publisher, 2005. – 565 с.
- World health organization classification of tumors: Pathology and Genetics of Tumours of Soft Tissue and Bone / ред. D.M. Christopher Fletcher, K. Krishnan Unni, Fredrik Mertens. - Lyon: IARCPress, 2002. - 427 с.
- Инфекционные болезни и эпидемиология / В.И.Покровский [и др.]. – М.: ГЭОТАР-медиа, 2007. - 463 с.







