Актуальность. Невынашивание беременности — проблема, значение которой не только не уменьшается со временем, но, пожалуй, даже возрастает. Среди различных форм невынашивания беременности особое место занимает несостоявшийся выкидыш, то есть гибель эмбриона или плода в раннем сроке с длительной задержкой его в полости матки — неразвивающаяся беременность (далее НБ) [1,2].
Длительная задержка погибшего эмбриона (плода) в матке на фоне угнетения её сократительной деятельности сопровождается высоким риском развития инфекционных и гемостазиологических осложнений и может явиться причиной материнской смертности [1,2].
В МКБ-10 введена специальная рубрика: «Беременность с абортивным исходом» (О 05), в которой выделены формулировка и код отдельных форм ранней патологии беременности. Согласно данной классификации, погибшее плодное яйцо — анэмбриония — представляет собой пустой зародышевый мешок вследствие аплазии или ранней резорбции эмбриобласта. Несостоявшийся выкидыш (погибшее плодное яйцо) — ранняя внутриутробная гибель и задержка плода в полости матки (О 02.0).
Удельный вес данной патологии в структуре репродуктивных потерь довольно высок: 10–20 %.
Выделяют критические периоды во время беременности, в которые плодное яйцо, эмбрион, плод особенно уязвимы для неблагоприятных воздействий: период имплантации (7–12 день), период эмбриогенеза (3–8 недель), период формирования плаценты (до 12 недель), период формирования важнейших функциональных систем плода (20–24 недель). Внутриутробная задержка погибшего плода или эмбриона является основной причиной возникновения синдрома мертвого плода [1,2].
Актуальность данной проблемы диктует необходимость изучить причины и разработать мероприятия по снижению и профилактике развития.
Цель работы
Выявить этиологические факторы неразвивающейся беременности у жительниц Талгарского района Алматинской области Республики Казахстан.
Материал иметоды исследования
Из 525 пациенток, получавших лечение в отделении гинекологии ГКП на ПХВ ЦРБ Талгарского района за период с января поноябрь месяцы 2014г.
Из них у 90 (17,14 %) имело место наличие НБ.
НБ отмечена в анамнезе у 9 из них (10 %).
В 1,11 % случаях неразвивающаяся беременность диагностирована после экстракорпорального оплодотворения.
Возраст пациенток колебался от 19 до 45 лет, но наибольший удельный вес НБ отмечен в возрасте от 23 до 31 лет и в среднем составил 26,84. В исследуемой группе НБ встречалась в сроках от 3 до 18 недель, при этом в 86 % случаев она выявлена в сроках от 5 до 10 недель беременности. 26,6 % пациенток являлись служащими, 29,55 % — рабочие, 1,11 % — учащаяся вуза, 44,4 % из них не работали.
Подавляющее большинство больных начали жить половой жизнью с 18–20 лет, лишь у одной пациентки имело место ранняя половая жизнь (15 лет).
Из гинекологических заболеваний в анамнезе бесплодие выявлено у 4 (4,4 %) пациенток, эрозия шейки матки — 16 (17,8 %), воспалительные заболевания женских половых органов — 3 (3,3 %), эндометриоз — 1 (2,2 %), миома матки — 1 (2,2 %), кисты яичников — 1 (2,2 %), апоплексия яичника — 1 (2,2 %) случай.
Из методов контрацепции 6,66 % пациенток выбрали внутриматочную спираль на различные сроки, 2,22 % барьерные методы (презерватив), 1,11 % — комбинированные оральные контрацептивы. А остальные 79 % по данным истории болезнейне применяли никаких методов контрацепции. (Диаграмма № 1)
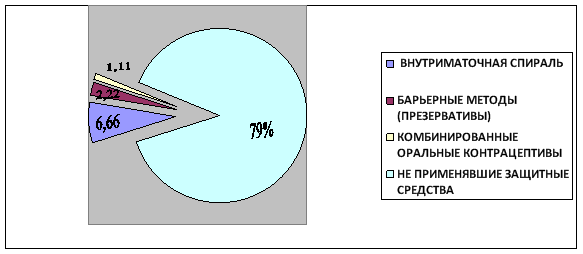
Рис. 1.
При оценке клинических данных наиболее часто отмечались жалобы на тянущие боли внизу живота, а у части пациенток жалобы отсутствовали, и диагноз «Неразвивающаяся беременность» был поставлен только по результатам ультразвукового исследования (УЗИ).
В остальных случаях поводом для обращения к гинекологу были кровянистые выделения из половых путей. При осмотре у 60 % женщин имело место несоответствие размеров матки сроку беременности, что свидетельствовало о длительной задержке погибшего эмбриона. Во время поступления у большинства беременных выявлены явления кольпита (17–18,9 %), цервицита (9–10 %), эрозия шейки матки (13–14,4 %).
Таблица 1
Репродуктивная функция упациенток снеразвивающейся беременностью:
|
НБ n=90 |
|
|
Аборты общее количество 2 и более |
29 (32, 2 %) 5 (17,2 %) |
|
Самопроизвольные выкидыши |
|
|
общее количество повторные |
24 (26,7 %) 4 (16,7 %) |
|
Внематочная беременность |
2 (2,2 %) |
В 16,66 % случаев, был выставлен диагноз привычное невынашивание беременности.
У пациенток исследуемой группы в предыдущих родах были отмечены осложнения родовой деятельности и течения послеродового периода — из 130 родов, только 112 (86,15 %) завершились без осложнений, а 9,2 % пациенток родоразрешены путем операции кесарево сечение (по поводу угрожающего состояния плода, крупного плода, несоответствия размеров таза и головки плода, с целью остановки кровотечения, и т. д.), в 1,54 % имели место преждевременные роды, в 3,07 % случаев послеродовый период осложнился кровотечением.
При анализе данных о перенесенных заболеваниях (ветряная оспа, краснуха, корь, вирусный паротит, гепатит А и др.) в исследуемой группе и у больных достоверного статистического различия выявлено не было.
Обращает на себя внимание увеличение удельного веса сочетанной сопутствующей соматической патологии у женщин репродуктивного возраста. При этом в каждой исследуемой группе у пациенток было зарегистрировано от 1 до 5 экстрагенитальных заболеваний. По данным многих авторов экстрагенитальные заболевания способствуют снижению иммунологической защиты, увеличивают вероятность соматической мутации клеток, повышают риск развития НБ [4,6].
К сожалению, данное исследование не могло показать, что явилось истинной причиной неразвивающейся беременности.
При обнаружении НБ всем пациенткам было проведено медикаментозное прерывание беременности, и лишь некоторым из них была проведена эвакуация плодного яйца путем инструментального опорожнения полости матки — кюретажем или вакуум-аспирацией.
Было проведено гистологическое исследование в 15 (16,7 % от общего количества пациенток) случаях, при которых выкидыш произошел в сроке до 12 недель беременности. Из них в 12,2 % морфологической картиной явилась очаговая лейкоцитарная инфильтрация, что свидетельствует о воспалительном поражении, то есть причиной возникновения НБ послужил инфекционный фактор. Все пациентки со сроком беременности более 12 недель забирали плод для дальнейшего захоронения по религиозным соображениям.
Клинический пример
Пациентка А., 37 лет, истории болезни № 9949, без сопутствующей генитальной и экстрагенитальной патологии, в анамнезе наблюдались 3 случая НБ в сроках до 12 недель.
На момент обследования пациентка находилась в стационаре с угрозой прерывания вновь наступившей беременности. Анализы на все существующие инфекции, передающиеся половым путем, были отрицательными. Пациентка в удовлетворительном состоянии выписана домой. Через неделю после УЗИ скрининга в 13–14 недель данная пациентка повторно поступила, но уже с замершей беременностью. От гистологического исследования отказалась.
Выводы
На основании приведенного анализа, можно сделать вывод, что неразвивающаяся беременность является достаточно серьезной патологией. При ее формировании необходимо провести углубленное обследование пациентки для выяснения причины гибели эмбриона.
Для уменьшения вероятности действия возможных повреждающих факторов на течение беременности необходимо проводить [7]:
скрининговое обследование, включающее обследование на инфекции, передающиеся половым путем, потому что по результатам ретроспективного анализа и гистологического исследования соскоба из полости матки у пациенток ЦРБ Талгарского района частой причиной явились ИППП;
проведение медико-генетического консультирования с целью выявления групп риска по врожденной и наследственной патологии;
при наличии эндокринных причин невынашивания следует подобрать соответствующую коррегирующую гормональную терапию;
выявление различных аутоиммунных нарушений и их коррекция;
при беременности показано УЗИ, определение в сыворотке крови маркеров возможных нарушений развития плода (α — фетопротеин, хорионический гонадотропин, РАРР-А тест);
по показаниям проводить инвазивную пренатальную диагностику (биопсию хориона,амниоцентезиликордоцентез);
при инфекционном процессе проводить противовоспалительную терапию в сочетании с иммунокорректорами, нормализацию нарушений свертывающей системы крови и профилактику плацентарной недостаточности;
при внутриматочной патологии показанагистероскопия (гистерорезектоскопия);
необходимо более ответственно относиться к будущей беременности!
При выполнении указанных мероприятий и правильном ведении таких пациенток повышается вероятность наступления нормальной беременности.
Литература:
- Савельева Г. М. Акушерство// М., 2000, стр.785
- Сидельникова Е. М. Привычная потеря беременности// М., 2005, стр. 124
- Юрковский О. И., Грицюк А. М. Клинические анализы в практике врача// Техника, Киев, 2000, стр. 169.
- Гилязутдинов И. А., Гилязутдинова Ш. З. Нейроэндокринная патология в гинекологии и акушерстве//, Руководство для врачей/ Казань «Медицина», 2004, стр. 323.
- Вики Е. Нобль, Брет Нельсон, Николас Сутингко А. // УЗИ при неотложных и критических состояниях, Практическое пособие, 2009, стр. 236.
- Новак Э.под редакцией Берека Дж., Адаши И., Хилард П.// Гинекология, Москва 2002, стр. 522.
- Протоколы диагностики и лечения МЗ РК, 2010.







