Острые кишечные инфекции являются одними из наиболее частых инфекционных заболеваний у детей. Не смотря на то, что ведущим этиологическим фактором являются вирусы, имеет место как спорадическая заболеваемость вирусными диареями (норо-, рото-, астровирусы), так и вспышечная активность, актуальными остаются и бактериальные кишечные инфекции [1–4]. Так же доказана этиолгическая роль энетеровирусной инфекции в развитии патологии кишечника [3–6]. В 2011 году в Европе вспышка эшерихиозов захватила более 12 стран: Германия, Австрия, Дания, Испания, Нидерланды и др. По официальным данным число заболевших превысило 4 тысячи человек, 52 — с летальным исходом. Вспышка была вызвана геморрагической кишечной палочкой O104 Н:4. Данный штамм имел полирезистентность к антибактериальным препаратам и отвечал только на лечение карбопенемами, при этом введение других антибиотиков только усугубляло течение болезни. Проблема устойчивости грамотрицательных бактерий, стремительно растет, в странах ЕС (а также в Норвегии и Исландии), по оценочным данным, ежегодно умирают 25 000 пациентов, а дополнительные расходы на здравоохранение составляют около 0,9 млрд евро [7]. Информация, собираемая в рамках Европейского проекта по эпиднадзору за потреблением антимикробных средств (ESAC), свидетельствует о том, что масштабы использования антибиотиков в восточных и южных странах ЕС намного выше, чем на севере, что ведет к повышенному уровню лекарственной устойчивости. Значительно меньше известно о ситуации в отношении устойчивости и уровней потребления антибиотиков в других странах Европейского региона ВОЗ.
Что касается Воронежской области, то анализ заболеваемости ОКИ по данным госпитализации детей в ОДКБ № 2 за последние пять лет показал, что кишечные инфекции имеют тенденции к росту. Так за 2006–2010 год число детей госпитализированных с острой кишечной инфекцией возрастает с 19,8 % до 29,9 %. В структуре заболеваний новорожденных детей острые кишечные инфекции занимают второе место, после респираторных вирусных заболеваний, составляя от 20 до 27 % ежегодно среди госпитализированных детей [8, 9]. В катамнезе после перенесенной кишечной инфекции, зачастую отмечаются нарушения нормальной флоры кишечника, что в свою очередь может приводить к качественным иммуноморфологическим изменениям в лимфоидной ткани, которые приводят к функциональным сдвигам в системе иммунитета [10, 11].
Сложившиеся ситуация обусловливает необходимость мониторинга этиологической структуры патогенов, изучения их биологических свойств, антибиотикорезистентности.
Целью данного исследования был анализ таксономического спектра и антибиотикорезистентности патогенной бактериальной флоры детей поступивших в ОДКБ № 2 с диагнозом острая кишечная инфекция.
Материалы и методы. Проведен ретроспективный анализ данных бактериологического обследования детей, на патогенные энтеробактерии, поступивших в ОДКБ № 2 с диагнозом «Острая кишечная инфекция». Исследование проводилось методами ректального мазка и забора нативного кала. За 2009 год было обработано 1055 положительных результатов анализа, а за 2010 и 2011года — 632 и 612 соответственно. Всего было выделено 2295 штаммов микроорганизмов и определена чувствительность к различным антибактериальным препаратам.
Анализ полученных данных показал, что, в этиологической структуре бактериальных кишечных инфекций у детей преобладает кишечная палочка — 63,9 %. Наиболее часто выделялись энтеротоксигенные штаммы 76 %, а именно E.Coli — O1 (15,2 %), О6 (14,2 %), О2 (10,7 %), О8 (8,4 %), О7 (6,4 %) и др. На втором месте — энтеропатогенные эшерихии (15 %) E.Coli — О18 (3,8 %), О86 (2,3 %), О112 (1,8 %). Энтерогеморрагические кишечные палочки встречались в 5 % (рис. 1).
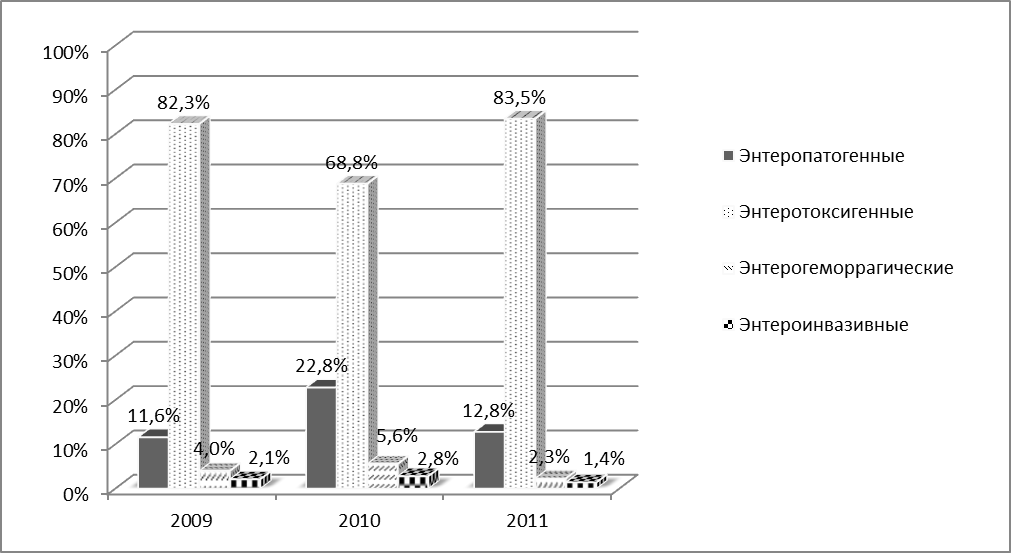
Рис. 1. Динамика выделения E.Coli с 2009 по 2011 годы
В динамике структура выделения E.Coli практически не менялась, но в 2010 году отмечается двукратное возрастание энтеропатогенных форм до 22,8 % за счет уменьшения доли энтеротоксигенных штаммов.
Отрадно отметить, что все группы кишечной палочки сохраняют хорошую чувствительность к большинству антибактериальных препаратов (рис. 2).

Рис. 2. Динамика резистентности кишечной палочки с 2009 по 2011 годы
Исключение составляют аминогликозиды, во всех серогруппах определяются культуры обладающие резистентностью к данным препаратам. Энтеропатогенные эшерихии устойчивы к действию гентамицина в 4,35 %, энтеропатогенные и инвазивные палочки обладают резистентностью как к гентамицину, так и к амикацину (до 8 %).Так же необходимо отметить скачок антибиотикорезистентности энтерогемолитических E.Coli в 2011 году. Устойчивость к ципрофлоксацину, цефтазидиму и гентамицину возросла до 10 %, тогда как в 2009 и 2010 годах отмечались резистентные штаммы только к гентамицину –5 %. Неблагоприятным является факт, высокой устойчивости кишечной палочки к «Интести-бактериофагу», при том, что бактериофаги применяются значительно реже, чем антибактериальная химиотерапия. Резистентность к фагам энтеротоксигенных эшерихий достигает 40 %, энтеропатогенных — до 30 %, у остальных групп не превышает 22 %.
На втором месте по частоте встречаемости находятся сальмонеллы, на их долю приходится 35,3 %. (рис. 3).

Рис. 3. Динамика выделения сальмонелл за 2009–2011 годы
Наиболее часто встречающимся представителем является Salmonella группы D enteritidis. В 2009 году данный штамм составил 54 %, а 2010 и 2011 его доля возросла до 70 %. Особое внимание обращает на себя факт выделения, в достаточно большом объеме (21,3 %) в 2009 году сальмонеллы группы B тифимуриум. При анализе антибиотикорезистентности полученных штаммов данной серогруппы в 2009 году отмечается абсолютная (100 %) устойчивость к аминогликозидам, 10 % выделенных бактерий устойчивы к цефалоспоринам третьего и четвертого поколения и 15,8 % — к ципрофлоксацину. Полностью сохранена была чувствительность сальмонеллы тифимуриум к сальмонеллезному бактериофагу. В 2010 и 2011 годах на долю Salmonella typhimurium приходится значительно меньше выделенных культур: 11,6 % и 3,0 % соответственно. Но у данных штаммов возрастает резистентность к цефалоспоринам до 24 % и к сальмонеллезному бактериофагу — 8 %. Практически в два раза сократилась доля сальмонелл группы С (с 20,7 % в 2009 году до 12 % в 2011). Среди этой группы отмечаются культуры, обладающие полирезистентностью. Так у Salmonella infantis, основной представитель данной группы (87,5 %), отмечается довольно высокая устойчивость к цефалоспоринам третьего поколения (цефтазидим — 54,6 %, цефтриаксон — 84,3 %, цефоперазон — 66,7 %). К аминогликозидам — абсолютная резистентность. К ципрофлоксацину устойчивы 7 % культур, сохраняется неплохая чувствительность к сальмонелезному бактериофагу — 97,7 %.
В отношение шигеллезов складывается неплохая ситуация. В 2009 и 2010 году зарегистрировано по 2 случая заболевания с бактериологическим высевом возбудителя. В 2011 заболевших было 15, у большинства выделялась Shigella flexneri (в 11 случаях). Все выделенные штаммы сохраняют абсолютную чувствительность к антибактериальной терапии.
Таким образом, у детей Воронежской области с острой кишечной инфекцией, вызванной патогенными энтеробактериями, ведущим этиологическим фактором является энтеротоксигенная кишечная палочка. Чувствительность E.Coli к антибактериальным химиопрепаратам сохраняется на довольно высоком уровне. За последние годы уменьшается заболеваемость сальмонеллезом, но при этом наблюдается рост антибиотикорезистентности у выделенных штаммов сальмонелл. Значительно сокращается количество шигеллезов у детей, что связано, вероятно, с сохранением высокой чувствительности возбудителей ко всем группам антибактериальных препаратов.
Литература:
- Илунина Л. М., Кокорева С. П., Макарова А. В., Подшибякина О. В. Вспышка норовирусной инфекции в детском оздоровительном лагере//Электронный научно-образовательный вестник Здоровье и образование в XXI веке. -2013. -Т. 15. -№ 7. -С. 24–27.
- Демина А. В., Терновой В. А., Дарижапов Б. Б., Якубич А. В., Семенцова А. О., Демина О. К., Протопопова Е. В., Локтев В. Б., Агафонов А. П., Нетесов С. В. Вспышка острой кишечной инфекции энтеровирусной этиологии в Сахалинской области в августе 2010 года//Вестник Российской академии медицинских наук. -2012. -№ 2. -С. 64–68.
- Пронько Н. В., Лелюкевич И. М., Талатай Е. Г. Характеристика ротавирусной, аденовирусной и энтеровирусной диарей у детей по данным госпитализации в инфекционном стационаре (2006–2010 гг.)//Журнал Гродненского государственного медицинского университета. -2011. -№ 3 (35). -С. 44–47.
- Тихомирова О. В., Бехтерева М. К., Раздьяконова И. В., Ныркова О. И. Вирусные диареи у детей: особенности клинической картины и тактика диетической коррекции//Вопросы современной педиатрии. -2009. -Т. 8. -№ 1. -С. 98–103.
- Куприна Н. П., Земсков А. М., Кокорева С. П. Клинико-иммунологические особенности серозных менингитов энтеровирусной этиологии//Детские инфекции. -2002. -№ 1. -С. 59–61.
- Котлова В. Б., Кокорева С. П., Казарцева Н. В. Особенности течения энтеровирусной инфекции у детей//Вопросы практической педиатрии. -2014. -Т. 9. -№ 6. -С. 11–16.
- Соболева Н. Г., Тхакушинова Н. Х. Острые кишечные инфекции у детей: эффективность комбинированной терапии//Русский медицинский журнал. -2012. -Т. 20. -№ 33. -С. 1609–1613.
- Кокорева С. П., Сахарова Л. А., Куприна Н. П. Этиологическая характеристика и осложнения острых респираторных инфекций у детей//Вопросы современной педиатрии. -2008. -Т. 7. -№ 1. -С. 47–50.
- Кокорева С. П., Трушкина А. В., Разуваев О. А., Казарцева Н. В. Этиологическая структура острых респираторных заболеваний в 2009–2013 гг. у детей г. Воронежа//Детские инфекции. -2015. -Т. 14. -№ 4. -С. 53–56.
- А. А. Альбицкий, А. А. Баранов, М. Л. Камаев, М. Л. Огнева. Часто болеющие дети. Клинико-социальные аспекты: пути оздоровления//Нижний Новгород: Изд-во Нижегородской государственной медицинской академии.– 2005.–180 с.
- Reuter, G. The lactobacillus and bifidobacterium microflora of the human intestine//Composition and succession Curr.Issues Intest.– 2001.– Vol.2.– Suppl.2.– P.–43–53.







