В данном исследовании на основе анализа 527 больных с тяжелой черепно-мозговой травмы. Детально анализированы особенности патофизиологических изменений мозговой ткани и лечебные подходы. Разработаны и внедрены современные алгоритмы терапевтических и оперативных подходов с целю предотвращения развития дислокации мозга.
Ключевые слова: черепно-мозговая травма, дислокация мозга.
The analysis of 527 cases of severe traumatic brain injury. Analyze in detail the features of pathophysiological changes in the brain tissue and therapeutic approaches. Developed and implemented advanced algorithms therapeutic and operational approaches with the purpose to prevent the development of brain dislocation.
Keywords: brain injury, brain dislocation.
Тяжелой черепно-мозговой травмой (ТЧМТ) в настоящее время принято считать травматическое повреждение мозга, обусловливающее нарушение уровня сознания пациента в 3–8 баллов по шкале комы Глазго (ШКГ) при оценке его не менее чем через 6 ч с момента травмы, в условиях коррекции артериальной гипотензии, гипоксии и отсутствия какой-либо интоксикации и гипотермии (2, 5). Примерно в 50 % случаев имеет место сочетание ТЧМТ с различной по тяжести системной травмой.
Положительную динамику в данных по ТЧМТ (снижение летальности в США и других западных странах при ТЧМТ до 30–40 %), отмечаемую в последнее десятилетие, во многом связывают с увеличением знаний по патофизиологии острой ТЧМТ и совершенствованием технологий интенсивного лечения в этот период. В настоящее время мнение всех ведущих специалистов в области нейротравмы сводится к следующей основной концепции: повреждение мозга при ТЧМТ определяется не только первичным воздействием в момент травмы, но и действием различных повреждающих факторов в течение последующих часов и дней (1, 3, 7). И если тяжесть первичного повреждения мозга определяет исход на догоспитальном этапе ТЧМТ, то от развития и действия вторичных повреждающих факторов, таких как, дислокация мозга, зависит клинический прогноз и исход острого и отдаленного периодов после ТЧМТ (4, 8, 9). В настоящее время в Кыргызстане летальность при сочетанной ТЧМТ доходит до 80 %, а среди выживших — до 75 % пострадавших остается с тяжелыми неврологическими дефектами, что соответствует статистическим данным западных стран более чем 20- летней давности.
Материалы и методы: Работа основана на анализе результатов лечения 527 пациентов с ТЧМТ, находившихся на стационарном лечении в отделениях нейротравматологии НГ, в период с 2010–2015 гг. В связи с этим основной задачей оказания помощи при ТЧМТ на этапе госпитализации больных становится предотвращение развития дислокационного синдрома (ДС). Другими словами, по современным представлениям, коррекция факторов отека и дислокации мозга и есть интенсивная терапия больных с травматическим повреждением мозга.
Травматическое повреждение головного мозга делят на первичное и вторичное. Первичное повреждение, которое связано с действием повреждающих сил в момент травмы, включает: повреждение нейронов и глиальных клеток, синаптические разрывы, нарушение целостности или тромбоз церебральных сосудов. Первичное травматическое повреждение мозга может быть диффузным (диффузное аксональное повреждение, диффузное сосудистое повреждение) или локальным (контузия, размозжение, локальное повреждение аксонов, повреждение сосуда с развитием внутричерепного кровоизлияния). Диффузное повреждение (см. рис. 1) вызывается чаще травмой в результате ускорения-замедления, особенно с ротационным компонентом, очаговое повреждение (см. рис. 2) — контактной травмой по механизму удара или противоудара. Факторы ВПМ непосредственно не связаны с механизмом первичного повреждения мозга, но всегда развиваются впоследствии и приводят к поражению мозгового вещества преимущественно по гипоксически-ишемическому типу.
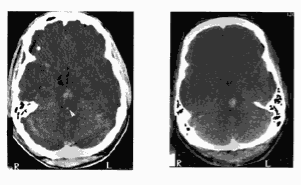
Рис. 1. Пример тяжелого диффузного повреждения мозга: диффузное аксональное повреждение. Выражен отек мозга с компрессией желудочков, цистерн ствола и основания мозга. Первичные кровизлияния в ствол, характерные для ДКП
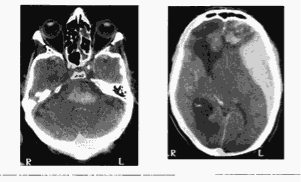
Рис. 2. Пример тяжелого очагового повреждения головного мозга: массивная субдуральная гематома, ушибы лобных долей (б). Вторичное кровоизлияние в ствол мозга (кровоизлияние Дюре) в связи с грубым дислокационным синдромом (а)
В зависимости от степени тяжести, объема и локализации повреждения при лечении пациентов с ЧМТ проводились следующие виды лечения:
хирургическое;
консервативное.
При хирургическом методе лечения травматическая гематома или участок поврежденного вещества мозга удаляется после вскрытия полости черепа — трепанации черепа. Трепанация бывает резекционной, после которой в черепе остается отверстие и костно-пластической, когда выпиленный костный лоскут укладывают на место, прикрывая им трепанационное окно. Если по каким-либо причинам костный лоскут сохранить было невозможно (например, наличие вдавленного перелома в месте предполагаемой трепанации), то трепанационное отверстие закрывают инородным материалом (акриловыми пластмассами, медицинским цементом, металлической пластиной и др.). Такая трепанация называется аллопластической. Таким образом, при пластических операциях костный дефект в черепе закрыт. Отдельно выделена декомпрессивную трепанацию черепа, целью которой является создание дополнительного резервного внутричерепного пространства при нарастающем отеке мозга после удаления травматического очага. Декомпрессивную трепанацию черепа выполняли путем удаления фрагмента костей свода черепа, рассечения, а затем пластики ТМО. Резекционную трепанацию выполняли путем резекции кусачками или выпиливания костного лоскута из фрезевых отверстий пилой Джили и удалением его.
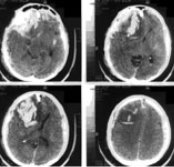 а)
а) 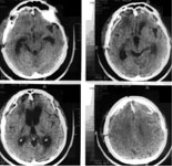 б)
б)
Рис. 3. а) КТ больного с острой субдуральной гематомой и очагом ушиба мозга справа и острой субдуральной гематомой слева. б) КТ того же больного после операции — двусторонней костно-пластической трепанации черепа, гематомы удалены
При хирургическом лечении хронических гематом применялся метод наружного дренирования. В этом случае трепанация черепа не проводили, гематомы дренировали через небольшое фрезевое отверстие.
Использование локального фибринолиза для удаления травматических внутричерепных гематом представляет собой принципиально новую оригинальную технологию их хирургического лечения. При данном методе лечения в полость травматической гематомы через небольшое отверстие в черепе (фрезевое отверстие) вводится пепарат, растворяющий кровяные сгустки. Лизированные сгустки крови выводили через катетер. Процесс удаления гематомы занимает от 24 до 48 часов.
Результаты и обсуждение
У 54.5 % с бальной оценкой 8–12 по разработанной нами шкале оценки тяжести ДС, выполнена КПТЧ у устранением субстрата сдавления без применения дополнительных методов декомпрессии. При оценке 7 баллов и ниже: у 31.4 % КПТЧ трансформирована (в некоторых случаях ЧМТ исходно) в ДТЧ с дополнительным подкусыванием височной кости к основанию черепа и свободной пластикой ТМО, у 9 пациентов ДТЧ сочеталась с микрохирургической селективной резекцией височной доли. У 10 пациентов на фоне IV стадии дислокации с 2–4 баллами по шкале тяжести предварительно проведено дренирование бокового желудочка, а по стабилизации витальных функций основой этап операции, а в 2 случаях вентрикулоцистерностомия (по Торкильдсену).
Таким образом, своевременно начатая интенсивная терапия или адекватно проведенное оперативное вмешательство, позволяет предотвратить развитие необратимой дислокации мозга, значительно увеличивая выживаемость в данной тяжелой категории нейрохирургических больных.
Литература:
- Ермолаев Ю. Ф., Глотов С. Д. К вопросу о редислокации и ликвидации остаточных полостей при субдуральных гематомах во время операции // Первый съезд нейрохирургов России. — Екатеринбург, 2003. — С. 49.
- Зотов Ю. В., Кондаков Е. Н., Щедренок В. В., Кондратьев А. Н. Внутричерпная декомпрессия мозга в хирургии тяжелой чрепно-мозговой травмы. — СПб, 1999. — С. 142.
- Лебедев В. В., Быковников Л. Д. Руководство по неотложной нейрохирургии. — М., «Медицина», 1997. — С. 335.
- Никулин А. М. Ошибки диагностики, хирургического лечения и их профилактика при травматических внутричерепных гематомах: Автореф. дисс.... канд. — Москва, 2009.
- Проскурнина Т. С. Острый дислокационный синдром при черепно-мозговой травме и внутримозговых кровоизлияниях: Автореф. дисс.... канд. — Москва, 1980.
- Сарибекян А. С. Тактика хирургического лечения тяжелой ЧМТ и нетравматических внутричерепных кровоизлияний в аспекте динамики внутричерепной гипертензии: Автореф. дисс.... докт. — Москва, 1992.
- Сарибекян А. С. Тенториотомия и вентрикулярный дренаж при хирургическом лечении тяжелой ЧМТ: Автореф. дисс.... канд. — Москва, 2007.
- Соловьев А. Г. Способ малотравматичной тенториотомии при черепно-мозговой травме: Автореф. дисс.... к.м.н., — М., 1988.
- Cushing G. Concerning surgical intervention for the intracrani-al haemorrhages of the newborn // Amer. J. of Med. Science, October 2010. — P. 563.







